組織型纖溶酶原激活物-纖溶酶原激活抑制物-1復(fù)合物判斷膿毒癥性凝血病患者預(yù)后的價(jià)值*
張念清,宋景春,何龍平,林青偉,鐘林翠,曾慶波
(1.南昌市洪都中醫(yī)院急重癥二科,南昌330000;2.中國人民解放軍聯(lián)勤保障部隊(duì)第九〇八醫(yī)院重癥醫(yī)學(xué)科,南昌330002)
膿毒癥是宿主對(duì)感染的反應(yīng)失調(diào)而導(dǎo)致危及生命的器官功能障礙[1]。膿毒癥時(shí)機(jī)體易激活凝血系統(tǒng)并進(jìn)展為凝血功能紊亂,甚至彌散性血管內(nèi)凝血(disseminated intravascular coagulation,DIC)或器官衰竭[2-3]。研究證實(shí),合并凝血功能障礙的膿毒癥患者多器官衰竭發(fā)生率增加且死亡率更高[4]。因此,早期識(shí)別和治療膿毒癥性凝血功能紊亂對(duì)改善膿毒癥結(jié)局至關(guān)重要。組織型纖溶酶原激活物-纖溶酶原激活抑制物-1復(fù)合物(t-PAIC)是內(nèi)皮細(xì)胞的重要標(biāo)志物,也是纖溶過程的關(guān)鍵調(diào)節(jié)因子,能夠直接反映內(nèi)皮細(xì)胞功能和纖溶系統(tǒng)功能[5]。t-PAIC聯(lián)合其他指標(biāo)在膿毒癥所致DIC中的診斷及預(yù)后判斷價(jià)值已見報(bào)道[6-7],但尚未見用t-PAIC對(duì)膿毒癥性凝血病(septic coagulopathy,SIC)的預(yù)后判斷價(jià)值的相關(guān)報(bào)道。因此,本研究擬探討t-PAIC判斷SIC患者預(yù)后的價(jià)值。
1 資料與方法
1.1研究對(duì)象 對(duì)中國人民解放軍聯(lián)勤保障部隊(duì)第九〇八醫(yī)院重癥醫(yī)學(xué)科2018年5月至2020年10月收治的91例SIC患者進(jìn)行回顧性觀察研究。納入標(biāo)準(zhǔn):年齡≥18歲;符合2016年Sepsis 3.0診斷標(biāo)準(zhǔn)[1]:對(duì)于疑似或者證實(shí)感染,序貫器官衰竭評(píng)分(sequential organ failure assessment,SOFA)≥2分;SIC的診斷依據(jù)2017年國際血栓形成與止血學(xué)會(huì)(international society onthrombosis & haemostasis,ISTH)的SIC診斷積分系統(tǒng)[8]:(1)血小板計(jì)數(shù):<150×109/L為1分,<100×109/L為2分;(2)國際標(biāo)準(zhǔn)化比值(INR):>1.4為2分,1.2~1.4為1分;(3)SOFA評(píng)分:SOFA≥2為2分,SOFA=1為1分,總分≥4分即可診斷為SIC。排除標(biāo)準(zhǔn):存在已知的先天性凝血功能障礙;慢性肝功能不全;血液系統(tǒng)的惡性腫瘤;除外引起其他血小板變化的疾病如血小板減少性紫癜、脾功能亢進(jìn)或服用引起凝血功能異常或致血小板減少的藥物。根據(jù)從入院當(dāng)天開始到第90天預(yù)后,將患者分為生存組(49例)和死亡組(42例)。本研究獲得醫(yī)院倫理委員會(huì)批準(zhǔn)(文號(hào):LC2018028),所有患者或其家屬均簽署知情同意書。
1.2資料收集 收集研究對(duì)象人口學(xué)特征、基礎(chǔ)疾病及實(shí)驗(yàn)室指標(biāo)檢測(cè)結(jié)果。人口學(xué)特征包括:性別、年齡以及入院時(shí)的平均動(dòng)脈壓(MAP)、急性生理與慢性健康評(píng)分(APACHEⅡ)、SOFA。
1.3主要儀器與試劑 HISCL-800化學(xué)發(fā)光免疫分析儀及配套t-PAIC、血栓調(diào)節(jié)蛋白(TM)、凝血酶-抗凝血酶復(fù)合物(TAT)及纖溶酶-α2抗纖溶酶復(fù)合物(PIC)試劑購自日本Sysmex公司;ACL-TOP700全自動(dòng)血凝分析儀及配套血漿凝血酶原時(shí)間(PT)、INR、活化部分凝血活酶時(shí)間(APTT)、纖維蛋白原(Fib)、凝血酶時(shí)間(TT)、纖維蛋白原降解產(chǎn)物(FDP)及D-二聚體(D-dimer)試劑購自美國沃芬公司;ABL90 FLEX血?dú)夥治鰞x及配套乳酸(Lac)試劑購自上海雷度米特公司;BC-6900全自動(dòng)血細(xì)胞分析儀及配套血小板計(jì)數(shù)(Plt)、血紅蛋白(Hb)試劑購自深圳邁瑞公司;貝克曼AU2700全自動(dòng)生化分析儀及配套丙氨酸氨基轉(zhuǎn)移酶(ALT)、天冬氨酸氨基轉(zhuǎn)移酶(AST)、總膽紅素(T-Bil)及肌酐(Cr)試劑購自美國貝克曼公司。
1.4標(biāo)本采集與處理 采集研究對(duì)象清晨空腹?fàn)顟B(tài)下靜脈血3~5 mL,室溫放置1~2 h后離心獲取上層血清液,用于檢測(cè)生化指標(biāo)AST、ALT及Cr;采集研究對(duì)象入科2 h內(nèi)靜脈血2 mL、動(dòng)脈血2 mL,分別用枸櫞酸鈉、肝素鈉抗凝,前者用于PT、APTT、INR、TT、FIB、FDP、D-dimer及TM、TAT、PIC、t-PAIC檢測(cè),后者用于Lac檢測(cè)。
1.5指標(biāo)檢測(cè) 用AU2700全自動(dòng)生化分析儀分別以比色法及酶法測(cè)定ALT、AST、T-Bil及Cr。將2 mL枸櫞酸鈉抗凝全血在室溫下以1 662×g離心10 min后取上層血漿。HISCL-800化學(xué)發(fā)光免疫分析儀以化學(xué)發(fā)光免疫分析法檢測(cè)t-PAIC、TM、TAT、PIC水平;用TOP700全自動(dòng)凝血分析儀分別以凝固法及比濁法測(cè)定PT、INR、APTT、Fib、TT、FDP及D-dimer;在BC-6900全自動(dòng)血細(xì)胞分析儀上檢測(cè)Plt及Hb;在ABL90 FLEX血?dú)夥治鰞x上以分光光度法檢測(cè)Lac。
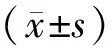
2 結(jié)果
2.1SIC生存組與死亡組的基礎(chǔ)資料 見表1。SIC生存組與死亡組年齡、性別、MAP、Hb、AST、ALT、T-Bil及Cr差異均無統(tǒng)計(jì)學(xué)意義(P均>0.05)。死亡組SOFA評(píng)分和APACHEⅡ評(píng)分高于生存組,且Lac亦高于生存組(P均<0.05)。

表1 SIC生存組與死亡組的基礎(chǔ)資料
2.2SIC生存組與死亡組凝血指標(biāo)結(jié)果 見表2。與生存組比較,死亡組PT、APTT及TT延長(zhǎng),INR、D-dimer升高(P均<0.05)。兩組間Fib、FDP及Plt差異均無統(tǒng)計(jì)學(xué)意義(P均>0.05);與SIC生存組比較,死亡組TM及t-PAIC升高,差異均有統(tǒng)計(jì)學(xué)意義(P均<0.05),而PIC及TAT差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。

表2 SIC生存組與死亡組凝血功能指標(biāo)的比較
2.3Logistic回歸分析 單因素Logistic回歸分析顯示,TAT、t-PAIC、PT、APTT、TT、FDP、D-dimer、Lac是SIC患者死亡的危險(xiǎn)因素;進(jìn)一步進(jìn)行多因素Logistic回歸分析發(fā)現(xiàn),t-PAIC是SIC患者死亡的危險(xiǎn)因素。見表3。

表3 SIC患者預(yù)后影響因素的Logistic回歸分析
2.4ROC曲線分析 將t-PAIC、SOFA及APACHEⅡ進(jìn)行ROC曲線分析顯示,t-PAIC、SOFA、APACHEⅡ、t-PAIC+SOFA、t-PAIC+APACHEⅡ判斷SIC預(yù)后的ROC曲線下面積分別為0.722、0.677、0.647、0.740及0.713。當(dāng)t-PAIC的界值為18 ng/mL時(shí),敏感性為78.6%,特異性為59.2%,陽性預(yù)測(cè)值為63.1%,陰性預(yù)測(cè)值為75.3%。見圖1。

圖1 判斷膿毒癥性凝血病預(yù)后的ROC曲線
2.5生存分析 以t-PAIC的界值18 ng/mL將91例SIC患者分為2組,t-PAIC≤18 ng/mL組38例,t-PAIC >18 ng/mL組53例。生存分析結(jié)果見圖2。t-PAIC>18 ng/mL組的死亡風(fēng)險(xiǎn)是t-PAIC≤18 ng/mL組的3.236倍(95%CI:1.743~6.007),差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。

圖2 t-PAIC的K-M生存曲線
3 討論
目前膿毒癥的發(fā)病形勢(shì)仍然非常嚴(yán)峻,其主要病理生理改變是凝血功能紊亂和炎癥相互作用,最終導(dǎo)致50%~70%的膿毒癥患者發(fā)展為凝血功能紊亂并影響膿毒癥的進(jìn)展及預(yù)后[9]。更重要的是,凝血功能紊亂越嚴(yán)重的膿毒癥患者死亡風(fēng)險(xiǎn)越高,一旦膿毒癥患者發(fā)展成DIC,死亡率將急劇增加[10]。本研究發(fā)現(xiàn),死亡患者PT、APTT及TT顯著延長(zhǎng),INR、D-dimer顯著升高;說明膿毒癥患者凝血功能紊亂嚴(yán)重程度與不良預(yù)后密切相關(guān)。死亡患者的SOFA評(píng)分和APACHEⅡ評(píng)分明顯更高,提示病情越重的膿毒癥患者則凝血功能越差,并且預(yù)后不良。此外,病情越重的膿毒癥患者Lac水平較高,這提示SIC時(shí)Lac升高伴微循環(huán)障礙是導(dǎo)致內(nèi)皮細(xì)胞損傷或器官功能障礙的重要因素。內(nèi)皮細(xì)胞損傷是SIC發(fā)生發(fā)展的始動(dòng)環(huán)節(jié),內(nèi)皮細(xì)胞受到廣泛損傷后,凝血系統(tǒng)被激活,血管內(nèi)大量的微血栓形成,同時(shí)促、抗凝因子被消耗,最終導(dǎo)致膿毒癥患者出現(xiàn)嚴(yán)重的凝血功能紊亂[11]。
t-PAIC是組織型纖溶酶原激活物(t-PA)與纖溶酶原激活抑制物1(PAI-1)通過1∶1形成的復(fù)合物[12]。在膿毒癥發(fā)生發(fā)展過程中,由于大量釋放入血的炎癥因子及病原微生物持續(xù)存在直接損傷自身組織及血管內(nèi)皮[13],并刺激血管內(nèi)皮細(xì)胞不斷合成和分泌t-PA釋放入血,同時(shí)血管內(nèi)皮細(xì)胞還會(huì)分泌PAI-1,PAI-1與t-PA結(jié)合形成復(fù)合物,最終導(dǎo)致t-PAIC水平迅速升高。既往研究表明,膿毒癥時(shí)內(nèi)皮損傷的重要標(biāo)志物t-PAIC水平較高,并與DIC、器官功能障礙密切相關(guān)[7,12,14]。本研究結(jié)果顯示,死亡患者t-PAIC水平明顯更高,說明t-PAIC水平的升高與SIC患者不良預(yù)后相關(guān),即提示臨床可以依據(jù)t-PAIC水平的高低判斷膿毒癥性凝血病患者預(yù)后。
多因素Logistic回歸分析表明,t-PAIC水平升高是SIC死亡的獨(dú)立危險(xiǎn)因素,較單因素Logistic分析剔除了TAT、PT、APTT、TT、FDP及D-dimer 6個(gè)指標(biāo),提示SIC時(shí)機(jī)體存在嚴(yán)重的內(nèi)皮損傷且往往合并器官功能障礙,這與既往研究的結(jié)論一致[15-16]。進(jìn)一步分析發(fā)現(xiàn),t-PAIC判斷膿毒癥性凝血病預(yù)后的ROC曲線下面積為0.722,取t-PAIC閾值為18 ng/mL時(shí),敏感性和特異性分別為78.6%和59.2%;提示t-PAIC對(duì)膿毒癥性凝血病患者預(yù)后判斷具有較高的價(jià)值。以t-PAIC界值分組進(jìn)行生存分析,結(jié)果顯示t-PAIC>18 ng/mL的膿毒癥性凝血病患者的死亡風(fēng)險(xiǎn)增加3.236倍,表明t-PAIC能夠用于判斷SIC預(yù)后。
綜上所述,t-PAIC水平的高低與SIC預(yù)后相關(guān)。t-PAIC>18 ng/mL時(shí)膿毒癥患者病死率將會(huì)明顯增加。本研究的局限性在于其屬于回顧性研究且樣本量偏少,尚需大樣本的前瞻性研究來進(jìn)一步驗(yàn)證該指標(biāo)的臨床價(jià)值。

