甲狀腺多發結節細針穿刺細胞學檢查的困境及對應策略*
張波,馬姣姣
(中日友好醫院 超聲醫學科,北京100029)
細針穿刺細胞學檢查(fine-needle aspiration cytology, FNAC)是鑒別甲狀腺結節良惡性非常有效的手段,國內外各指南對甲狀腺單發結節的FNAC指征均有明確推薦[1-5],但對于甲狀腺多發結節的FNAC 指征,只達成了部分共識[1-2,5],如多發結節的風險分層評估方法與單發結節相同,推薦對可疑的淋巴結和甲狀腺結節同時進行穿刺,一般情況下以結節數量≤2 個為宜。但是臨床上30%~70%甲狀腺結節為多發結節,且部分同時存在多個病理過程[6-7],其惡性風險不低于單發結節[8-9]。因此多發結節的超聲評估強調具體結節具體分析。在實際工作中,對于多發結節的FNAC 決策存在若干問題,如:徑線如何把握?個數如何選擇?左右葉、腺體內外如何取舍?可疑轉移淋巴結側方和中央區的選擇?實施分子檢測結節的確定和分子檢測數量的選擇?針對以上困境,本文結合文獻和國內實際情況對甲狀腺多發結節FNAC 指征的把握和對應策略進行探討。
1 如何從甲狀腺多發結節中篩選出具有FNAC指征的結節
1.1 對所有的甲狀腺結節進行風險分層
超聲是對甲狀腺結節進行風險評估的首要影像學手段。可疑或明確的甲狀腺結節均需行包括甲狀腺和淋巴結在內的頸部超聲檢查,并做出惡性風險評估。常規超聲檢查可確定甲狀腺結節單發或多發,結節的大小、位置、與周圍組織器官關系,形態特征、血供狀況,通過以上特征評估結節惡性風險[1-5]。典型良性結節表現為囊性、“蜂巢”征、無回聲內部或附壁的點狀強回聲、“白色騎士”征、亞急性炎性結節,其惡性風險為< 1%~3%(見圖1)。典型惡性結節多表現為實性、低/極低回聲(包括囊實性結節的實性部分)、縱橫比> 1、形態不規則、微鈣化、被膜外侵犯(包括存在頸部可疑轉移淋巴結)、血流信號雜亂,高風險結節往往具備≥3 個特征,其惡性風險為70%~90%(見圖2)。其余實性或囊實性結節不具備以上所有特征則歸類為中低風險結節,其惡性風險為5%~20%(見圖3)。良性結節在長期的隨訪中是安全的,如果沒有明確的臨床癥狀,可以不給予藥物或手術處置[10]。
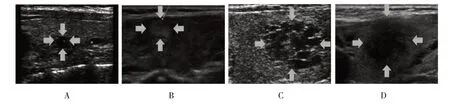
圖1 典型良性結節
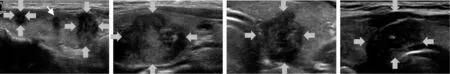
圖2 典型惡性結節
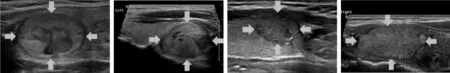
圖3 中低風險結節
1.2 判斷可疑惡性的結節是否為高危結節
直徑>1 cm 的高風險結節和直徑> 1.5~2.0 cm的中低風險結節常規推薦進行FNAC;直徑≤1 cm的甲狀腺結節,不推薦常規進行FNAC[1]。若存在以下情況之一可考慮行FNAC[1-5]:①超聲提示甲狀腺結節有高危征象(可疑被膜侵犯、累及氣管或喉返神經、存在淋巴結轉移或遠處臟器轉移);②童年期有頸部放射線照射史或輻射污染接觸史;③有甲狀腺癌家族史;④18F-FDG PET 顯像陽性。低危甲狀腺微小乳頭狀癌在長期隨訪中是安全的,可以采取積極的觀察措施[11]。
1.3 對多發結節進行選擇性FNAC
多發結節的超聲評估應遵循具體結節具體分析的原則。對多發結節中直徑> 1 cm 的高風險結節,FNAC 原則與單發結節相同;而多發結節中直徑< 1 cm 的高風險結節是否應該進行FNAC,目前沒有文獻給出明確的依據。在實際工作中進行選擇性FNAC 時,常常面臨第2 個困境,即如何選擇FNAC 的優先等級。
2 多個結節具有FNAC指征,如何選擇
在經過超聲精準評估后,如果同一患者多個甲狀腺結節均有FNAC 指征,應遵循以下原則進行選擇[1-2,5]:①風險、徑線優先原則:首先選擇風險最高的結節進行穿刺,對于同等風險的結節,應首先穿刺徑線最大的結節;②兼顧雙側葉和峽部原則:如果雙側葉和峽部均有高風險結節,應分別選擇雙側和峽部結節進行穿刺,原則上穿刺結節總數≤2 個,但可根據實際需求酌情增加;③淋巴結優先原則:如果有可疑的轉移性淋巴結,即使甲狀腺高風險結節直徑< 1 cm,也應同時對結節和淋巴結進行FNAC;④被膜可疑受侵優先原則:在遵循前3 條原則的基礎上,優先對被膜可疑受侵的結節進行穿刺。在遵從上述原則對多發結節進行選擇性FNAC 后,則需要解決第3 個困境,即如何進行分子檢測。
3 多個結節FNAC后,是否均需要基因檢測
FNAC 聯合BRAF、RAS、TERT等基因檢測有助于提高甲狀腺結節確診率,協助臨床醫生對患者進行適當的風險分層,從而制訂個體化的治療方案。甲狀腺多發結節基因檢測首先要遵循患者健康利益至上的原則,建議對細胞學Bethesda Ⅲ級(意義不明確的細胞非典型病變或濾泡性病變)和Bethesda Ⅳ級(濾泡性腫瘤或可疑濾泡性腫瘤)的結節進行基因檢測[12-15];同時要兼顧經濟原則,原則上最多對2 枚結節進行基因檢測,并兼顧2 個側葉。
4 FNAC與超聲風險結果不一致時,如何進行臨床決策
對細胞學Bethesda Ⅰ類(標本無法診斷或不滿意)的結節,如果超聲評估為高風險,建議再次行FNAC;如果結果仍不確定,則按照高風險結節處置,根據結節最大徑線決定手術或觀察[1-2]。對細胞學檢測為良性的結節,如果超聲風險分層為高風險,應謹慎密切觀察,必要時重復FNAC。對細胞學檢測為惡性或可疑惡性的結節,如果超聲風險分層為中低風險,應遵照FNAC 的結果進行臨床決策。在多發結節中,均選擇每側葉風險分層最高的結節進行臨床處置。
5 當FNAC 診斷濾泡性腫瘤或可疑濾泡性腫瘤時,如何進行決策
甲狀腺濾泡腺癌和嗜酸性細胞癌的診斷標準為病理明確的血管或包膜浸潤,FNAC 難以診斷。15%~40% 細胞學Bethesda Ⅳ級(濾泡性腫瘤或可疑濾泡性腫瘤)結節最終病理檢查為惡性,其惡性風險因不同檢測機構、不同病理醫生、是否除外乳頭狀核為特點的非侵襲性濾泡型甲狀腺腫瘤而不同[16-18]。重復FNAC 無法解決這一診斷難題,但基因檢測可能有助于診斷濾泡腺癌。此外,還可以結合超聲(如結節的大小、結節的生長速度等)進行判斷。經過細胞學、基因和超聲等多方面評估,多發結節中任一結節懷疑為惡性,臨床決策均與單發結節相同。
實際工作中,甲狀腺多發結節的FNAC 決策是復雜和變化多樣的,很難進行簡單的標準化。臨床醫師可在指南推薦的基礎上,結合患者實際情況,做出最有利于患者、個體化的FNAC 決策。

