保乳術+前哨淋巴結活檢治療早期乳腺癌的效果和安全性研究
張俊偉
河南確山縣人民醫院普外科 確山 463200
眾多研究結果表明:乳腺癌的早期發現、早期診斷、早期精準治療可為患者最大受益和減少傷害提供堅實基礎[1]。近年來,前哨淋巴結活檢(sentinel lymph node biopsy,SLND)和保乳術因在不影響預后效果的同時,對提升患者生活質量方面具有無可替代的意義,已逐漸在臨床廣泛開展[2-3]。本研究通過對80例行手術治療的早期乳腺癌患者的臨床資料進行分析,以探討保乳術+SLND的臨床效果與安全性。
1 資料與方法
1.1一般資料回顧性分析2018-01—2020-06我院普外科行手術治療的80例早期乳腺癌患者的臨床資料。入選標準:(1)均根據術前超聲、鉬靶X線檢查,術中冰凍切片檢查,以及術后常規病理學檢查確診為早期(Ⅰ~Ⅱ期)乳腺癌[4]。(2)均符合相關手術的指征[5],并由同一組醫生完成相關手術。排除標準:(1)合并心、肝、腎等重要器官功能不全、凝血功能異常、認知嚴重障礙,以及其他部位惡性腫瘤患者。(2)妊娠期或哺乳期患者,伴有高血壓、糖尿病、精神疾病,或智力障礙的患者。按不同手術方法分為保乳術+SLND組與改良根治組,各40例。2組患者的基線資料差異無統計學意義(P>0.05),見表1。患者均簽署知情同意書。
1.2方法保乳術+SLND組:全身麻醉,患者呈仰臥位,患側上肢外展,常規消毒、鋪巾。依據腫瘤部位選取弧形或放射狀切口。將腫瘤及其周圍1~2 cm的乳腺組織整體切除。標記大體標本四周切緣后送冰凍切片病理檢查,確認標本四周切緣無腫瘤細胞浸潤后,以可吸收線縫閉術腔。將1%亞甲藍液約3~5 mL注射在乳暈周圍及乳房外上象限皮下,局部按壓10~15 min。在胸大肌外緣與背闊肌前緣間的腋皺褶線下3 cm做3~4 cm切口,潛行向腋窩方向分離皮瓣,依次由上到下、由內至外的順序找尋藍染的淋巴結(即為前哨淋巴結)。將其切除后送冰凍切片病理檢查。若檢查結果為陽性,常規行腋窩淋巴結清掃術;若檢查結果為陰性,將切口縫閉[6]。改良根治組采用保留胸大、小肌的改良根治術,具體手術方法參考文獻[7]。
1.3觀察指標(1)圍術期指標:手術時間、術中出血量、術后總引流量和拔管時間,以及并發癥(皮瓣壞死、皮下積液、上肢水腫)發生率。(2)患側上肢功能和生存質量:術后6個月采用ROM評分標準評價患側上肢功能:包括指、腕、肘、肩關節功能,患肢抬高及外展度。總分100分。得分越高,表示上肢功能恢復越好[8]。使用FACT-B量表[9]從社會狀況、附加關注、情感狀況、功能狀況、生理狀況5個維度評估患者的生存質量:分數范圍0~144。分值越高,說明生存質量越好。

2 結果
2.1圍術期指標保乳術+SLND組的手術時間、術中出血量,以及術后總引流量和拔管時間均短(少)于改良根治組,差異均有統計學意義(P<0.05)。見表2。
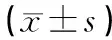
表2 2組圍術期指標比較
2.2術后并發癥保乳術+SLND組患者的并發癥發生率低于改良根治組,差異有統計學意義(P<0.05)。見表3。

表3 2組術后并發癥發生率比較[n(%)]
2.3患側上肢功能和生存質量術后隨訪6個月,末次隨訪保乳術+SLND組患者的FACT-B評分和ROM均優于改良根治組,差異有統計學意義(P<0.05)。見表4。

表4 2組患者術后1 a時的FACT-B量表評分及ROM評分比較
3 討論
隨著診療水平的提高,乳腺癌治療已由經驗醫學過渡至循證醫學;從最大可耐受創傷的治療,過渡到最小創傷、更精準、更優化預后的治療[10]。目前改良根治術、保乳術已成為臨床治療早期乳腺癌的主流術式。而術中應用SLND可準確判斷腋窩淋巴結轉移情況,對SLND結果陰性的患者,無需進行腋窩清掃術,不但未影響遠期療效,而且可以有效降低手術并發癥發生率,提升患者的生活質量[11]。與改良根治術比較,保乳術+SLND因保留了患者的乳房和未對腋窩淋巴結進行清掃,更加符合“追求最大獲益和最小傷害”的外科治療理念,并在臨床獲得廣泛認同[12-13]。
我們回顧性分析了近年來于我科行手術治療的80例早期乳腺癌患者的臨床資料。結果顯示,保乳術+SLND組的手術時間、術中出血量,以及術后總引流量、拔管時間、并發癥發生率、患側上肢功能和生活質量等指標,均顯著優于改良根治組,差異均有統計學意義。亦充分表明了與改良根治術比較,保乳術+SLND 治療早期乳腺癌患者,可有效減輕對患者的傷害,術后患側上肢功能恢復效果好,有利于提升患者的生存質量。但需嚴格掌握保乳術+SLND的指征、規范進行手術操作,以及正規完成術后各項輔助治療。

