婦產科醫護人員的體重自我認識與對肥胖人群及其體重管理態度的關系▲
董佩燕 胡繡華
(復旦大學附屬中山醫院吳淞醫院婦產科,上海市 200490,電子郵箱:peiyan_dong@icloud.com)
妊娠前肥胖及妊娠期體重的不合理增長極大地影響妊娠結局及子代健康[1-4]。在我國,孕婦圍生期健康管理是基于婦產科醫務人員的主動干預[5],因此醫護對自身體重的認識偏差可能影響其對患者的體重健康指導。已有研究表明,加強護士對體重管理的認識,可以提高其對患者體重管理的實踐水平[6-7]。因此本研究旨在調查婦產科醫務人員自身體重與其對孕期婦女體重管理態度的關系,為提高圍生期婦女體重管理水平提供參考依據。
1 對象與方法
1.1 研究對象 采用整群隨機抽樣的方法,抽取上海市4所甲等綜合醫院婦產科門診、病房、產房工作的醫生及護士。納入標準:愿意參與本研究,并簽署知情同意書。排除標準:懷孕和哺乳期的醫生護士。最終納入婦產科醫護人員共357人,其中護士180人,且均為女性。本研究經醫院醫學倫理委員會批準。
1.2 研究方法
1.2.1 收集一般人口學資料:鑒于研究內容涉及隱私問題,故采用面對面當面解釋研究目的并進行現場問卷調查,內容包括年齡、性別、職稱、工作年限、受教育水平。
1.2.2 醫護人員的體重評估及自我認識調查:(1)根據現場測量的身高和體重計算體質量指數(body mass index,BMI),然后按照《中國成人超重和肥胖癥預防與控制指南》[8]中的相關標準,評估納入醫護人員的超重(24.0 kg/m2≤BMI<28.0 kg/m2)、肥胖(BMI≥28.0 kg/m2)情況。(2)被調查對象對自我體重的認識,包括4個選項,即“瘦”“正常”“超重”“肥胖”。
1.2.3 醫護人員對肥胖人群態度的調查:對肥胖者態度(Attitudes Towards Obese Persons,ATOP)量表由Alison等以殘疾人態度量表為模型建立,量表中文版由我國學者花文哲等[9]譯成。該量表為包括20個題項的量表,采用6級評分形式,評估醫護人員對肥胖人群的態度,ATOP量表總分越高表明對肥胖者的態度越正性。
1.2.4 醫護人員的體重管理態度調查:體重管理態度(Attitudes Towards Weight Management,ATWM)量表是英國全科醫生為了解英國蘇格蘭地區全科醫生從事體重管理的現況于1988年編制,量表中文版由我國學者花文哲等[10]譯成。ATWM量表為包含16個題項的量表,采用6級評分形式,分為自我效能、職業角色認同(professional role identity,PRI)、團隊合作意識(awareness of teamwork,AT)3個因子。量表評分越高,表明醫護人員對患者體重管理態度越正向。
1.3 數據錄入和統計學分析 采用Excel建立數據庫并核對。應用SPSS 22.0軟件進行數據處理和統計分析。計量資料以(x±s)表示,方差齊時組間比較采用t檢驗,方差不齊時比較采用秩和檢驗;一致性檢驗采用Kappa檢驗。以P<0.05為差異有統計學意義。
2 結 果
2.1 婦產科醫護人員的BMI和對體重自我認識的情況 護士超重率、肥胖率分別為4.45%、1.11%,而醫生超重率、肥胖率分別為5.09%、2.26%,但婦產科醫生和護士的BMI差異無統計學意義(P>0.05),見表1。醫生與護士在自我感知體重方面差異無統計學意義(P>0.05),見表1。婦產科醫護人員對自我體重感知與實際體重存在一致性(Kappa值=0.690,P<0.001)。見表2。
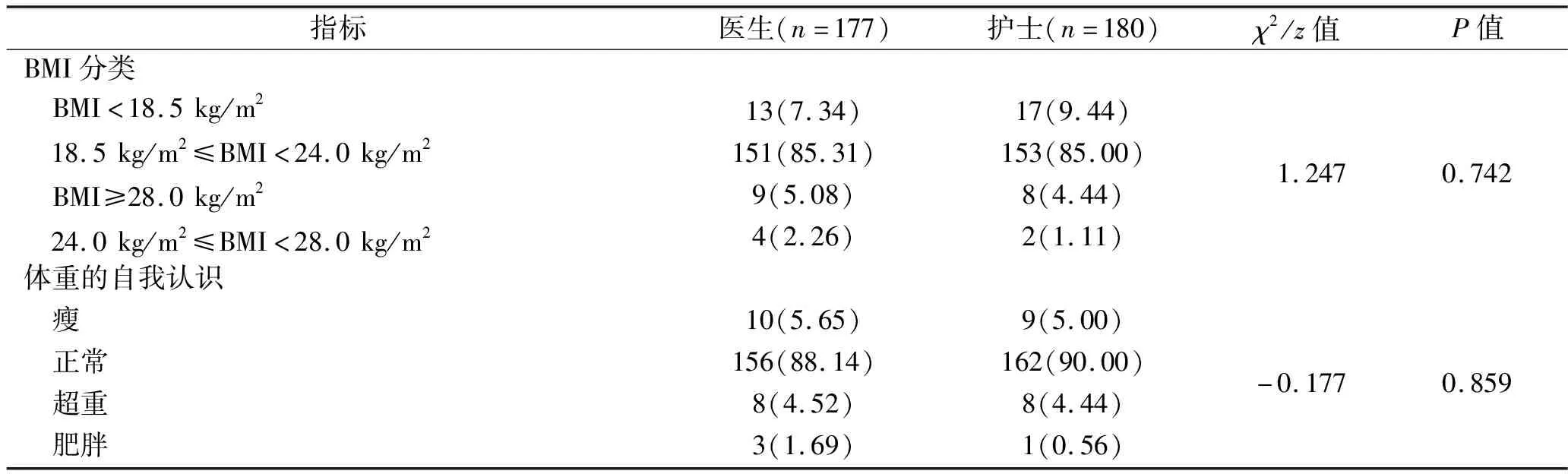
表1 婦產科醫護人員的BMI和對體重自我認識的情況[n(%)]

表2 婦產科醫護人員BMI與自我感知體重交互表(n)
2.2 不同BMI或自我感知體重的醫護人員對肥胖態度與體重管理態度 BMI≥24.0 kg/m2的婦產科醫護人員的ATWM量表PRI因子評分高于BMI<24.0 kg/m2者(P<0.05),兩者ATOP量表評分和ATWM量表其他因子評分差異均無統計學意義(均P>0.05)。自我感知“超重/肥胖”的婦產科醫護人員ATWM量表PRI因子評分高于自我感知“瘦/正常”者(P<0.05),兩者ATOP量表評分和ATWM量表其他因子評分差異均無統計學意義(均P>0.05)。見表3。
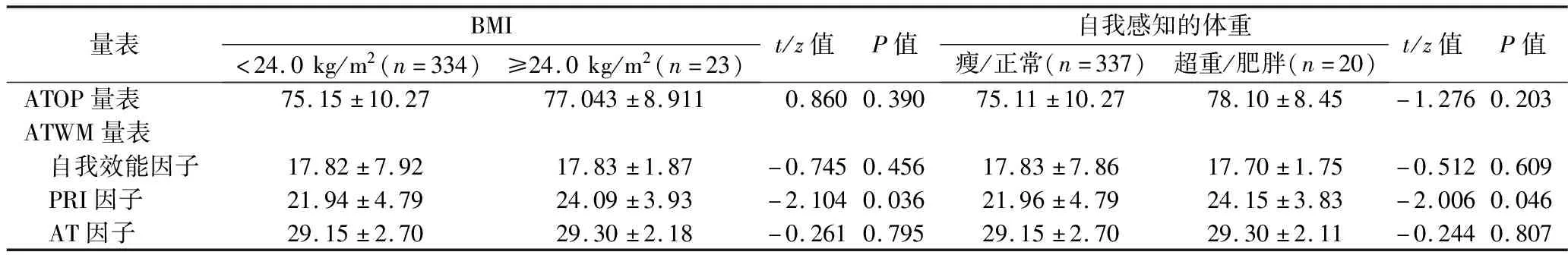
表3 不同BMI、自我感知體重的醫護人員的ATOP量表和ATWM量表評分的比較(x±s,分)
3 討 論
本研究結果表明,總體上婦產科醫護人員對自身體重的評估與其實際BMI一致,即能夠清楚認識到自身體重是否超重或肥胖。醫護人員對肥胖人群持正性態度,可以促使其在干預圍生期婦女體重時有更大的認識和理解力[11-12]。在本研究中,BMI≥24.0 kg/m2和BMI<24.0 kg/m2婦產科醫護人員之間,以及不同自我感知體重的婦產科醫護人員之間,ATOP量表評分差異均無統計學意義(均P>0.05),表明婦產科醫護人員對肥胖人群的態度與其個體體重可能沒有明顯關聯。
ATWM量表中的自我效能因子是指對管理自身體重信心與能力的感知能力,是環境和信心共同作用的結果。一項針對法國全科醫生的研究表明,醫生的BMI與自我效能呈負相關[13];而另一項調查提示,兒科醫生的自我效能與自我感知體重呈混合關系[14]。本研究中,BMI≥24.0 kg/m2和BMI<24.0 kg/m2的婦產科醫護人員之間,以及不同自我感知體重的婦產科醫護人員之間,自我效能因子評分差異均無統計學意義(均P>0.05),與上述研究結果不同,這可能與本研究調查對象與以往研究不同有關,本研究的調查對象為婦產科醫生和女性護士,而性別和職業可能是其他中介變量作用在自我效能上。
PRI是指醫護在管理患者體重時的職業角色感知。與預期結果不同,本研究中,非超重和自我感覺體重“瘦/正常”的醫護人員的PRI評分并沒有更高,相反BMI≥24.0 kg/m2、自我感知“超重/肥胖”的婦產科醫護人員的PRI因子評分更高(P<0.05)。這可能是因為超重或意識到自身體重超重的醫護人員能夠消除對肥胖的偏見[15],因此能從職業角度采取正性態度對待超重人群。
此外,AT因子表示團隊合作意識,本研究中不同BMI或自我感知體重的婦產科醫護人員之間的AT因子評分差異并無統計學意義(P>0.05)。可能原因是在醫護團隊合作的過程中,個體忽略了自身對體重管理態度的差異,暫時削弱了醫護人員個體體重對患者體重管理態度的改變[16]。
婦產科醫護人員自身體重可在一定程度上影響其對肥胖人群的態度以及對其所接觸的圍生期婦女體重管理的態度,其中超重的婦產科醫護人員對肥胖人群的體重管理采取更積極的態度。婦產科醫護人員作為一個專業健康管理團隊,其對圍生期婦女的體重管理最終落實到實踐行為,其中會受多種因素的影響,但醫護人員對自身體重的態度確為其中因素之一。因此,將來的圍生期婦女體重管理項目可以從醫護人員自身體重管理意識出發,以糾正干預者自身的體重健康意識延伸為對患者的健康行為管理。

