地屈孕酮聯(lián)合黃體酮治療早期先兆流產(chǎn)的臨床效果分析
李曉翠
(北京市石景山醫(yī)院婦產(chǎn)科,北京 100043)
先兆流產(chǎn)是妊娠早期常見的并發(fā)癥,一般指妊娠28周內(nèi)出現(xiàn)下腹疼痛、陰道少量出血等癥狀,此時檢查可見宮口未開,胎膜未破,無妊娠物排出,此時進(jìn)行保胎治療有助于維持繼續(xù)妊娠,若未得到及時有效的治療,可繼發(fā)難免流產(chǎn)、感染、貧血等[1]。臨床研究顯示,先兆流產(chǎn)的誘發(fā)因素較多,母體因素、胎盤因素、環(huán)境因素、免疫功能異常等均是常見誘因,其中,母體性激素水平下降、黃體功能不足是導(dǎo)致孕早期先兆流產(chǎn)的重要原因之一,也是臨床治療的主要方向[2]。以往臨床多采用肌注黃體酮治療,但單用黃體酮的效果差異性較大。地屈孕酮是最接近天然孕激素的合成孕激素,能夠特異性結(jié)合孕激素受體,提高子宮容受性,維持妊娠[3]。本研究旨在進(jìn)一步分析地屈孕酮聯(lián)合黃體酮治療先兆流產(chǎn)的臨床效果。
1 資料與方法
1.1 一般資料
將2018年1月-2020年12月在我院婦科治療的100例先兆流產(chǎn)患者隨機(jī)分為兩組。觀察組50例,年齡24~40歲,平均年齡(30.4±4.5)歲,孕周6~12周,平均(7.8±0.4)周,孕次0~3次,平均(1.8±0.5)次;對照組50例,年齡23~39歲,平均年齡(30.1±4.7)歲,孕周5~12周,平均(7.6±0.5)周,孕次0~4次,平均(2.0±0.8)次;所有患者均經(jīng)B超、血β-HCG等檢查確診為先兆流產(chǎn),伴有少量陰道出血,無腹痛或有輕微腹痛,無妊娠組織排出,妊娠時間≤12周,B超檢查可見宮內(nèi)妊娠囊,有胎心、胎芽,胚胎大小與孕齡相符,既往無習(xí)慣性流產(chǎn)病史;排除習(xí)慣性流產(chǎn)、染色體異常、合并嚴(yán)重軀體疾病等;對比兩組的年齡、孕周、孕次等無明顯差異,具有可比性。
1.2 方法
兩組患者均盡量臥床休息,減少活動,合理補充營養(yǎng)。對照組單用黃體酮,使用黃體酮注射液(浙江仙琚制藥股份有限公司,國藥準(zhǔn)字H33020828),20mg/次,1次/d,肌肉注射。在此基礎(chǔ)上,觀察組加用地屈孕酮,口服地屈孕酮片(Abbott Biologicals B.V.生產(chǎn),批準(zhǔn)文號H20130110),首劑40mg,隨后10mg 每8h一次,直至癥狀消失[4]。兩組均治療2周后評價療效。
1.3 療效判斷標(biāo)準(zhǔn)
保胎成功:陰道不規(guī)則流血停止,腹痛消失,血β-HCG翻倍良好,復(fù)查B超胎心搏動正常;保胎失敗:陰道出血增加,有妊娠物排出,復(fù)查B超胎心消失,妊娠囊已完全或部分排出[5]。
1.4 觀察指標(biāo)
治療前后檢測血清激素水平,包括β-HCG、P、E2;記錄腹痛緩解時間、孕酮恢復(fù)時間、陰道出血停止時間。
1.5 統(tǒng)計學(xué)方法
2 結(jié)果
2.1 兩組保胎成功率比較
兩組保胎成功率比較,見表1。觀察組保胎成功率為90.00%,明顯高于對照組的68.00%(P<0.05)。

表1 兩組保胎成功率比較[n(%)]
2.2 兩組治療前后血清激素水平比較
兩組治療前后血清激素水平比較,見表2。觀察組治療后β-HCG、P、E2均明顯高于對照組(P<0.05)。
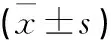
表2 兩組治療前后血清激素水平比較
2.3 兩組癥狀改善時間比較
兩組癥狀改善時間比較,見表3。觀察組腹痛緩解時間、孕酮恢復(fù)時間、陰道出血停止時間均明顯短于對照組(P<0.05)。

表3兩組癥狀改善時間比較
3 討論
先兆流產(chǎn)是妊娠早期的最常見并發(fā)癥,發(fā)病率約占所有妊娠期的10%~15%。本病的發(fā)病機(jī)制不明,一般認(rèn)為與胎盤內(nèi)分泌功能不足、母體黃體功能不足、免疫異常等因素有關(guān)[6]。多在妊娠12周內(nèi)發(fā)生,由于此時早期胎盤尚未形成,對母體黃體功能的依賴較大,若黃體功能不足,則孕激素分泌減少,子宮內(nèi)膜無法及時轉(zhuǎn)換,不利于受精卵的著床并可刺激子宮平滑肌收縮,造成先兆流產(chǎn)。若病情進(jìn)一步發(fā)展,可導(dǎo)致不全流產(chǎn)和完全流產(chǎn),嚴(yán)重者甚至發(fā)生大出血而危及生命。
藥物治療是早期先兆流產(chǎn)的主要治療方式,外源性補充黃體酮是常規(guī)治療方法,通過肌注可維持較好的血藥濃度,改善黃體功能,抑制子宮收縮,促進(jìn)受精卵的著床和生長。但單一黃體酮治療對升高孕酮的效果有限,總體療效不能令人滿意。
孕酮對維持妊娠有重要作用,在充足雌激素存在時,孕酮能促使子宮內(nèi)膜由增殖期改變?yōu)榉置谄冢兄谑芫训闹玻岣咦訉m容受性。妊娠早期的孕酮主要由卵巢黃體產(chǎn)生,待妊娠10周后,黃體逐漸萎縮,胎盤替代黃體功能,由胚胎滋養(yǎng)層分泌孕酮和雌激素,達(dá)到維持妊娠的效果。因此,孕酮水平是衡量黃體功能以及胎盤功能正常與否的重要指標(biāo),補充孕酮有助于維持妊娠,緩解黃體萎縮但胎盤功能尚未完全建立所致的黃體功能不足問題。地屈孕酮是一種天然的孕激素,口服后可與孕激素受體強有力的結(jié)合,刺激淋巴細(xì)胞增殖,改善子宮內(nèi)膜容受性,增加受精卵的種植效果,促進(jìn)妊娠維持,還可松弛子宮平滑肌和血管平滑肌,改善胎盤血液循環(huán),抑制子宮收縮。
本研究結(jié)果充分證明地屈孕酮聯(lián)合黃體酮治療早期先兆流產(chǎn)能夠協(xié)同增效,從不同作用途徑及作用機(jī)制發(fā)揮抑制子宮收縮、維持妊娠的作用,從而提高保胎率,降低流產(chǎn)率,且兩藥聯(lián)合使用安全性較好,一般短期應(yīng)用不會發(fā)生嚴(yán)重不良反應(yīng)。
綜上所述,地屈孕酮聯(lián)合黃體酮治療早期先兆流產(chǎn)的臨床效果確切,能有效提高血清激素水平,提升保胎效果,縮短癥狀緩解時間,值得推廣使用。

