間歇聲門下負壓吸引技術在重癥神經系統疾病患者人工氣道護理中的應用效果研究
張春梅
(核工業四一六醫院,四川 成都 610051)
機械通氣是臨床上常用的一種通氣手段,是指為患者建立人工氣道,然后在呼吸機的幫助下維持其氣道通暢,改善其肺功能,防止其機體缺氧及二氧化碳蓄積的一種治療方式。重癥神經系統疾病患者多存在呼吸困難的癥狀,對其進行機械通氣是改善其呼吸困難、預防其發生呼吸衰竭的有效手段。聲門下吸引又被稱為氣囊上滯留物引流,是指將附著于氣管導管管壁內的引流管置于氣囊上,對氣囊上的滯留物進行間斷或持續引流的一種方式[1]。近年來,聲門下負壓吸引技術在重癥患者的人工氣道護理中逐漸得到應用。有研究發現,對接受機械通氣的患者進行人工氣道護理時,若聲門下負壓吸引技術應用不當,易導致其出現氣道出血、咳嗽等不適反應[2]。本文主要是探討間歇聲門下負壓吸引技術在重癥神經系統疾病患者人工氣道護理中的應用效果。
1 資料及方法
1.1 一般資料
選擇2018 年5 月至2019 年7 月期間我院收治的60 例建立人工氣道進行機械通氣的重癥神經系統疾病患者作為研究對象。其納入標準是:病情符合重癥神經系統疾病的診斷標準;進行機械通氣的時間≥48 h ;入組前無肺部感染或其他嚴重的呼吸系統疾病;其家屬知悉本研究內容,并簽署了自愿參與本研究的《知情同意書》。其排除標準是:預計的生存期<1 周;合并有咽喉部疾病或嚴重的呼吸系統疾病;進行機械通氣的時間<48 h ;存在由其他原因導致的氣道黏膜出血;病歷資料缺失。按照入院時間的不同將其分為對照組(n=30)和觀察組(n=30)。在對照組30例患者中,有女性患者2 例,男性患者28 例;其年齡為23 ~85 歲,平均年齡為(63.87±14.07)歲;其中,腦出血患者有14 例,腦梗死患者有6 例,顱腦損傷患者有4 例,顱內感染患者有6 例。在觀察組30 例患者中,有女性患者5 例,男性患者25 例;其年齡為15 ~82 歲,平均年齡為(61.63±15.94)歲;其中,腦出血患者有14 例,腦梗死患者有6 例,顱腦損傷患者有7 例,顱內感染患者有3 例。兩組患者的一般資料相比,差異無統計學意義(P>0.05)。
1.2 方法
對兩組患者均進行對癥治療及機械通氣,人工氣道的建立方法是進行氣管插管或氣管切開術。在進行機械通氣期間,對兩組患者均進行常規的氣道護理,方法是:將氣管導管氣囊內的壓力控制在25 ~30 cmH2O 之間,每隔6 h 對氣囊內的壓力進行1 次檢測。若發現氣囊內的壓力不足,需及時向氣囊內充氣。根據患者的痰量定期為其吸痰,在每次吸痰前需為其吸入純氧約3 min。加強對患者進行口腔護理,以減少其口腔內的病原菌,預防其發生肺部感染。密切監測患者的生命體征,定期評估其意識狀態、思維能力等,積極預防其發生譫妄。在此基礎上,采用間歇聲門下負壓吸引技術對觀察組患者進行氣道護理,方法是:在對患者進行氣管插管或氣管切開術時,置入聲門下吸引導管,將聲門下吸引導管與一次性負壓引流瓶相連接,保持負壓為60 ~80 mmHg,每隔2 ~4 h 對氣道內的分泌物進行1 次負壓吸引,每次持續5 min。負壓吸引結束后將氣管導管氣囊內的壓力恢復至25 ~30 cmH2O。
1.3 觀察指標
護理后,比較兩組患者氣道黏膜的總出血量、氣道分泌物的總排出量、進行機械通氣的時間及呼吸機相關性肺炎的發生率。
1.4 統計學方法
采用SPSS17.0 for windows 軟件包處理本研究中的數據,計量資料用±s表示,用t檢驗,計數資料用%表示,用χ2檢驗,P<0.05 表示差異有統計學意義。
2 結果
2.1 對比護理后兩組患者的各項臨床指標
護理后,觀察組患者氣道黏膜的總出血量少于對照組患者,其氣道分泌物的總排出量多于對照組患者,其進行機械通氣的時間短于對照組患者,差異有統計學意義(P<0.05)。詳見表1。
表1 對比護理后兩組患者的各項臨床指標(± s)
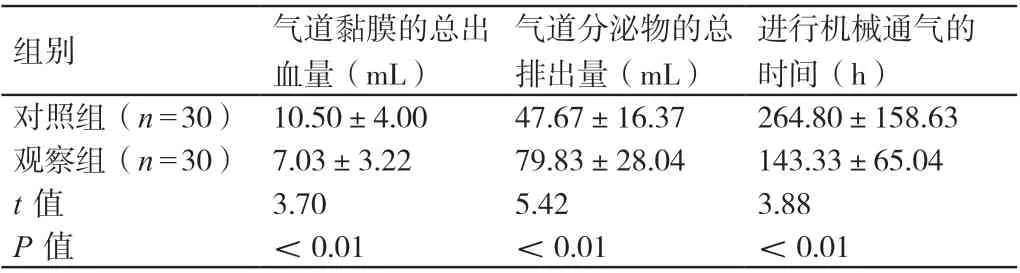
表1 對比護理后兩組患者的各項臨床指標(± s)
氣道分泌物的總排出量(mL)組別 氣道黏膜的總出血量(mL)進行機械通氣的時間(h)對照組(n=30) 10.50±4.00 47.67±16.37 264.80±158.63觀察組(n=30) 7.03±3.22 79.83±28.04 143.33±65.04 t 值 3.70 5.42 3.88 P 值 <0.01 <0.01 <0.01
2.2 對比護理后兩組患者呼吸機相關性肺炎的發生率
護理后,對照組患者呼吸機相關性肺炎的發生率為26.67%,觀察組患者呼吸機相關性肺炎的發生率為10.00%,二者相比差異有統計學意義(P<0.05)。詳見表2。
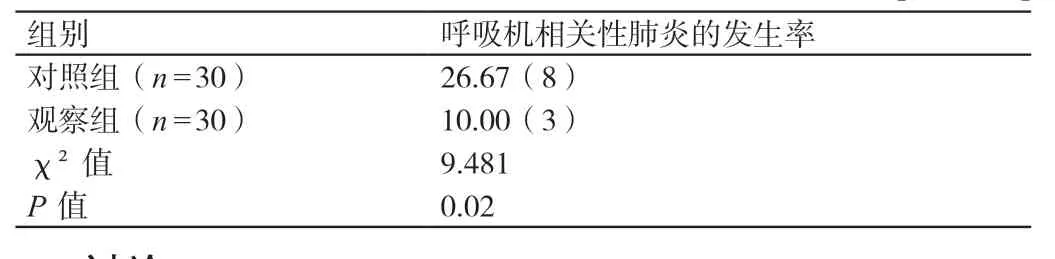
表2 對比護理后兩組患者呼吸機相關性肺炎的發生率[%(例)]
3 討論
人工氣道在重癥監護室(intensive care unit,ICU)危重癥患者的搶救中應用較廣泛。為患者建立人工氣道進行機械通氣能維持其氣道通暢,改善其肺功能和氧合指數,避免其機體缺氧。但人工氣道的建立勢必會改變人體呼吸道正常的解剖和生理結構。有研究指出,人工氣道的建立不僅會削弱氣道防御病原微生物進入下呼吸道的機制,還易導致口咽部定植的細菌被吸入到肺組織中,從而易引起肺部感染。接受機械通氣的患者在咳嗽或變換體位時,可引起一過性氣囊壓力降低,導致氣囊與氣管壁間不能完全閉合,從而可使大量的病原微生物經氣囊與氣管的間隙進入到下呼吸道,造成肺部感染,引起呼吸機相關性肺炎。另外,建立人工氣道的患者通常都需要留置胃管,而胃管的置入會導致賁門括約肌的收縮功能下降,從而可增加患者胃內容物反流的發生率[3]。秦玉榮等[4]指出,為重癥神經系統疾病患者建立人工氣道進行機械通氣會改變其咽喉部正常的生理狀態,使其氣道黏膜的天然防御功能遭到破壞,使氣道纖毛系統對分泌物的清除能力及生理反射咳嗽機制被削弱,從而易引起肺部感染等并發癥。《中國成人醫院獲得性肺炎與呼吸機相關肺炎診斷和治療指南(2018 版)》中指出,為接受機械通氣48 h 以上的患者應用聲門下負壓吸引技術,可明顯降低其呼吸機相關性肺炎的發生率。究其原因主要是,采用傳統的吸痰法為此類患者吸痰不能很好地處理氣囊上方的黏液,而應用聲門下負壓吸引技術可有效地將氣囊上方的黏液吸除干凈,避免細菌沿氣囊周圍擴散,進而可有效地降低患者肺部感染、呼吸機相關性肺炎的發生率[5-6]。聲門下負壓吸引技術可分為間斷性負壓吸引技術與持續性負壓吸引技術兩種。應用持續性聲門下負壓吸引技術可對氣道內的分泌物進行持續負壓吸引,排痰效果顯著,但易損傷氣道黏膜,且長期進行負壓吸引起還會導致氣道內的溫度、濕度發生不同程度的改變,使氣道內的水分丟失,進而引起氣道局部出血、氣道黏膜干燥等并發癥[7]。采用間斷聲門下負壓吸引技術為患者吸痰對其氣道溫度、濕度的影響較小,可給氣道黏膜提供充分的休息時間,能將對氣道黏膜造成的損傷與刺激降到最低。秦玉榮等[4]指出,采用間斷聲門下負壓吸引技術(兩次負壓吸引的間隔時間為4 h)為建立人工氣道的患者吸痰,不僅能降低其呼吸機相關性肺炎的發生率,還能減輕其氣道黏膜損傷。本研究中,我們每隔2 ~4 h 采用聲門下負壓吸引技術為觀察組患者吸痰1 次。但若患者氣道分泌物的量較多,可適當縮短兩次吸痰的間隔時間;若其氣道分泌物的量較少,也可適當延長兩次吸痰的間隔時間。在采用持續性聲門下負壓吸引技術為患者吸痰時,其氣道黏膜出血的發生率較高。究其原因主要是,持續應用聲門下負壓吸引技術進行吸痰易導致呼吸道纖毛斷裂及氣道黏膜破損。而采用間斷聲門下負壓吸引技術為患者吸痰能給氣道黏膜提供充分的休息時間,對氣道黏膜造成的影響及損傷較小,進而可降低患者氣道黏膜出血的發生率[8-9]。
本研究的結果證實,采用間歇聲門下負壓吸引技術對接受機械通氣的重癥神經系統疾病患者進行人工氣道護理的效果顯著,能減少其氣道黏膜的出血量,促進其氣道內分泌物的排出,縮短其進行機械通氣的時間,降低其呼吸機相關性肺炎的發生率。

