成熟性畸胎瘤惡性轉化為原始神經外胚層腫瘤3例并文獻復習
梁春梅,管雯斌,王曉穎,王立峰,祝明潔
成熟性囊性畸胎瘤屬于常見的良性生殖細胞腫瘤,一般包括2~3個完全成熟的胚層組織。成熟性囊性畸胎瘤惡性轉化為原始神經外胚層腫瘤(primitive neuroectodermal tumour, PNET)臨床較罕見。本文收集3例成熟性畸胎瘤惡性轉化為PNET,探討其臨床病理學特征、病理診斷及免疫表型,以提高臨床與病理醫師的認識水平。
1 材料與方法
1.1 臨床資料收集2013年5月~2019年4月上海交通大學醫學院附屬新華醫院診斷的3例成熟性畸胎瘤惡性轉化為PNET標本。患者均為女性,年齡1~44歲;腹膜后腫塊2例、子宮腫塊1例,腫塊直徑12~18 cm。
1.2 方法2例標本均經10%中性福爾馬林固定,石蠟包埋,常規切片,HE染色,制片。免疫組化染色采用EnVision兩步法,單克隆抗體CD99、Syn、CD56、Ki-67,均購自北京中杉金橋公司。
2 結果
2.1 臨床特點例1,女童,2歲。無明顯誘因下發現右上腹部腫塊。腹部CT:右側腹膜后占位,提示畸胎瘤。腫瘤生化檢測CA-125、CA19-9、CEA、AFP均正常。術前NSE檢測值151.6 μg/L。入院后行后腹膜腫瘤切除+后腹膜淋巴結清掃,術中見腫瘤位于后腹膜正中偏右側,予以完整切除。例2,女性,44歲。因左側腰部酸脹來我院就診,CT示中下腹巨大占位,腫瘤生化檢測CA-125和CA19-9均升高,CEA、AFP均正常。術前NSE檢測值44.24 μg/L,入院后在全麻下行后腹膜腫瘤切除。例3(會診病例),女性,11歲。術前NSE檢測值24.54 μg/L,在外院行卵巢畸胎瘤術。
2.2 病理學檢查
2.2.1眼觀 例1為后腹膜腫瘤切除標本,帶包膜的結節1個,大小18 cm×12 cm×6 cm,切面囊實性,灰黃、灰白色。實性區域部分為脂肪樣,部分為毛發、骨組織;囊性區域內含黏液。例2為后腹膜腫瘤切除標本,帶包膜的結節1個,大小20 cm×17 cm×12 cm,切面囊實性,內含毛發、皮脂,囊壁局灶鈣化。例3為會診病例,無大體標本。
2.2.2鏡檢 3例組織學形態相似,低倍鏡下腫瘤由分化成熟的脂肪、鱗狀上皮、皮脂腺、腺上皮及軟骨等成分和小圓細胞成分組成(圖1、2)。高倍鏡下小圓細胞呈彌漫分布,被纖維組織分割,部分呈條索狀、小梁狀分布(圖3);細胞體積小,核圓形,核質比高,染色質細膩,核分裂象多見,伴壞死。
2.3 免疫表型小圓細胞呈CD99(3/3)(圖4)、CD56(2/3)胞膜陽性,Syn胞質陽性(2/3)(圖5),Ki-67增殖指數60%~80%(圖6)。
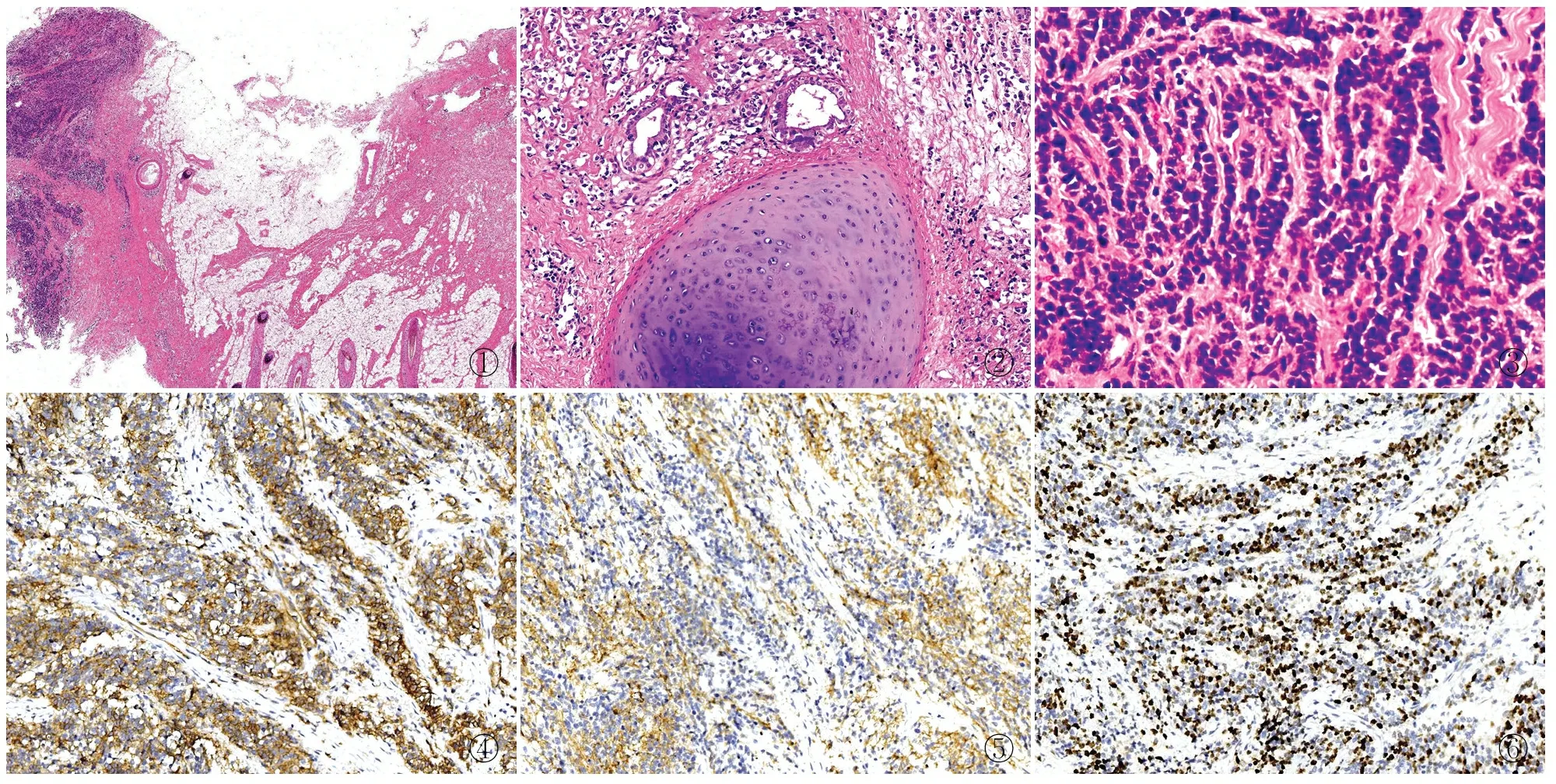
①②③④⑤⑥
2.4 病理診斷3例均診斷為成熟性畸胎瘤惡性轉化,惡性成分為PNET。
2.5 隨訪3例患者隨訪時間12個月~6年,2例兒童病例均無復發或轉移,1例成人患者術后12個月死亡。
3 討論
成熟性畸胎瘤屬于常見的良性生殖細胞腫瘤,至少含有2個胚層成熟組織成分,多發于20~30歲女性;本組3例均為畸胎瘤惡性轉化為PNET。畸胎瘤惡性轉化是指生殖細胞腫瘤中畸胎瘤的體細胞成分向非生殖細胞腫瘤的惡性表型轉化[1]。
本組2例腫瘤發生于腹膜后,1位發生于卵巢。腫塊均帶包膜,呈囊實性,體積較大。3例患者NSE檢測值均高于正常值(15~17 μg/L),若NSE檢測值高于正常值時,應考慮畸胎瘤惡性轉化為PNET的可能。組織學上腫瘤除含有脂肪、軟骨、平滑肌、鱗狀上皮、皮脂腺等多個成熟的胚層組織外,還可見PNET成分,表現為成片彌漫的腫瘤細胞,部分被纖維組織分割,部分呈條索狀、小梁狀分布。腫瘤細胞體積小,核圓形,核質比高,染色質細膩,核分裂象多見,伴壞死。免疫組化標記小圓細胞表達CD99、Syn及CD56,Ki-67增殖指數高。畸胎瘤惡變率為1%~2%,惡變多發年齡為45~60歲[2-3],且主要惡變為鱗狀細胞癌、腺癌等[4]。文獻報道成熟性囊性畸胎瘤惡性轉化為PNET臨床罕見[5-6],好發于青少年,臨床表現多以腹痛、腹部包塊為主,多發于卵巢、腹膜后等。PNET是具有神經外胚層分化特點的小圓細胞惡性腫瘤,有EWSR1 22號染色體基因異位[7]。
成熟性畸胎瘤惡性轉化為PNET,需與卵巢原發性PNET進行鑒別。卵巢原發性PNET又稱為單相畸胎瘤,多由神經外胚層組織構成,屬于周圍型PNET。當腫瘤表現為彌漫性生長的小細胞、膠質細胞或神經細胞的分化時,應考慮外周型PNET/Ewing肉瘤的可能性,CD99和Fli-1均陽性,GFAP陰性并有EWSR1基因重排。若腫瘤組織形態學和CD99均無法確診時,應用熒光原位雜交檢測EWSR1基因融合或易位對卵巢PNET的診斷具有重要意義[8-9]。病理形態學及免疫組化與畸胎瘤惡性轉化為PNET相同,因此取材時應仔細觀察病變處是否有其他胚層的成分。
鑒別診斷:(1)未成熟性畸胎瘤,多見于幼兒,腫瘤中含有不成熟的胚胎性成分,主要是原始的胚胎性神經外胚層組織[10]。鏡下觀察神經氈的背景中常見原始神經管或菊形團,細胞呈嗜堿性的梭形細胞,細胞核深染,伴明顯異型性。免疫組化神經管成分可表達Syn、CD56,不表達CD99,而成熟性畸胎瘤中惡性轉化為PNET是體細胞轉化而來,免疫組化標記表達CD99,可資鑒別。(2)無性細胞瘤,發病年齡多為10~30歲,鏡下見腫瘤細胞呈巢狀或條索狀分布,被纖維間隔包裹,纖維間隔中伴淋巴樣細胞浸潤,瘤細胞胞核大,胞膜清晰,胞核居中。畸胎瘤惡性轉化為PNET也可以排列成巢狀被纖維間隔包裹,免疫組化標記PLAP、CD117等在無性細胞瘤中表達,可資鑒別。(3)粒層細胞瘤,成人型粒層細胞瘤好發于中年及絕經后婦女。鏡下腫瘤細胞大小較一致,呈片、巢狀及條索狀排列,向周圍組織浸潤性生長;腫瘤細胞多呈圓形、橢圓形或多邊形,核膜顯示有皺褶,圓形或橢圓形,核仁明顯,胞質豐富,呈嗜酸性。免疫組化標記不表達CK7、EMA,表達CD99、α-inhibin、Calretinin等特點,可與該腫瘤加以鑒別。幼年性粒層細胞瘤多發于30歲以前的女性患者,鏡下腫瘤細胞呈彌漫性或結節狀分布,伴幼稚的濾泡結構,核較幼稚無核溝,有異型性。免疫組化表達α-inhibin、Calretinin等,可協助診斷。(4)小細胞癌,高血鈣型小細胞癌好發于年輕女性,約50%患者伴血鈣升高,當患者血鈣不高時需與成熟性畸胎瘤中惡性轉化PNET進行鑒別。鏡下見腫瘤細胞呈彌漫分布,核分裂象多見,部分瘤細胞較小,胞質少,部分細胞胞質較豐富呈嗜酸性。小細胞癌分子檢測SMARCA4(BRG1)突變,可協助診斷。(5)肺型小細胞癌,屬于卵巢的神經內分泌癌,多見于絕經后女性。腫瘤細胞較均一,呈淋巴細胞樣或者燕麥細胞樣,免疫組化標記表達Syn、CgA、CD56、NSE,可協助診斷。(6)畸胎瘤惡性轉化為神經母細胞瘤,神經母細胞瘤是腹膜后常見的腫瘤,兒童多發,需與畸胎瘤惡性轉化PNET鑒別。腫瘤除含有成熟性囊性畸胎瘤成分外,部分區域為彌漫性小圓細胞或卵圓形細胞,細胞大小一致,胞質少,核質比大,核深染,核分裂象多見,有明顯的假菊形團結構。免疫組化標記腫瘤細胞胞質表達NSE、PHOX,不表達CD99。(7)畸胎瘤惡性轉化為胚胎性橫紋肌肉瘤,好發于10歲以下幼兒,男性多見;主要發生于頭頸部和泌尿生殖道,也可發生于腹膜后和盆腔。胚胎型橫紋肌肉瘤區域由紡錘形或橢圓形的多形性瘤細胞組成,細胞核深染,胞質稀少,核分裂象多見。可見較大的多角形橫紋肌母細胞,豐富的嗜酸性細胞質,細胞核呈偏心位。免疫組化標記表達vimentin和desmin,不表達CD99。(8)未分化肉瘤,與成熟性畸胎瘤中惡性轉化PNET在組織形態學和免疫表型有重疊,通常兩者均表現為彌漫性生長方式,上皮標志物灶性表達或缺失,表達神經內分泌標志物。但在未分化肉瘤中神經內分泌標記僅局灶表達。CD99和Fli-1彌漫強表達,至少表達一種神經內分泌標志物和低分子角蛋白表達缺失,更支持PNET的診斷;而未分化肉瘤可能出現BRG1、BRM和INI1表達缺失。
目前,成熟性畸胎瘤惡性轉化PNET治療以手術切除為主,術后輔以放、化療。化療包括長春新堿、阿霉素和環磷酰胺與異環磷酰胺和依托泊苷的交替使用[11]。Jaramillo-huff等[12]報道1例12歲女童,術后12個月無復發。本組例1和例3均為兒童,術后分別隨訪6年、15個月,均無復發及轉移。例2為成人,術后1年死亡,提示兒童患者預后好。
綜上所述,成熟性畸胎瘤中惡性轉化為PNET非常罕見。正確的診斷及鑒別診斷對患者的治療有重要意義,需積累更多病例進一步分析,更好的認識該腫瘤的臨床特點。

