原發性子宮頸惡性黑色素瘤6例臨床病理分析
郭 琦,熊超逸,葉 璐
原發于女性生殖道的惡性黑色素瘤少見,其惡性程度高,轉移早,預后極差。原發性子宮頸惡性黑色素瘤(primary malignant melanoma of the cervix, PMMC)臨床極其罕見,占女性生殖道惡性黑色素瘤的3%~9%,其復發率高、遠處轉移、生存率低,多發于絕經后女性。目前,國內外文獻報道PMMC不足200例[1]。本文回顧性分析6例PMMC,探討其臨床病理學特征、診斷、鑒別診斷、治療及預后,為臨床與病理醫師提供參考。
1 材料與方法
1.1 材料收集2008年8月~2018年12月江西省婦幼保健院診治的6例PMMC,其中1例來自外院手術切除標本。患者年齡38~61歲,中位年齡53.5歲,5例已絕經。
1.2 方法標本均經10%中性福爾馬林固定,常規脫水,石蠟包埋,4 μm厚切片,HE染色,光鏡下觀察。免疫組化染色采用EnVision兩步法,所用抗體均購自福州邁新公司。用TBS代替一抗作為陰性對照,用已知陽性切片作為陽性對照,DAB顯色。所有組織病理學診斷均由兩位高年資病理醫師閱片,診斷標準參考WHO(2014)女性生殖系統腫瘤分類進行。對6例患者進行門診和電話隨訪,截至時間2020年6月30日。
2 結果
2.1 臨床特點本組6例患者臨床表現均為陰道不規則出血,癥狀持續時間10余天至3個月不等。根據2018年國際婦產科聯盟(FIGO)子宮頸癌分期標準進行分期,本組6例患者中1例為Ⅰ期,1例為Ⅳ期,4例為Ⅱ期(表1)。
2.2 病理學特征腫瘤呈結節狀或外生菜花樣,病灶最大徑1~3.5 cm,浸潤子宮頸壁,部分呈黑褐色。鏡下見腫瘤細胞彌漫分布,排列呈肉瘤樣、巢狀或結節狀,部分呈裂隙樣、小腺泡狀結構,部分圍繞血管呈假乳頭樣結構(圖1)。細胞形態多樣,呈上皮樣、梭形細胞樣,部分呈較一致的小圓細胞樣(圖2),大部分細胞大小不一致,可見瘤巨細胞(圖3)。胞質豐富,紅染或淡染,少數呈空泡樣,核呈圓形、卵圓形、多邊形或梭形,可見嗜酸性大核仁(圖4),常見壞死及病理性核分裂象。例1、3、4、5可見多少不等的色素,例2、6幾乎不見色素。
2.3 免疫組化染色腫瘤細胞CD56(4/5)、S-100(5/6)、HMB-45(5/6)(圖5)、Melan-A(6/6)(圖6)、vimentin(6/6)陽性,CK(AE1/AE3)(2/6)、Syn(1/5)、CgA(1/5)灶陽性,ER、PR均陰性(6/6),Ki-67增殖指數10%~90%,其余上皮、淋巴、肌源性標記均陰性。

①②③④⑤⑥
2.4 治療及隨訪3例行根治術,其中2例輔助放、化療或化療;1例未行手術治療,行放、化療及免疫治療。化療采用紫杉醇+鉑類藥物。截至隨訪時間,除例2確診后28個月仍健在,例4失訪,余4例患者在確診3~16個月死亡(表1)。
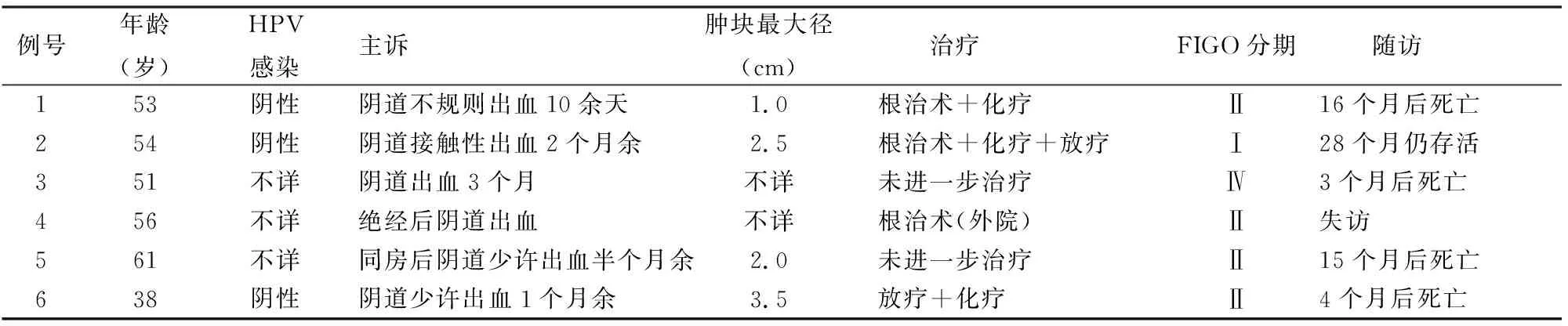
表1 6例PMMC患者的臨床資料
3 討論
PMMC常見于絕經后女性,發病年齡38~80歲,平均57歲,中位年齡56.5歲[2]。臨床表現常見陰道出血,其次為陰道排液,也可出現性交困難、接觸性出血等。婦科檢查發現50%病例累及陰道穹隆。本組均出現陰道出血癥狀,其中2例為接觸性出血,發現時1例病灶局限在子宮頸,4例累及陰道或子宮旁組織,1例累及鄰近器官。患者均無全身皮膚黏膜黑痣糜爛、破潰史及子宮頸黑變病或其他色素性病變史。
目前,關于PMMC的組織學來源和發病機制尚不清楚,多數學者認為其起源于子宮頸上皮基底層黑色素細胞,部分學者認為可能是子宮頸間質或由交界痣惡變而來,或由神經嵴細胞遷移而來,與放射接觸、種族、HPV感染、激素水平等有關[3-4]。本組3例術前行陰道分泌物HPV檢測均陰性。
PMMC通常表現為外生性息肉樣腫塊(與浸潤性子宮頸癌出現浸潤性病灶不同)、單一界限清楚或多發瘤結節,有時平坦或形成潰瘍。腫瘤直徑0.3~9 cm,平均2.99 cm。色素沉著的病灶一般為深色,有時略帶紅棕色[5-6]。本組病例多見外生或者呈菜花樣病灶,觸之易出血,部分呈深黑色。
PMMC的鏡下形態多樣且復雜,常見為梭形細胞和上皮樣細胞,少數為圓形或透明細胞。梭形細胞內可含胞質內黑色素顆粒。上皮樣細胞體積大,具有稀少嗜酸性胞質、核深染和顯著核仁,也可見具有豐富胞質、大的泡狀核和異常核分裂。細胞通常表現為不同程度多態性及大量核分裂象,常見核內及胞質包涵體,少見多核巨細胞。腫瘤可侵犯子宮頸黏膜,子宮頸間質纖維組織反應、交界性改變常見于鄰近子宮頸上皮[3]。例1周圍正常黏膜表面上皮及交界處可見腫瘤細胞。例1、3、5見少量分布不均色素,例4見大量色素,而例2、6幾乎不見色素。例4行子宮頸細胞學檢查,鏡下見較多散在細胞含有色素,細胞有一定異型性,有助于診斷。
無色素性惡性黑色素瘤或色素分布不均的活檢標本中,診斷具有一定困難,易誤診為分化差的鱗狀細胞癌、腺癌、橫紋肌肉瘤、間質肉瘤、淋巴瘤等。具有梭形細胞和上皮樣細胞的PMMC需與子宮頸癌肉瘤鑒別[7]。惡性黑色素瘤免疫組化標記S-100、HMB-45、Melan-A和vimentin陽性,上皮標志物陰性可與分化差的鱗狀細胞癌、腺癌鑒別,神經內分泌標志物陰性可與子宮頸小細胞癌鑒別[8],肌源性標志物陰性可與橫紋肌肉瘤鑒別[9]。PMMC需與繼發性病變鑒別。原發腫瘤病變附近表皮內常可觀察到交界活性,殘存正常表皮也可見黑色素,且身體其他部位無惡性黑色素瘤。繼發性腫瘤多生長在表皮基膜以下,罕見表皮的交界活性,然而惡性黑色素瘤常對表皮造成破壞,組織學鑒別困難。文獻報道PMMC中,約一半病例確認有表皮的交界活性。實際工作中,由于繼發性惡性黑色素的原發灶非常隱蔽,很難做到完全排外[3]。
由于PMMC發病率極低,治療尚無統一標準,常包括手術、化療、放療、免疫治療、靶向治療及聯合治療等。目前,手術治療仍是早期PMMC的主要手段。Yuan等[10]回顧性分析14 例PMMC顯示,手術組平均生存時間高于非手術組(P<0.05),提示根治性子宮切除及盆腔淋巴結清掃為患者提供較好的預后。研究顯示,子宮頸惡性黑色素瘤FIGOⅠ、Ⅱ、Ⅲ-Ⅳ期5年總生存率分別為18.8%~25%、11.1%~14%、0,多數患者3年內死亡[1]。本組1例FIGOⅠ患者確診后28個月仍健在(1/5),表明早發現、早診斷、早治療的重要性。子宮頸惡性黑色素瘤惡性程度高,診斷較困難,無色素性惡性黑色素易誤診,治療難度大,預后極差,尋求可靠改善預后的治療方法是今后的目標。PMMC早發現、早診斷、早治療,可延長患者的生存時間。

