經髕下入路與經髕上入路關節鏡下螺釘固定治療脛骨髁間棘閉合性骨折的療效比較▲
李 曉 楊克勤 韋平歐 秦 豪 梁俊杰 陸聲榆 甘 智 陳家耀 朱智鵬
(貴港市人民醫院骨科,廣西貴港市 537100)
膝關節內脛骨髁間棘骨折是臨床上常見的骨折類型,其損傷機制為暴力經前交叉韌帶傳導至附著點處引起撕脫骨折,或股骨內外髁直接撞擊髁間棘處導致骨折[1]。關節鏡下閉合復位內固定治療是目前脛骨髁間棘骨折的主要手術方法,其內固定技術有很多,包括克氏針固定、鋼絲固定、螺釘固定、縫合線固定、帶線錨釘固定等[2-8],這些固定技術多在關節鏡下經髕下入路或髕旁入路完成,而經髕上入路治療脛骨髁間棘骨折的研究鮮有報告。本研究回顧性分析43例脛骨髁間棘閉合性骨折患者的臨床資料,比較采用經髕下入路與髕上入路兩種不同手術入路在關節鏡下螺釘固定治療中的效果,現報告如下。
1 資料與方法
1.1 臨床資料 回顧性分析2015年6月30日至2020年6月30日我院收治的43例脛骨髁間棘閉合性骨折患者的臨床資料,納入標準:(1)Meyers-McKeever分型為Ⅱ~Ⅳ型的脛骨髁間棘骨折[9];(2)年齡18~60歲;(3)采用關節鏡下螺釘固定治療;(4)患者對本研究知情同意。排除標準:(1)開放性骨折、股骨髁上髁間骨折或脛骨平臺骨折者;(2)合并膝關節脫位者;(3)臨床資料不全者。根據手術入路方式將患者分為髕下組22例(經髕下入路進行手術)與髕上組21例(經髕上入路進行手術),髕下組有1例患者術后因腦梗死致雙側肌力下降予以剔除,髕上組有1例患者因發生車禍致同側股骨髁間骨折予以排除,最終納入髕下組21例、髕上組20例。兩組患者的一般資料比較,差異均無統計學意義(均P>0.05),具有可比性,見表1。
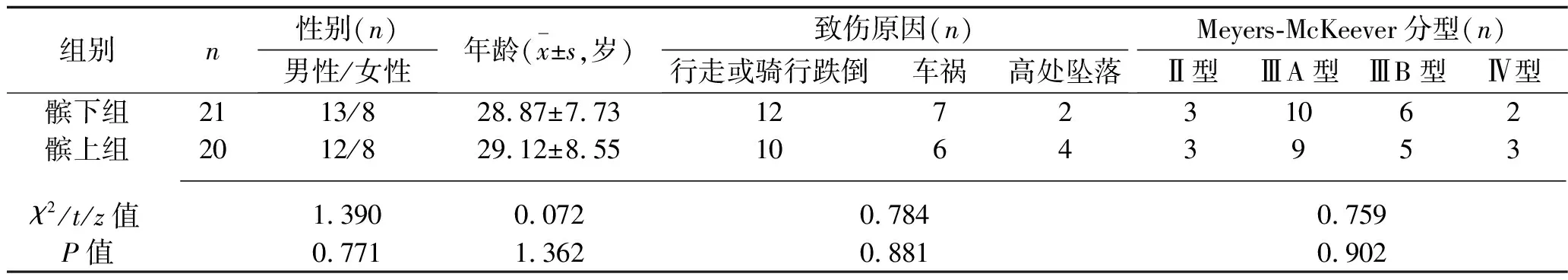
表1 兩組患者一般資料的比較
1.2 手術方法 采用腰硬聯合麻醉或全身麻醉,患者取仰臥體位,患膝關節屈曲約90°。術者在患膝髕骨外下緣與髕腱移行處向外5 mm作前外側入口,伸直患膝關節后置入關節鏡并進入髕上囊,沖洗髕上囊積血后將關節鏡順著前膝內/外側間溝軌跡送入關節腔內;在內側膝眼處建立前內側入口,清理關節腔內血凝塊,探查前后交叉韌帶、內外側半月板、脛骨髁間棘骨折形態,評估骨折分型和移位方向,清理骨折塊下嵌頓組織,利用探鉤或小蚊式鉗復位骨塊,如發生膝橫韌帶及半月板前角嵌頓于骨折下方的情況,需對兩者進行復位和固定,以免影響骨折愈合。(1)髕下組:取髕骨下極髕腱附著處正中入路,置入定位導針并套入空心鉆,穿透骨折塊與骨床的兩層骨質,擰入空心埋頭螺釘固定骨折塊,拔出定位導針,使用探鉤檢查骨塊是否有移動或骨塊崩裂,確定骨塊穩定性滿意后縫合切口,采用彈力繃帶進行包扎,下肢支具屈曲30°進行固定。見圖1A、圖1B、圖1C。(2)髕上組:在髕上15 mm處建立入路,將患膝關節屈曲90°,使用3 mm鈍性穿刺釘經膝關節內/外側間溝軌跡進入膝關節腔并到達骨塊上方,如髕骨內/外側支持帶過緊,可適當松解;更換5 mm穿刺套管拔出鈍性穿刺釘,借助探鉤將撕脫骨塊拉回骨床復位;經穿刺套管置入1.5 mm導針,用空心鉆頭經導針鉆孔后依照導針方向將其插入直徑為3~4 mm的空心埋頭螺釘,調整套管方向置入第2~3枚空心埋頭螺釘,使用探鉤檢查骨塊是否有移動或骨塊崩裂,確定骨塊穩定性滿意后縫合切口,采用彈力繃帶進行包扎,下肢支具屈曲30°進行固定。見圖1D、圖1E、圖1F、圖1G、圖1H)。

圖1 部分手術示意圖
1.3 術后康復 術后轉入普通病房后患者即可進行股四頭肌等長收縮練習與踝泵恢復訓練。下肢支具屈曲30°固定2~4周,4周后可增加膝關節活動,膝關節活動范圍為0°~90°,在支具保護下恢復肢體部分負重行走訓練;術后6~10周膝關節活動范圍可達0°~120°,可進行肌肉力量訓練,在支具保護下進行負重行走訓練,并囑患者返院復查CT觀察骨愈合情況;術后12~14周膝關節可正常活動,去除支具恢復正常行走。
1.4 觀察指標 (1)比較兩組患者的手術時間、術后住院時間、螺釘置入數,以及術后螺釘與脛骨平臺夾角。手術時間指切皮開始至縫合結束之間的時間;術后第1天復查膝關節X線側片,測量螺釘與脛骨平臺夾角大小(見圖2)。(2)術后隨訪6~12個月,出院后3個月內每半個月進行1次隨訪,之后每3周隨訪1次。比較兩組患者術后1 d、7 d、1個月、2個月的膝關節疼痛視覺模擬量表(Visual Analog Scale,VAS)評分,以及術后1個月、2個月、3個月、6個月的膝關節Lysholm評分和國際膝關節文獻委員會(International Committee for the Documentation of the Knee,IKDC)評分[10-11]。
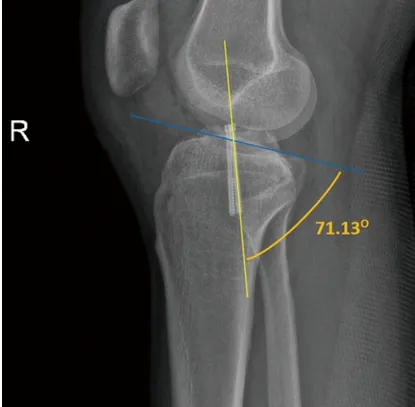
圖2 X線側位片測量螺釘與脛骨平臺夾角大小
1.5 統計學分析 采用SPSS 20.0軟件進行統計學分析。計量資料以(x±s)表示,組間比較采用兩獨立樣本t檢驗,重復測量計量資料的比較采用重復測量方差分析;計數資料以例數(百分比)表示,比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結 果
2.1 兩組患者手術時間、術后住院時間、螺釘置入數及術后螺釘與脛骨平臺夾角的比較 相比于髕下組,髕上組的手術時間更短,螺釘置入數更多,術后螺釘和脛骨平臺夾角更大(均P<0.05),而兩組的術后住院時間差異均無統計學意義(均P>0.05)。見表2。
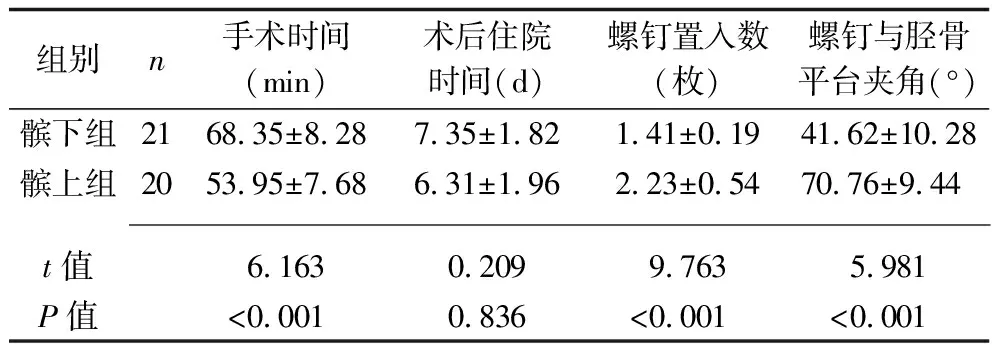
表2 兩組患者手術時間、術后住院時間、螺釘置入數及術后螺釘與脛骨平臺夾角的比較(x±s)
2.2 兩組患者不同時間點膝關節疼痛VAS評分的比較 兩組的膝關節疼痛VAS評分比較,差異有統計學意義(F組間=25.975,P組間<0.001),兩組的膝關節疼痛VAS評分均有隨時間變化的趨勢(F時間=164.458,P時間<0.001),分組與時間有交互效應(F交互=5.573,P交互=0.003)。其中,術后1 d、7 d,髕上組的膝關節疼痛VAS評分均低于髕下組(均P<0.05)。見表3。

表3 兩組患者不同時間點膝關節疼痛VAS評分的比較(x±s,分)
2.3 兩組患者不同時間點膝關節Lysholm評分、IKDC評分的比較 兩組的Lysholm評分、IKDC評分比較,差異均無統計學意義(F組間=0.011,P組間=0.918;F組間=1.002,P組間=0.323),兩組的Lysholm評分、IKDC評分均有隨時間變化的趨勢(F時間=819.070,P時間<0.001;F時間=1 174.562,P時間<0.001),Lysholm評分的分組與時間無交互效應(F交互=0.459,P交互=0.712),IKDC評分的分組與時間有交互效應(F交互=3.261,P交互=0.032)。見表4、表5。

表4 兩組患者不同時間點膝關節Lysholm評分的比較(x±s,分)

表5 兩組患者不同時間點膝關節IKDC評分的比較(x±s,分)
3 討 論
膝關節前交叉韌帶由兩束等長的韌帶組成,附著于股骨和脛骨,其脛骨附著點呈類圓形附于內外脛骨棘之間,生物力學研究表明,脛骨棘止點處是前交叉韌帶維持關節穩定的主要承重部分,在直接或間接作用力下容易發生骨折[7,12],其愈合的效果直接影響膝關節功能。有學者發現,石膏外固定或膝關節支具固定等保守治療方法僅對Meyers-McKeever分型中的Ⅰ型脛骨髁間棘骨折有效,但是保守治療會導致Ⅱ~Ⅳ型脛骨髁間棘骨折患者出現畸形愈合或不愈合,最終導致髁間撞擊、關節不穩、關節交鎖等并發癥。傳統開放性內固定手術具有創傷大、手術視野小、操作難度大、不能完全探查半月板損傷情況等缺點,且術后易出現切口感染、關節僵硬等并發癥,影響患者膝關節功能的恢復。近年來,關節鏡微創技術輔助骨折復位內固定手術已成為治療脛骨髁間棘骨折的首選方案[13-16],但多采用髕下入路或髕旁入路完成內固定,而在髕上入路完成內固定的研究較少。本研究結果顯示,相比于髕下組,髕上組的手術時間更短,螺釘置入數更多,術后螺釘和脛骨平臺夾角更大(均P<0.05)。髕下組手術時間更長的原因可能為:(1)采用髕下入路需經過髕腱鞘建立置釘通道,而髕腱是致密結締肌腱組織,螺釘沿定位導針到達骨面則不可避免地與髕腱產生摩擦,螺釘直徑越大其通過髕腱所需的時間越長。(2)髕下入路使用同一通道置入不同角度的螺釘較困難,常需要建立不同的髕下入路或髕旁入路才能置入理想位置的螺釘;而采用髕上入路僅需在髕上囊建立一個工作通道,在股骨滑車左右微調套管方向即可置入更多的螺釘,無須反復穿刺。前交叉韌帶牽拉會使腱-骨處的骨折塊向前移位及骨折塊前部向上翹起,如果需完全解剖復位,則要嘗試多次復位,過多嘗試復位會引起骨塊崩裂,加大復位難度。術者可通過反向打磨骨床,加大骨床面積和深度,再將骨塊復位,則可達到理想的復位效果。
生物力學研究表明,螺釘數目與骨折塊的抗拔出力呈正相關,螺釘與骨折塊的夾角大小與骨折塊的加壓力呈正相關,故螺釘數目越多、螺釘與骨折塊的夾角越大,越有利于骨折愈合[17]。脛骨髁間棘骨折的骨塊直徑為1.0~1.5 cm,且多為粉碎性骨折,故直徑越大的螺釘對骨塊的切割力越大,容易崩裂骨塊[18-19],而直徑小的螺釘則需要直徑小的定位導針進行指引,采用髕下入路時,使用較細的定位導針穿過髕腱往往難以調整方向及實現多釘置入。本研究中,髕上組的螺釘置入數更多,術后螺釘和脛骨平臺夾角更大,表明采用髕上入路進行內固定可以實現多枚螺釘、多方向固定骨折,增大螺釘與骨折的接觸面積,加強固定效果,更加符合生物力學原理。
本研究結果顯示,髕上組患者術后1 d、7 d的膝關節疼痛VAS評分均低于髕下組(均P<0.05),側面證實了髕上組對關節周圍組織的損傷程度更小。本研究中,兩組患者均在術后出現不同程度的疼痛,髕下組患者以膝關節髕前疼痛為主,給予口服非甾體類止痛藥可有效緩解疼痛;髕上組患者以髕上關節囊疼痛為主,主要表現為局部脹痛,考慮是由建立通道時損傷髕上囊區滑膜出血所致,給予抽取髕上關節囊積液后大多數患者的疼痛可以緩解,只有少數患者需要口服止痛藥。本研究結果還顯示,兩組患者的Lysholm評分、IKDC評分比較,差異均無統計學意義(均P>0.05),兩組患者的Lysholm評分、IKDC評分隨著時間延長而逐漸升高(均P<0.05),說明兩種方法均能改善患者的膝關節功能且效果相當。
綜上所述,相比于經髕下入路,治療脛骨髁間棘閉合性骨折患時,經髕上入路行關節鏡下螺釘固定的手術時間更短、置入的螺釘更多、固定效果更優,且對關節周圍組織的創傷更小,但兩種方法對膝關節功能的改善效果相當。本研究樣本量較小、隨訪時間較短,所得結論還需進一步研究驗證。

