肺隔離癥的計算機三維重建診療1例
宋弘軒 姜文軍
肺隔離癥是指一種少見的先天性肺發育畸形,在胚胎發育期間,肺動脈發育不全,使一部分肺組織血液供應受障礙,并由主動脈的分支代替肺動脈供應該區肺組織,形成無呼吸功能的囊性包塊。擁有完整臟層胸膜與正常肺組織分界明顯的被稱為葉內型肺隔離癥,反之被稱為葉外型肺隔離癥。臨床癥狀可表現為咳嗽咳痰,發熱寒戰,咯血等非特異性表現,因此肺隔離癥極易誤診[1]。肺隔離癥一般采用手術治療,從而消除感染灶,進一步消除隔離肺中的左向右分流。為提高診斷和手術治療水平,在此總結中國醫科大學第四附屬醫院胸外科收治的利用計算機三維重建診療葉內型肺隔離癥1例,報道如下。
臨床資料
一、一般情況
患者,男,43歲。因體檢發現左肺下葉占位7天入院。患者一周前于體檢中心行胸CT提示“左下葉囊性改變”,無咳痰、咯血,無氣喘、氣促及紫紺,無發熱、寒戰及抽搐,低熱盜汗等癥狀。既往史否認肝炎結核等傳染病史,否認高血壓糖尿病等慢性病史,否認藥物食物過敏史。查體:患者神清語明,發育正常,一般狀態可,全身淺表淋巴結未觸及腫大,胸廓對稱,呼吸運動均勻;雙側語顫對稱,無胸膜摩擦感;雙肺叩診呈清音;聽診雙肺呼吸音清,未聞及干濕啰音。輔助檢查:入院胸部增強CT(如圖2)提示:左肺下葉內基底段可見囊狀影、結節樣及團片樣密度增高影,鄰近支氣管略增寬,可見液氣平;增強后,降主動脈有一粗大分支進入病灶內;下葉內基底段病變部分輕微強化。左肺下葉另見模糊條片影。左肺舌段可見模糊結節樣影(im29)。診斷如下:A)左肺下葉病變,考慮肺隔離癥可能性大;B)左肺下葉炎性病變;C)左肺舌段結節。患者血常規、肝腎功、凝血、感染指標未見異常,但血清鐵蛋白:644.4ng/mL(正常值22~322ng/mL)。神經元特異烯醇化酶:22.92ng/mL(正常值0~16.3ng/mL)。需進行手術取病理明確病變性質。
為了更加清晰直觀的呈現解剖變異,從而明確診斷和降低治療風險,醫生利用三維重建,清楚地再現了病灶的解剖關系(如圖1),結合增強CT檢查結果,可以清楚地觀察到病灶。平T9、T10椎間隙,胸主動脈分出一分支進入病灶,最終通過左下肺靜脈回流。該患者最終被確診為葉內型肺隔離癥。
二、治療方案
患者確診為葉內型肺隔離癥,行全麻下單孔胸腔鏡左肺下葉切除術,左肺上葉部分切除術。術前CT下對左肺上葉小結節進行定位,經左側腋中線偏后第五肋間切口入胸,首先依據術前CT定位對左肺上葉病灶行楔形切除,送術中冰凍病理,結果提示良性結節。其次游離下肺韌帶,可見一異常解剖血管從胸主動脈發出,予以結扎、離斷。打開后縱隔胸膜至肺動脈邊緣,并打開動脈鞘,打開前縱隔胸膜,分離出上、下肺靜脈之間間隙,游離下肺靜脈,閉合離斷。游離下葉支氣管,移除病肺。病理檢查提示葉內型肺隔離癥。經治療,患者病情痊愈,無并發癥。
討 論
一、解剖特點與發病機制
肺隔離癥(PS)是一種少見的先天性肺動脈發育不全造成的疾病,發病率約占先天性畸形的0.15%~6.40%,臨床特點是支氣管和動脈同時發生畸形[2]。根據正常肺組織邊緣有無內臟胸膜,肺隔離癥可分為肺外肺隔離癥(ELS)和肺內肺隔離癥(ILS),在極少數情況下,葉內和葉外PS可以共存。葉外PS常見于下肺葉和脊柱附近,極少數情況下,可見于膈肌、腹部、縱隔的內側和頸部;葉內PS通常出現在雙肺的下葉,尤其是左下葉,也有少數位于左肺上葉與右肺上葉[3]。發生在頸部、縱隔和腹部的葉外PS患者常以實性腫塊的存在而出現,手術前常被誤診為腫瘤。因此,對于這些腫塊性質不明的患者,應考慮發生葉外PS的可能性。肺隔離癥的發病機制主要有以下幾點主流學說①牽引學說:1946年Pryce經研究指出,在胚胎發育期間某些肺芽周圍毛細血管與主動脈相連,隨著機體發育這些血管會被逐漸吸收,但由于各種原因部分血管被保留下來,最終形成了異常的主動脈分支,某些異常的主動脈分支對部分肺組織產生牽引力,從而導致這部分肺組織最終脫離機體的正常肺組織形成隔離肺。②肺動脈發育不全學說:Smith在Pryce的基礎上于1956年提出了他的觀點,他認為牽引學說無法解釋沒有異常動脈的肺隔離癥,于是他認為是肺動脈發育不全以及隔離肺與支氣管之間無通路導致分泌物累積,最后形成囊腫。③副肺芽學說:Gerle在1968年提出了另一觀點,在正常肺芽尾端有時會出現副肺芽,經過生長發育最后形成隔離肺。以上三種學說中,牽引學說獲得了業界的普遍支持。但牽引學說無法解釋所有的肺隔離癥發病機制,例如對于一些沒有異常動脈的肺隔離癥,牽引學說則無法解釋。
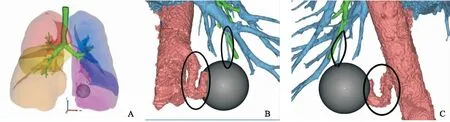
圖1 A: 三維重建提示病灶位于左肺下葉基底段 B:病灶動脈血由胸主動脈分出一粗大分支供血 C: 病灶靜脈回流最終進入左下肺靜脈
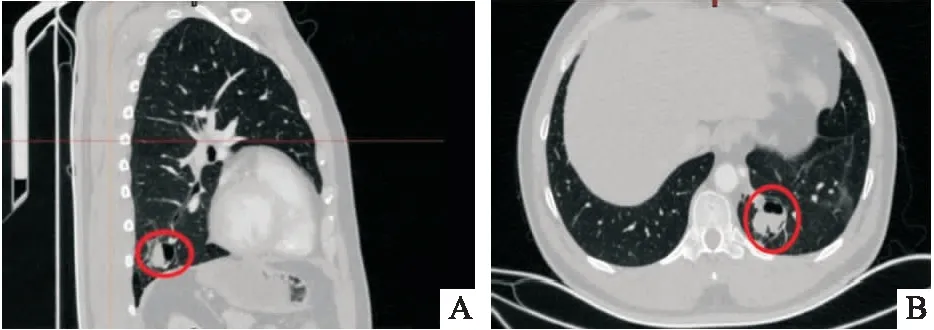
圖2 A: CT矢狀面病灶所在位置 B:CT水平面病灶所在位置
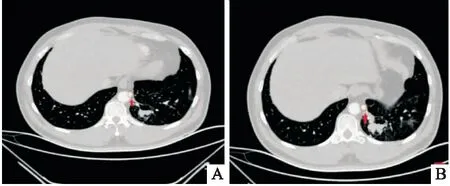
圖3 A: 異常分支與胸主動脈分離起始處B: 異常分支與胸主動脈平行
手術一直被認為是肺隔離癥的主要治療方案,而手術的關鍵是正確識別異常供血的血管,降低術中出血的概率。例如,本例患者通過增強CT可觀察到異常血管來源于胸主動脈(圖2)。異常血管的起源主要來源于胸主動脈(46.1%~82.1%)和腹主動脈(6.9%~31.6%),此外也有一小部分來源于肋間動脈、鎖骨下動脈、胃左動脈和腎動脈。靜脈引流通常通過肺靜脈,尤其是下肺靜脈(此例患者病灶靜脈正是通過下肺靜脈回流);但也可通過奇靜脈/半奇靜脈回流,偶爾也可通過肋間靜脈、左乳靜脈或無名靜脈回流。絕大多數葉外型PS患者血液回流到奇靜脈和半奇靜脈,或通過下腔靜脈到達右心房,但在某些情況下,也可以引流到肺靜脈。肺隔離癥有時還會合并一些胸部并發癥,如膈疝、漏斗胸等[3],因此在進行手術治療之前需進行完備檢查,判斷有無并發癥出現,若有并發癥,則需判斷是否可同期手術。
二、臨床表現與鑒別診斷
由于肺隔離癥病灶并無正常肺組織的換氣功能,造成分泌物無法排出從而形成局部的反復感染。臨床表現為咳嗽咳痰,胸悶氣喘,寒顫發熱等癥狀。由于反復的炎癥感染,加之異常供血動脈本身發育不良,易造成血管破裂,出現咯血癥狀[4],引起誤診。一般肺隔離癥鑒別診斷主要需要排除一下疾病:a)結核病變:結核患者可見結核球及周圍炎癥性病灶,詢問病史可有低熱盜汗病史,化驗指標如痰涂片檢查、血沉可見異常。b)肺部其他良性腫瘤:例如錯構瘤影像學可見邊界整齊,病史較長,可鑒別診斷。c)肺部轉移瘤:轉移性腫瘤多發于肺野周圍,體積較小,多發,邊界較輕,且體內有其他原發灶證據。以上鑒別診斷均需取病理最終定性。總而言之,作為一種少見的先天性疾病,肺隔離癥的臨床表現無明顯特異性,給疾病的診斷帶來了困擾。
影像學檢查可清晰顯示異常供血動脈,為術前診斷提供關鍵信息。胸部CT增強掃描,可無創清晰顯示異常供血動脈,成為PS的首選檢查方法,也可顯示異常引流靜脈。磁共振成像(MRI)可以在不使用造影劑的情況下發現病變與體循環異常供血動脈之間的關系,但在揭示PS的病理特征方面不如增強CT[5]。近年來,介入技術被引入用于治療肺隔離癥,由于動脈數字減影血管造影(DSA)可以清楚觀察異常動脈的數量、走形和大小,從而為介入治療提供充分的診療依據,DSA被認為是肺隔離癥診斷的金標準[6]。但由于DSA耗時久,輻射大,成本高等問題,增強CT仍是肺隔離癥的主要診斷方法。此外,超聲檢查常用于檢查肺外PS,特別是在少見部位。
三、治療方案
臨床研究表明[7],除非伴有明確的手術禁忌癥,手術治療是肺隔離癥診療的首選方案。由于葉內PS和正常組織之間的邊界通常不清楚,因此醫生一般進行肺葉切除術,或者切除病變肺段。但是病變的大小和位置決定了最終采用肺葉切除術還是肺段切除術。相反,葉外PS與正常肺組織邊界清楚,因此僅切除病變肺組織是可行的[8]。無論是開胸手術還是胸腔鏡手術,成功的關鍵都是找到其營養血管。異常供血血管一般位于肺下韌帶,可能存在一條或多條,尤其是隱匿性動脈,因此手術應防止因意外損傷或血管向隔膜回縮而導致的出血。
導管動脈栓塞術,這些年來被逐漸應用于治療伴有手術禁忌癥的PS患者[9]。作用機制是通過對異常供血動脈進行栓塞,繼而引起病變肺組織缺血壞死、纖維化、吸收、消散,從而避免了手術的創傷性,還消除了疾病的源頭,避免相反復發作。對于伴有肺部重度感染,心肺功能不全等手術禁忌癥的患者,介入治療成為了首要選擇,降低了治療的風險。然而,這項新技術還沒有在長期隨訪中得到驗證,應該進行包含更大樣本量的前瞻性研究來驗證這些不同治療方法的安全性和有效性。
綜上所述,肺隔離癥由于其臨床癥狀不典型,往往在診療中引起誤診漏診,因此需要醫生對于此類疾病的發病機制,診療方案具有全面而深刻的認識,在排除常見病的基礎上作出判斷。另外由于部分患者病史較久,影像學結果不能完全作為診斷依據,應結合患者病史和臨床癥狀,做出綜合判斷,從而提高疾病的診療效果。

