輕型β地中海貧血合并缺鐵性貧血與單純缺鐵性貧血孕婦補鐵治療前后鐵代謝參數變化的特點
陳年坤 李仲均 黃鶯鶯 肖超群 沈歆旸 潘淑敏 謝利嘉 黃鎮欽 王志堅
1南方醫科大學南方醫院婦產科(廣州510445);2中山大學附屬第七醫院婦產科(廣東深圳518107);3南方醫科大學附屬東莞人民醫院婦產科(廣東東莞523059)
地中海貧血(簡稱地貧)是臨床最常見的單基因遺傳性溶血性貧血[1]。該病是全球性疾病,地貧基因攜帶者約占全球妊娠婦女的1%~5%[2]。我國尤以華南、西南地區發病率最高,其中廣東、廣西、海南以及云南是地貧的高發省份[3-4]。部分中間型、重型β 地貧患者由于長期輸血、溶血和鐵吸收增加等鐵代謝異常,一般不發生鐵缺乏,反而可出現鐵過載及鐵沉積。而輕型β 地貧患者溶血癥狀輕,當妊娠期對鐵需求量超過機體鐵儲備時,可誘發鐵缺乏甚至缺鐵性貧血(iron deficiency anemia,IDA)[5-6]。IDA 可對母胎造成不同程度的近期及遠期并發癥[7-10]。目前,少量研究簡單表明輕型地貧合并IDA 孕婦可進行補鐵治療[11-13]。對于該類孕婦補鐵治療過程中眾多鐵代謝相關參數的生理變化情況、補鐵效果以及與單純IDA 孕婦補鐵治療過程中的異同性暫無相關報道;補鐵治療過程中鐵過載風險暫無參考。因此,臨床實踐中,該類孕婦補鐵治療過程中是否存在鐵過載風險仍存在擔憂,補鐵治療中的監測手段有待明確。針對以上問題,本研究通過探討β 地貧合并缺鐵性貧血補鐵治療前后血常規參數及鐵代謝參數的代謝變化情況,且與單純缺鐵性貧血孕婦進行比較,為臨床中地貧合并缺鐵性孕婦補鐵治療提供理論依據。
1 資料與方法
1.1 研究對象 納入2017年6月至2018年9月期間于南方醫院產檢孕婦共214 例,均為單胎妊娠,入組前均未曾補鐵治療。其中輕型β 地貧合并IDA 孕婦(地貧缺鐵組)52 例;單純輕型β 地貧孕婦(單純地貧組)53 例;單純缺鐵性貧血孕婦(單純缺鐵組)50 例;正常孕婦(正常孕婦組)59 例。
1.2 納入標準 地貧缺鐵組:通過基因檢測診斷為輕型β 地中海貧血,且血紅蛋白(Hb)<110 g∕L,血清鐵蛋白<20 μg∕L[15]。單純地貧組:經地中海貧血基因檢測診斷為輕型β 地中海貧血,且無缺鐵性貧血證據。單純缺鐵組:血常規提示Hb <110 g∕L,血清鐵蛋白<20 μg∕L,且結合血紅蛋白電泳及地中海貧血基因檢測排除地中海貧血。正常孕婦組:無缺鐵性貧血及地中海貧血證據的正常孕婦。均排除其他妊娠并發癥或合并癥。
1.3 治療 地貧缺鐵組與單純缺鐵組需補鐵治療。按指南推薦,缺鐵性貧血孕婦應每天補充鐵元素100~200 mg∕d[14]。選擇琥珀酸亞鐵片(含鐵量:30 mg∕片),每天口服6 片,即每天補充鐵元素180 mg,共服用4 周。
1.4 檢測指標及方法 檢測各組血常規與鐵代謝參數(其中地貧缺鐵組與單純缺鐵組補鐵治療4 周后復測):Hb、平均紅細胞體積(MCV)、血清鐵蛋白(SF)、血清鐵(SI)、不飽和鐵結合力(UIBC)、總鐵結合力(TIBC)、轉鐵蛋白飽和度(TS)、血清轉鐵蛋白(STF)和可溶性轉鐵蛋白受體(sTfR)含量。地貧基因類型由南方醫院產前診斷中心通過高通量基因檢測技術確定為輕型β 地中海貧血。血常規參數(Hb、MCV)通過Sysmex XB5000 全自動血液細胞分析儀測定;鐵代謝參數(SF、SI、UIBC、STF和sTFR)通過雙聯化法測定,以上測定由南方醫院檢驗科直接完成。TIBC 與TS 為計算項目,其中TIBC=UIBC+SI;TS=SI∕TIBC×100%。
1.5 統計學方法 采用SPSS 20.0 統計學軟件分析數據。計量資料數據以均數±標準差表示。組間數據比較采用單因素方差分析;地貧缺鐵組與單純缺鐵組補鐵治療前后比較分別進行配對t檢驗,兩者補鐵治療前后指標變化比較進行兩獨立樣本t檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 指標分析 (1)4 組間,年齡及孕周差異均無統計學意義(P>0.05);(2)4 組間兩兩比較,sTfR含量存在明顯差異,差異有統計學意義(P<0.05),且含量比較如下:地貧缺鐵組[(2.18±0.50)mg∕L]>單純地貧組[(1.80±0.77)mg∕L]>單純缺鐵組[(1.52± 0.54)mg∕L]>正常妊娠組[(0.99 ± 0.31)mg∕L]。見表1。
表1 各組間血常規參數與鐵代謝參數情況匯總及比較Tab.1 Comparison of routine blood parameters and iron metabolism parameters among all groups ±s

表1 各組間血常規參數與鐵代謝參數情況匯總及比較Tab.1 Comparison of routine blood parameters and iron metabolism parameters among all groups ±s
注:a,與地貧缺鐵組比較,P <0.05;b,與單純地貧組比較,P <0.05;c,與單純缺鐵組比較,P <0.05;d,與正常妊娠組比較,P <0.05;組間比較差異有統計學意義(P <0.05)
組別地貧缺鐵組(n=52)單純地貧組(n=53)單純缺鐵組(n=50)正常妊娠組(n=59)年齡(歲)29.7±4.0 28.8±4.3 30.2±5.1 28.6±3.9孕周(周)26.1±7.8 23.4±8.6 26.2±6.8 25.8±7.8 Hb(g∕L)98.3±8.2bcd 103.4±9.6ad 102.5±5.4ad 123.0±7.6abc MCV(fl)68.6±5.8cd 68.7±5.1cd 86.0±4.3abd 89.2±3.9abc SF(μg∕L)10.1±5.1bd 64.5±38.4ac 10.7±4.9bd 63.1±49.5ac SI(μmol∕L)10.6±4.9bd 20.3±5.3ad 9.8±4.2bd 20.0±5.2ac UIBC(μmol∕L)72.1±12.4bd 46.7±15.4ac 74.7±16.1bd 47.9±14.7ac TIBC(μmol∕L)83.8±9.8bd 66.2±13.6ac 85.1±12.9bd 67.4±12.1ac TS(%)14.9±7.6bd 32.0±11.7ac 13.3±8.1bd 30.8±10.0ac STF(g∕L)3.74±0.44bd 2.95±0.69ac 3.82±0.57bd 3.05±0.60ac sTfR(mg∕L)2.18±0.50bcd 1.80±0.77acd 1.52±0.54abd 0.99±0.31abc
2.2 補鐵治療前后指標變化分析 (1)補鐵治療后,地貧缺鐵組及單純缺鐵組中血紅蛋白、MCV 及所有鐵代謝參數水平均有明顯改善,差異有統計學意義(P<0.05)。其中,地貧缺鐵組Hb 增長(7.4±3.7)g∕L,MCV 增長(2.5±2.0)fl,鐵蛋白增長(24.0 ± 12.5)μg∕L,血清鐵增長(8.1 ± 4.6)μmol∕L,總鐵結合力下降(6.0±3.8)μmol∕L,sTfR 下降(0.10±0.17)mg∕L;而單純缺鐵組Hb 增長(9.3±5.6)g∕L,MCV增長(2.6±2.4)fl,鐵蛋白增長(17.9±13.2)μg∕L,血清鐵增長(7.6 ± 6.5)μmol∕L,總鐵結合力下降(9.9 ± 10.5)μmol∕L,sTfR 下降(0.30 ± 0.45)mg∕L。(2)地貧缺鐵組補鐵治療前后,Hb 增長幅度[(7.4± 3.7)g∕L]小于單純缺鐵組[(9.3 ± 5.6)g∕L],差異有統計學意義(P<0.05);鐵蛋白增長幅度[(24.0±12.5)μg∕L]大于單純缺鐵組[(17.9±13.2)μg∕L],差異有統計學意義(P<0.05)。而兩組間MCV、鐵離子變化幅度差異無統計學意義(P>0.05)。補鐵治療后,兩組中所有對應的鐵代謝參數出現同時增長或下降。見表2。
表2 地貧缺鐵組及單純缺鐵組補鐵治療前后組內指標變化情況及組間指標變化幅度比較Tab.2 Conditions and Comparison of the changes of parameters after iron supplementation in β+IDA group and IDA group ±s
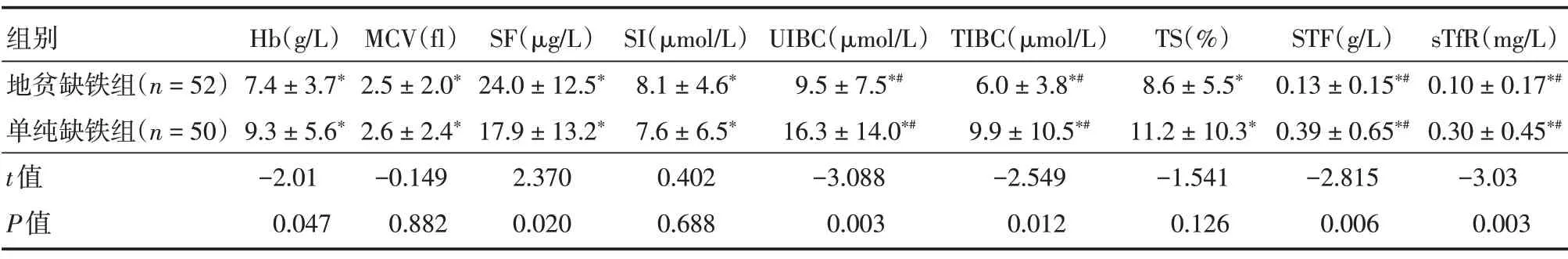
表2 地貧缺鐵組及單純缺鐵組補鐵治療前后組內指標變化情況及組間指標變化幅度比較Tab.2 Conditions and Comparison of the changes of parameters after iron supplementation in β+IDA group and IDA group ±s
注:*地貧缺鐵組或單純缺鐵組組內補鐵治療前后對應指標增長或下降差異有統計學意義且P <0.001;#補鐵治療后參數為下降
組別地貧缺鐵組(n=52)單純缺鐵組(n=50)t值P值Hb(g∕L)7.4±3.7*9.3±5.6*-2.01 0.047 MCV(fl)2.5±2.0*2.6±2.4*-0.149 0.882 SF(μg∕L)24.0±12.5*17.9±13.2*2.370 0.020 SI(μmol∕L)8.1±4.6*7.6±6.5*0.402 0.688 UIBC(μmol∕L)9.5±7.5*#16.3±14.0*#-3.088 0.003 TIBC(μmol∕L)6.0±3.8*#9.9±10.5*#-2.549 0.012 TS(%)8.6±5.5*11.2±10.3*-1.541 0.126 STF(g∕L)0.13±0.15*#0.39±0.65*#-2.815 0.006 sTfR(mg∕L)0.10±0.17*#0.30±0.45*#-3.03 0.003
3 討論
本研究為前瞻性研究,通過入組不同類型孕婦共214 例,分析與比較地貧合并缺鐵孕婦、單純地貧孕婦、單純缺鐵孕婦及正常孕婦的血常規參數及鐵代謝參數,其中缺鐵患者需口服補鐵治療1 個月,探討地貧缺鐵孕婦補鐵治療效果及鐵代謝特點,為該類孕婦補鐵治療的有效性、安全性以及監測手段提供依據。
本研究結果顯示,地貧缺鐵組及單純缺鐵組補鐵治療后,Hb、MCV 及所有鐵代謝參數均得到改善,提示補鐵治療有效改善機體鐵缺乏狀態、增加鐵儲備以及糾正小細胞低色素性貧血。兩者補鐵治療前后所有鐵代謝參數變化趨勢具有一致性,提示鐵代謝的相似性。故對于輕型β 地貧合并鐵缺乏孕婦,補鐵治療明確有效,與相關研究結論一致[15-17];以上研究局限于部分血常規指標或鐵代謝指標的改善,而本研究檢測參數多樣及全面,依據更充分。
地貧缺鐵組補鐵治療后,鐵蛋白增長幅度大于單純缺鐵組,而Hb 增長幅度卻小于單純缺鐵組。地貧缺鐵組在補鐵治療過程中,因自身地貧存在無效紅細胞生成及破壞,故Hb 增長幅度較單純缺鐵組低;而破裂紅細胞可釋放鐵,增加機體血清鐵從而提高鐵儲備。鐵蛋白能良好反饋機體鐵儲備,因此,地貧缺鐵組鐵蛋白增長幅度較大。地貧缺鐵組補鐵治療過程中,除外正常的鐵吸收代謝外,無效紅細胞生成及溶血同時參與了鐵代謝,與單純缺鐵組鐵代謝存在一定差異性。盡管地貧缺鐵組補鐵治療中鐵蛋白的增長情況高于單純缺鐵組,但我國對鐵過載診斷標準為:在排除活動性炎癥、腫瘤、溶血等因素的影響后,血清鐵蛋白>1 000 μg∕L[18]。因此,針對地貧缺鐵組補鐵治療后鐵蛋白的增長幅度,其鐵過載風險相當低。
本研究中,地貧缺鐵組中sTfR 含量明顯高于另外3 組,差異有統計學意義。血清中sTfR 含量與紅細胞生成速度成正比,與組織鐵可利用度成反比[19]。地貧缺鐵組因自身地貧而存在無效紅細胞生成及破壞,紅細胞生成活性代償性增高,且機體合并缺鐵,鐵可利用度下降,故該指標明顯增高且為最高。地貧缺鐵組與單純地貧組sTfR 含量明顯高于單純缺鐵組與正常妊娠組,差異有統計學意義。提示sTfR 一定程度上有利于地貧篩查,臨床中發現孕婦sTfR 明顯增高時,應考慮該患者合并地貧可能。地貧缺鐵組sTfR含量明顯高于單純地貧組,提示sTfR 有助于反映地貧孕婦機體鐵狀況從而利于區分地貧合并鐵缺乏孕婦與單純地貧孕婦,及時發現鐵缺乏。sTfR 生物特性穩定,且不受感染、組織損傷等急性炎癥影響[20-21];而鐵蛋白為急性時相蛋白,在急性炎癥、應激、肝臟和腎臟疾病、惡性腫瘤、代謝綜合征等情況下升高從而影響對機體鐵狀況的準確判斷[22-23]。且有研究表明,sTfR∕log Ferritin 比值是一項反映機體存在鐵缺乏狀況更為敏感有效的指標[24-25]。因此,sTfR 對于地貧孕婦篩查鐵缺乏具有特殊的臨床意義。
綜上所述,對于輕型β 地貧合并IDA 孕婦,補鐵治療明確有效,且鐵過載風險低;其與單純缺鐵性貧血孕婦相比,鐵代謝既有相似性又有差異性。臨床中,結合檢測鐵蛋白與sTfR 有助于準確反映地貧孕婦機體鐵狀況,及時篩查出鐵缺乏并予補鐵治療。對于無特殊的地貧孕婦,鐵蛋白的降低及sTfR 的明顯升高均可提示機體鐵缺乏;若存在上文提及的可導致機體鐵蛋白升高的合并癥或并發癥,雖鐵蛋白處于正常水平,而sTfR 水平卻明顯增高時,不可忽略該類患者仍存在鐵缺乏可能,尤其在鐵蛋白接近鐵缺乏臨界值時。
因此,對于輕型β 地貧孕婦,孕期一旦發現鐵缺乏,應予補鐵治療處理,對機體鐵蛋白與sTfR 的監測具有臨床指導意義。本研究不足之處在于樣本量較少,未能提供該類孕婦sTfR 準確的參考范圍,且僅局限探究輕型β 地貧患者,并未探究輕型α 地貧患者;后期可擴大樣本量及增加輕型α 地貧患者入組進一步探究。關于地中海貧血合并鐵缺乏患者鐵代謝的機制研究,需要相關的基礎研究進一步探討。

