腹腔入路腹腔鏡腎上腺切除術治療腎上腺腫瘤的臨床療效及對患者QOL 評分的影響
周密
腎上腺腫瘤該病病情初期并無典型臨床癥狀,隨著病情進一步發(fā)展,并發(fā)癥發(fā)生幾率升高,增加治療難度[1-4]。手術治療是臨床對于腎上腺腫瘤患者的主要治療手段,常規(guī)開放手術對患者造成的傷害較大,術后并發(fā)癥會對患者預后效果造成嚴重不良影響[5,6]。所以,給予患者更加科學有效的治療對其預后有著重要意義。此次研究針對腎上腺腫瘤患者腹腔入路腹腔鏡腎上腺切除術治療效果及對患者QOL 評分的影響展開探討,現(xiàn)報告如下。
1 資料與方法
1.1 一般資料 選取本院2019 年6 月~2020 年8 月收治的77 例腎上腺腫瘤患者,隨機分為對照組(38 例)和研究組(39 例)。對照組男25 例,女13 例;年齡27~73 歲,平均年齡(49.8±7.8)歲。研究組男12 例,女27 例;年齡28~76 歲,平均年齡(51.7±8.2)歲。兩組一般資料比較,差異無統(tǒng)計學意義(P>0.05),具有可比性。本研究經醫(yī)院倫理委員會同意。
1.2 納入及排除標準 納入標準:①與腎上腺腫瘤臨床診斷標準相符并確診[7];②患者均知情并簽署同意書。排除標準:①其他重要器官疾病嚴重者;②認知或精神障礙者。
1.3 方法
1.3.1 對照組 實施常規(guī)開放手術。給予患者全身麻醉并指導患者保持側臥位,升高患者腰部,在患者腰部的第10 或者第11 肋間做切口,依次分離,將腎周筋膜剪開,在腎上腺區(qū)域內將腫瘤游離并切除,置引流管,縫合切口。術后給予常規(guī)抗感染干預。
1.3.2 研究組 實施腹腔入路腹腔鏡腎上腺切除術治療,以順時針方式對患者左腎上腺進行切除,指導患者保持右側臥位,將其腰部墊高。選擇患者肋緣下約2 cm 處的腹直肌外緣實施穿刺。置入10 mm 套管針以建立氣腹;將10 mm 套管針與5 mm 套管針放置于患者肋緣下腋前線與劍突處,沿結腸脾曲Toldt 筋膜白線切開脾結腸韌帶及后腹膜,切開腎前筋膜至腎門,牽起腎前筋膜,順著無血管存在的位置游離內側,直至完全暴露腎上腺前方;沿腎上腺外上利用電鉤或超聲刀切開腎上腺及腎周脂肪囊間的垂直纖維,利用吸引器鈍性游離腎臟與腎上腺間的脂肪直至膈肌,順時針游離腎上腺,中央靜脈及腎上腺動脈利用鈦夾進行處理,完整分離并切除左腎上腺,放置引流管后縫合切口。右側切除同上。術后給予常規(guī)抗感染干預。
1.4 觀察指標及判定標準 比較兩組患者基本手術指標、炎性因子水平以及治療前后QOL 評分。基本手術指標包括手術時間、出血量、恢復進食時間以及住院時間、引流管留置時間。利用QOL 評估患者生活質量變化情況[5],量表總分為60 分,評分與患者生活質量呈正相關。
1.5 統(tǒng)計學方法 采用SPSS18.0 統(tǒng)計學軟件處理數(shù)據。計量資料以均數(shù)±標準差()表示,采用t檢驗;計數(shù)資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統(tǒng)計學意義。
2 結果
2.1 兩組基本手術指標比較 研究組手術時間(119.0±9.3)min、恢復進食時間(19.8±5.2)h、住院時間(30.8±9.0)d、引流管留置時間(0.8±0.3)d 均短于對照組的(125.7±7.3)min、(22.7±6.1)h、(49.4±10.2)d、(3.4±1.4)d,出血量(104.5±10.6)ml 少于對照組的(282.2±20.1)ml,差異均具有統(tǒng)計學意義(P<0.05)。見表1。
表1 兩組基本手術指標比較()

表1 兩組基本手術指標比較()
注:與對照組比較,aP<0.05
組別 例數(shù) 手術時間(min) 出血量(ml) 恢復進食時間(h) 住院時間(d) 引流管留置時間(d)對照組 38 125.7±7.3 282.2±20.1 22.7±6.1 49.4±10.2 3.4±1.4研究組 39 119.0±9.3a 104.5±10.6a 19.8±5.2a 30.8±9.0a 0.8±0.3a t.3.510 48.701 2.247 8.491 11.336 P<0.05 <0.05 <0.05 <0.05 <0.05
2.2 兩組炎性因子水平比較 研究組患者WBC、CRP、IL-6 均低于對照組,差異均具有統(tǒng)計學意義(P<0.05)。見表2。
表2 兩組炎性因子水平比較()

表2 兩組炎性因子水平比較()
注:與對照組比較,aP<0.05
組別 例數(shù) WBC(×109/L)CRP(mg/L)IL-6(pg/ml)對照組 38 8.4±2.1 27.4±9.6 25.6±3.7研究組 39 7.3±1.9a 18.6±9.1a 19.5±2.1a t 2.412 4.129 8.926 P<0.05 <0.05 <0.05
2.3 兩組治療前后QOL 評分比較 研究組治療后的社會活動、心理狀態(tài)、生理狀態(tài)、軀體功能評分以及總分均高于對照組,差異均具有統(tǒng)計學意義(P>0.05)。見表3。
表3 兩組治療前后QOL 評分比較(,分)
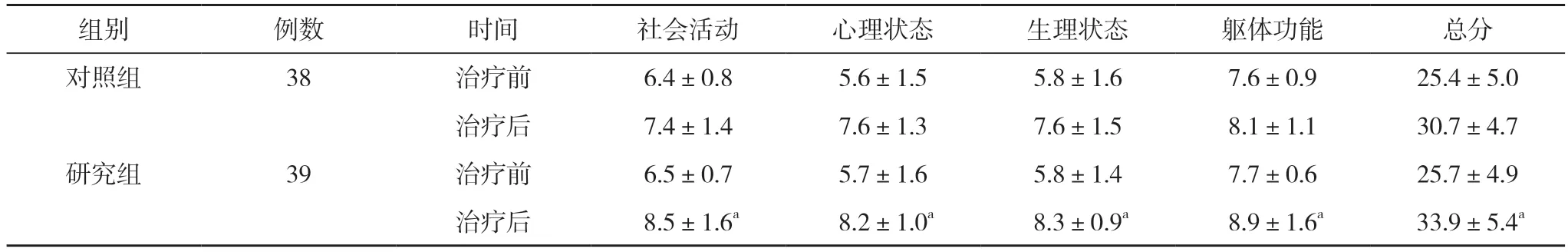
表3 兩組治療前后QOL 評分比較(,分)
注:與對照組治療后比較,aP<0.05
組別 例數(shù) 時間 社會活動 心理狀態(tài) 生理狀態(tài) 軀體功能 總分對照組 38 治療前 6.4±0.8 5.6±1.5 5.8±1.6 7.6±0.9 25.4±5.0治療后 7.4±1.4 7.6±1.3 7.6±1.5 8.1±1.1 30.7±4.7研究組 39 治療前 6.5±0.7 5.7±1.6 5.8±1.4 7.7±0.6 25.7±4.9治療后 8.5±1.6a 8.2±1.0a 8.3±0.9a 8.9±1.6a 33.9±5.4a
3 討論
手術切除是臨床治療腎上腺腫瘤患者的有效手段,提高其生活及預后質量[8,9]。臨床所用的手術治療方式主要有常規(guī)開放手術及微創(chuàng)手術。腹腔鏡手術屬于新型微創(chuàng)手術,可利用腹腔鏡通過小切口實施治療,治療安全性相關較高,手術瘢痕小,與常規(guī)開放手術相比較而言,治療效果更加顯著[10,11]。
腹腔入路腹腔鏡腎上腺切除術對患者造成的手術傷害較小,可縮短術后恢復時間,大大降低術后并發(fā)癥的發(fā)生幾率[12]。該術式與常規(guī)開放手術相比,其解剖學優(yōu)勢更加明顯,腎上腺周圍的臟器在術中受到的影響較小,能夠促使患者盡快恢復正常功能[13]。此次研究結果顯示,研究組手術時間(119.0±9.3)min、恢復進食時間(19.8±5.2)h、住院時間(30.8±9.0)d,引流管留置時間(0.8±0.3)d 均短于對照組的(125.7±7.3)min、(22.7±6.1)h、(49.4±10.2)d、(3.4±1.4)d,出血量(104.5±10.6)ml 少于對照組的(282.2±20.1)ml,差異均具有統(tǒng)計學意義(P<0.05)。研究組治療后的社會活動、心理狀態(tài)、生理狀態(tài)、軀體功能評分以及總分均高于對照組,差異均具有統(tǒng)計學意義(P>0.05)。從中能夠看出,腹腔入路腹腔鏡腎上腺切除術可有效縮短手術時間,降低對患者造成的損傷,加快患者術后恢復速度,生活及預后質量提高,幫助患者取得理想預后[14]。
手術對于患者機體而言屬于特殊創(chuàng)傷,能夠對機體內的單核巨噬細胞進行刺激。WBC 是臨床判斷創(chuàng)傷程度的理性指標。CRP 作為獨立指標,能夠反映患者手術創(chuàng)傷后的急性期反應,該因子水平在患者術后4~12 h 內上升,在術后24~72 h 內到達高峰值,在患者術后2 周內都會處于高水平狀態(tài),與患者預后有著密切的聯(lián)系[15]。IL-6 在患者機體對外科手術反應中有著不可忽視的作用,屬于重要炎性因子,對于機體組織的損傷程度能夠及早反映,敏感性較高。手術對患者造成的損傷程度與CRP、IL-6 水平呈正相關。此次研究結果顯示,研究組患者WBC(7.3±1.9)×109/L、CRP(18.6±9.1)mg/L、IL-6(19.5±2.1)pg/ml 均低于對照組的(8.4±2.1)×109/L、(27.4±9.6)mg/L、(25.6±3.7)pg/ml,差異均具有統(tǒng)計學意義(P<0.05)。從中能看出,患者經腹腔入路腹腔鏡腎上腺切除術治療后,炎性因子水平上升程度較小,有效改善患者預后效果。
綜上所述,腎上腺腫瘤患者采用腹腔入路腹腔鏡腎上腺切除術治療效果顯著,患者QOL 評分提高,改善其預后效果,促進患者術后快速恢復,可在臨床推廣應用。

