靜脈輸注納布啡與瑞芬太尼輔佐硬膜外分娩鎮(zhèn)痛的效果比較
黃育 陳偉明 王壽平
廣州醫(yī)科大學(xué)附屬第三醫(yī)院麻醉科,廣州 510000
目前,世界范圍內(nèi)公認(rèn)較為安全、有效的是采用椎管內(nèi)麻醉分娩鎮(zhèn)痛[1]。而硬膜外分娩鎮(zhèn)痛作為主流選擇,其效果確切、對(duì)母嬰影響小、產(chǎn)婦清醒能主動(dòng)配合,并且可直接用于緊急中轉(zhuǎn)剖宮產(chǎn)麻醉使用[2]。相比歐美國(guó)家選擇全產(chǎn)程分娩鎮(zhèn)痛,現(xiàn)階段國(guó)內(nèi)多是自第一產(chǎn)程活躍期(宮口開3 cm時(shí))起開始實(shí)施操作,此時(shí)產(chǎn)婦大多處于重度疼痛狀態(tài),情緒緊張不安,配合度差,行硬膜外穿刺風(fēng)險(xiǎn)大費(fèi)時(shí)長(zhǎng),不能及時(shí)緩解產(chǎn)婦的疼痛及不良情緒。在硬膜外穿刺前予一定劑量的靜脈鎮(zhèn)痛藥可及時(shí)緩解疼痛,納布啡靜脈應(yīng)用于產(chǎn)程早期可縮短第一產(chǎn)程活躍期,對(duì)產(chǎn)婦而言是安全有效的藥物[3-4]。在國(guó)外,納布啡已被證明是安全的分娩鎮(zhèn)痛藥,而國(guó)內(nèi)目前對(duì)于納布啡應(yīng)用于分娩鎮(zhèn)痛的研究鮮有報(bào)道。此外,瑞芬太尼靜脈應(yīng)用于分娩鎮(zhèn)痛領(lǐng)域已有廣泛研究[5-6]。本研究旨觀察比較靜脈輸注納布啡、瑞芬太尼輔佐硬膜外阻滯應(yīng)用于分娩鎮(zhèn)痛的安全性及臨床效果。
資料與方法
1、一般資料
選擇2020年8月至10月在廣州醫(yī)科大學(xué)附屬第三醫(yī)院待產(chǎn)且自愿接受分娩鎮(zhèn)痛的150 例初產(chǎn)婦作為研究對(duì)象。患者及家屬對(duì)本研究知情同意并簽署知情同意書。納入標(biāo)準(zhǔn):妊娠孕周≥37 周;經(jīng)產(chǎn)前檢查均為單胎、頭位妊娠;美國(guó)麻醉醫(yī)師協(xié)會(huì)(American Society of Anesthesiologists,ASA)分級(jí)為Ⅰ~Ⅱ級(jí);臨床資料完整。排除標(biāo)準(zhǔn):入組前服用鎮(zhèn)痛藥物者;合并重度子癇前期、前置胎盤、胎盤早剝、妊娠期糖尿病等妊娠并發(fā)癥;存在椎管內(nèi)麻醉禁忌證;對(duì)本研究麻醉藥物過(guò)敏患者。按照簡(jiǎn)單隨機(jī)數(shù)字表法將產(chǎn)婦隨機(jī)分為單純硬膜外鎮(zhèn)痛組(C 組)、納布啡復(fù)合硬膜外鎮(zhèn)痛組(N組)和瑞芬太尼復(fù)合硬膜外鎮(zhèn)痛組(R組),每組50例。
本研究獲得廣州醫(yī)科大學(xué)附屬第三醫(yī)院倫理研究委員會(huì)批準(zhǔn),批號(hào):醫(yī)倫會(huì)審[2020]第070號(hào)。
2、方法
當(dāng)開始出現(xiàn)規(guī)律宮縮、宮口開至3 cm 左右時(shí)產(chǎn)婦進(jìn)入產(chǎn)房待產(chǎn)室,常規(guī)鼻導(dǎo)管吸氧(流量2 L∕min),立即開放上肢靜脈,輸注乳酸鈉林格注射液,連接心電監(jiān)護(hù)儀,記錄無(wú)創(chuàng)血壓(blood pressure,BP)、心率(heart rate,HR)、呼吸頻率(respiratory rate,RR)、脈搏血氧飽和度(pulse oxygen saturation,SpO2),分娩監(jiān)護(hù)儀監(jiān)測(cè)胎心率(fetal heart rate,F(xiàn)HR)及宮縮強(qiáng)度,記錄視覺模擬評(píng)分法(Visual Analogue Scale,VAS)評(píng)分。C 組在硬膜外穿刺前10 min 內(nèi)靜脈注射0.9%生理鹽水5 ml,同時(shí)靜脈泵注生理鹽水,速度同R組;N組在硬膜外穿刺前10 min 內(nèi)予納布啡[宜昌人福藥業(yè)有限責(zé)任公司(中國(guó)),20 mg∕2 ml]0.1 mg∕kg 稀釋至5 ml 靜脈注射,同時(shí)靜脈泵注生理鹽水,速度同R 組;R 組在硬膜外穿刺前10 min 內(nèi)予瑞芬太尼[國(guó)藥集團(tuán)工業(yè)有限公司廊坊分公司(中國(guó)),2 mg]首次劑量0.2 μg∕kg 稀釋至5 ml 靜脈注射,同時(shí)靜脈泵注瑞芬太尼,泵注速度為0.05 μg∕(kg·min)。3組均取左側(cè)臥于L2~3間隙行硬膜外穿刺,以玻璃注射器測(cè)試硬膜外阻力消失,成功后均向頭側(cè)置管3~4 cm,回抽無(wú)腦脊液與血液,注入標(biāo)準(zhǔn)試驗(yàn)劑量1%利多卡因[上海朝暉藥業(yè)有限公司(中國(guó)),200 mg∕10 ml]3 ml,觀察5 min,無(wú)心慌、胸悶、頭暈、耳鳴、口唇麻木、下肢麻木不適等局麻藥中毒或脊麻征象,然后注入首次劑量0.065%羅哌卡因[AstraZeneca AB(瑞典),100 mg∕10 ml]+0.4 μg∕ml枸櫞酸舒芬太尼[宜昌人福藥業(yè)有限責(zé)任公司(中國(guó)),50 μg∕ml)]10 ml。宮縮疼痛程度VAS 評(píng)分≤3 分為鎮(zhèn)痛有效,若首次劑量注入15 min 后VAS 評(píng)分仍>3 分,則將此病例剔除本研究。3 組均待麻醉平面達(dá)到T10 時(shí)停止泵注靜脈鎮(zhèn)痛藥,接硬膜外鎮(zhèn)痛泵,藥物為0.065%羅哌卡因+0.4 μg∕ml 枸櫞酸舒芬太尼共250 ml,脈沖量為6 ml∕h,背景量為6 ml∕h,患者自控鎮(zhèn)痛(Patient Controlled Epidural Anesthesia,PCEA)劑量為8 ml,間隔時(shí)間為15 min。鎮(zhèn)痛期間VAS 評(píng)分>3 分時(shí),囑產(chǎn)婦自行追加藥物,若產(chǎn)婦在60 min 內(nèi)2次按壓PCEA 按鈕追加藥物后仍感覺疼痛明顯,則麻醉醫(yī)師確認(rèn)鎮(zhèn)痛泵無(wú)故障、硬膜外導(dǎo)管通暢情形后,額外給予硬膜外追加0.125%羅哌卡因5 ml,直至VAS 評(píng)分<3 分。本研究3 組鎮(zhèn)痛均選用脈沖式程序間歇注射鎮(zhèn)痛泵(全自動(dòng)注藥泵驅(qū)動(dòng)裝置ZZB 一I 型,江蘇愛朋醫(yī)療科技股份有限公司)。待胎兒娩出后繼續(xù)給藥至?xí)巶?cè)切或傷口縫合完畢停止硬膜外泵注。
3、觀察指標(biāo)
鎮(zhèn)痛過(guò)程中持續(xù)監(jiān)產(chǎn)婦BP、心電圖(electrocardiogram,ECG)、SpO2、RR。比較3 組產(chǎn)婦鎮(zhèn)痛前、硬膜外穿刺即刻、鎮(zhèn)痛后1 h、鎮(zhèn)痛后2 h、鎮(zhèn)痛后3 h、宮口開全時(shí)、分娩后1 h的疼痛VAS 評(píng)分、改良運(yùn)動(dòng)阻滯(Bromage)評(píng)分、Ramsay 鎮(zhèn)靜評(píng)分[7-8]。比較記錄3 組產(chǎn)程時(shí)間、剖宮產(chǎn)率、器械助產(chǎn)率、縮宮素使用率、產(chǎn)婦滿意度(0 分為極度不滿意,10 分非常滿意)[9]。新生兒出生后即刻采集臍動(dòng)脈血0.5 ml行血?dú)夥治觯瑱z測(cè)酸堿度(power of hydrogen,pH)、動(dòng)脈氧分壓(partial pressure of oxygen in arterial blood,PaO2)、動(dòng)脈二氧化碳分壓(partial pressure of carbon dioxide in arterial blood,PaCO2)、血乳酸值(lactic acid,Lac),并記錄新生兒1、5、10 min的Apgar評(píng)分;觀察分娩過(guò)程中的不良反應(yīng)。VAS評(píng)分采用10 分制,VAS 評(píng)分越高表示疼痛越劇烈,0 分表示無(wú)疼痛,10 分表示劇烈疼痛、難以忍受。采用改良Bromage 評(píng)分評(píng)估關(guān)節(jié)運(yùn)動(dòng)情況:0 分為無(wú)運(yùn)動(dòng)阻滯,可任意屈曲髖膝踝關(guān)節(jié);1 分為只能讓髖膝關(guān)節(jié)屈曲;2 分為只能讓膝關(guān)節(jié)屈曲;3 分為只能讓踝關(guān)節(jié)屈曲;4 分為髖、膝、踝關(guān)節(jié)無(wú)法活動(dòng)。采用Ramsay 鎮(zhèn)靜評(píng)分評(píng)估分娩過(guò)程中鎮(zhèn)靜情況:1 分為患者焦慮、躁動(dòng)或煩躁,或兩者都有;2~4 分為鎮(zhèn)靜滿意;5~6分為鎮(zhèn)靜過(guò)度。不良反應(yīng)包括頭暈、呼吸抑制(1 min呼吸次數(shù)<10 次或持續(xù)鼻導(dǎo)管吸氧3 L∕min 后,產(chǎn)婦血氧飽和度仍<94%)、皮膚瘙癢、惡心、嘔吐、嗜睡、鎮(zhèn)靜過(guò)度、產(chǎn)間發(fā)熱等。使用紅外耳溫計(jì)測(cè)量產(chǎn)婦耳室鼓膜的溫度,體溫≥38 ℃視為產(chǎn)間發(fā)熱。用分娩監(jiān)護(hù)儀監(jiān)測(cè)宮縮和胎心率。助產(chǎn)士負(fù)責(zé)監(jiān)測(cè)胎心和宮縮,根據(jù)宮縮持續(xù)時(shí)間、間隙時(shí)間、產(chǎn)程進(jìn)展情況決定是否應(yīng)用縮宮素,調(diào)節(jié)其量和滴速;產(chǎn)科醫(yī)師根據(jù)胎心變化和產(chǎn)程進(jìn)展(胎位變化和胎頭下降)決定分娩方式。
4、統(tǒng)計(jì)學(xué)方法
采用SPSS 21.0 統(tǒng)計(jì)軟件進(jìn)行數(shù)據(jù)分析,檢查方差齊性,符合正態(tài)分布的計(jì)量資料以均數(shù)±標(biāo)準(zhǔn)差(±s)表示,計(jì)數(shù)資料用百分比(%)表示,組間比較采用單因素方差分析,計(jì)數(shù)資料比較采用χ2檢驗(yàn),以P<0.05 為差異有統(tǒng)計(jì)學(xué)意義。
結(jié)果
1、臨床資料
3組初產(chǎn)婦的年齡、身高、體質(zhì)量、孕周比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(均P>0.05),具體見表1。
表1 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦一般資料比較(±s)
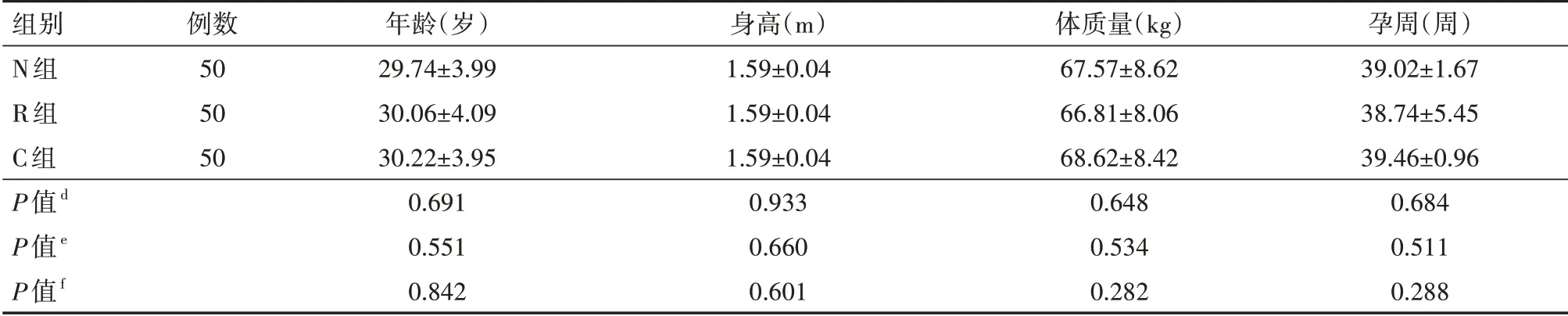
表1 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦一般資料比較(±s)
注:N 組行納布啡輔佐硬膜外分娩鎮(zhèn)痛,R 組行瑞芬太尼輔佐硬膜外分娩鎮(zhèn)痛,C 組行單純硬膜外分娩鎮(zhèn)痛;d為N 組與R 組比較,e為N 組與C組比較,f為R組與C組比較
組別N組R組C組P值d P值e P值f例數(shù)505050年齡(歲)29.74±3.9930.06±4.0930.22±3.950.6910.5510.842身高(m)1.59±0.041.59±0.041.59±0.040.9330.6600.601體質(zhì)量(kg)67.57±8.6266.81±8.0668.62±8.420.6480.5340.282孕周(周)39.02±1.6738.74±5.4539.46±0.960.6840.5110.288
2、對(duì)產(chǎn)科結(jié)局的影響
(1)3 組初產(chǎn)婦的產(chǎn)程時(shí)間、中轉(zhuǎn)剖宮產(chǎn)率、器械助產(chǎn)率、縮宮素使用率比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(均P>0.05),具體見表2。(2)3 組初產(chǎn)婦的鎮(zhèn)痛前VAS 評(píng)分比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(均P>0.05),3組鎮(zhèn)痛起效時(shí)及鎮(zhèn)痛后各時(shí)間點(diǎn)VAS 評(píng)分比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(均P>0.05);與C 組相比,N 組和R 組硬膜外穿刺即刻VAS 評(píng)分均顯著降低,差異均有統(tǒng)計(jì)學(xué)意義(均P<0.05),但N 組和R 組兩組比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。具體見表3。(3)N 組產(chǎn)婦滿意度評(píng)分為(9.04±0.86)分,R 組產(chǎn)婦滿意度評(píng)分為(9.36±0.74)分,C組產(chǎn)婦滿意度評(píng)分為(8.47±0.84)分;N組與R組比較,P=0.072;N組與C組比較,P=0.002;R組與C組比較,P<0.001。3 組產(chǎn)婦在所有時(shí)間點(diǎn)的改良Bromage 評(píng)分均為0 分。(4)3 組初產(chǎn)婦鎮(zhèn)痛前、鎮(zhèn)痛起效時(shí)、鎮(zhèn)痛后各時(shí)間點(diǎn)Ramsay 鎮(zhèn)靜評(píng)分比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);與C 組相比,N 組和R 組鎮(zhèn)痛硬膜外穿刺即刻Ramsay 鎮(zhèn)靜評(píng)分升高,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);R 組鎮(zhèn)痛硬膜外穿刺即刻Ramsay 鎮(zhèn)靜評(píng)分高于N 組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。具體見表4。
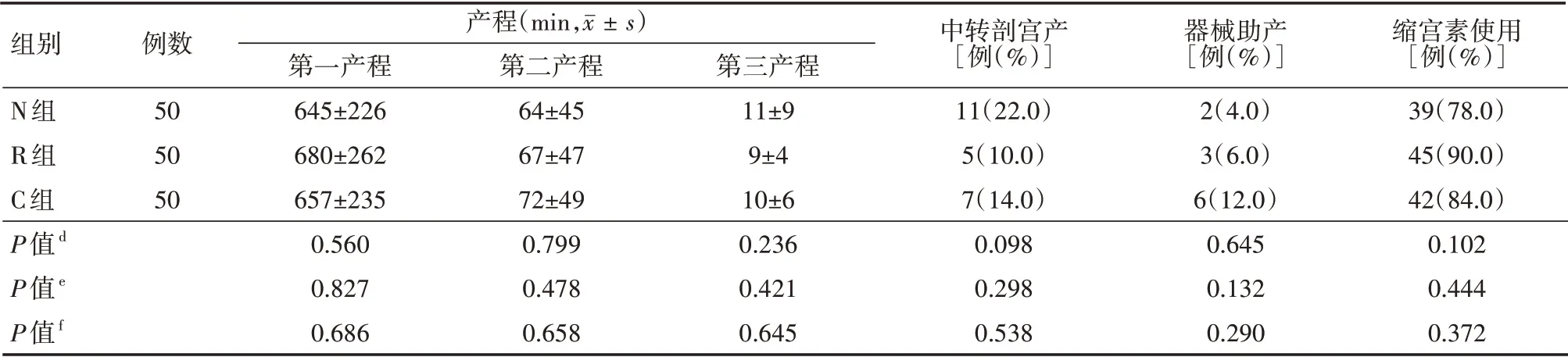
表2 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦產(chǎn)程時(shí)間、剖宮產(chǎn)、器械助產(chǎn)、縮宮素使用比較
表3 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦各時(shí)間點(diǎn)的VAS評(píng)分比較(分,±s)
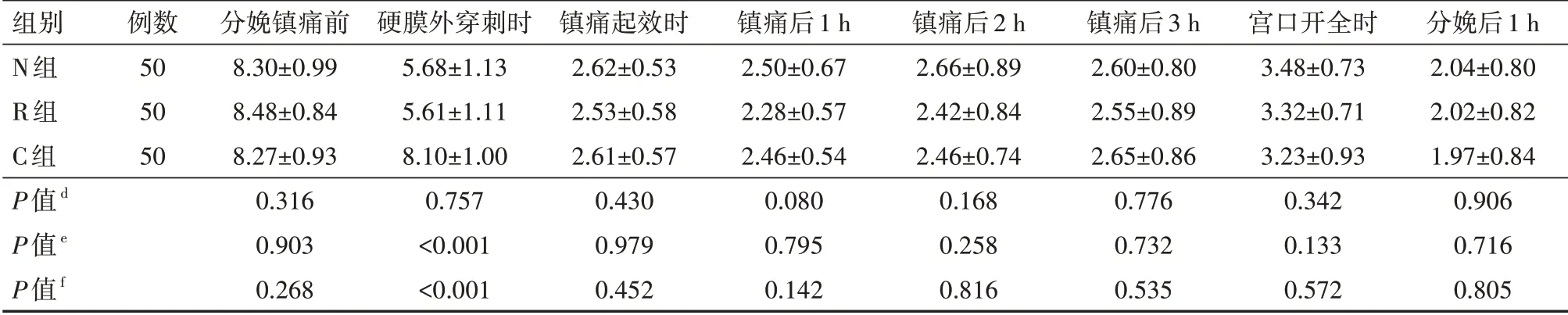
表3 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦各時(shí)間點(diǎn)的VAS評(píng)分比較(分,±s)
注:N 組行納布啡輔佐硬膜外分娩鎮(zhèn)痛,R 組行瑞芬太尼輔佐硬膜外分娩鎮(zhèn)痛,C 組行單純硬膜外分娩鎮(zhèn)痛;d為N 組與R 組比較,e為N 組與C組比較,f為R組與C組比較,VAS為視覺模擬評(píng)分法
組別N組R組C組P值d P值e P值f例數(shù)505050分娩鎮(zhèn)痛前8.30±0.998.48±0.848.27±0.930.3160.9030.268硬膜外穿刺時(shí)5.68±1.135.61±1.118.10±1.000.757<0.001<0.001鎮(zhèn)痛起效時(shí)2.62±0.532.53±0.582.61±0.570.4300.9790.452鎮(zhèn)痛后1 h 2.50±0.672.28±0.572.46±0.540.0800.7950.142鎮(zhèn)痛后2 h 2.66±0.892.42±0.842.46±0.740.1680.2580.816鎮(zhèn)痛后3 h 2.60±0.802.55±0.892.65±0.860.7760.7320.535宮口開全時(shí)3.48±0.733.32±0.713.23±0.930.3420.1330.572分娩后1 h 2.04±0.802.02±0.821.97±0.840.9060.7160.805
表4 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦各時(shí)間點(diǎn)的Ramsay鎮(zhèn)靜評(píng)分比較(分,±s)
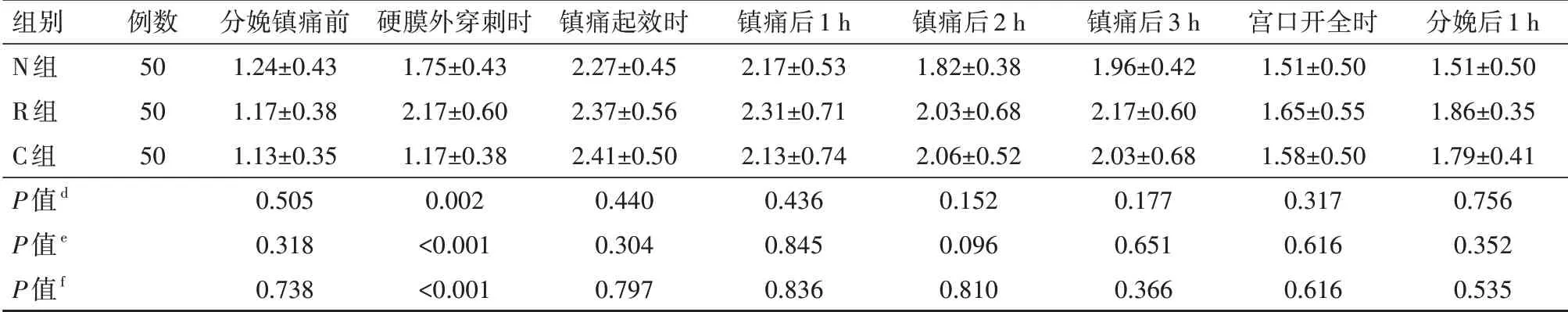
表4 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦各時(shí)間點(diǎn)的Ramsay鎮(zhèn)靜評(píng)分比較(分,±s)
注:N 組行納布啡輔佐硬膜外分娩鎮(zhèn)痛,R 組行瑞芬太尼輔佐硬膜外分娩鎮(zhèn)痛,C 組行單純硬膜外分娩鎮(zhèn)痛;d為N 組與R 組比較,e為N 組與C組比較,f為R組與C組比較
組別N組R組C組P值d P值e P值f例數(shù)505050分娩鎮(zhèn)痛前1.24±0.431.17±0.381.13±0.350.5050.3180.738硬膜外穿刺時(shí)1.75±0.432.17±0.601.17±0.380.002<0.001<0.001鎮(zhèn)痛起效時(shí)2.27±0.452.37±0.562.41±0.500.4400.3040.797鎮(zhèn)痛后1 h 2.17±0.532.31±0.712.13±0.740.4360.8450.836鎮(zhèn)痛后2 h 1.82±0.382.03±0.682.06±0.520.1520.0960.810鎮(zhèn)痛后3 h 1.96±0.422.17±0.602.03±0.680.1770.6510.366宮口開全時(shí)1.51±0.501.65±0.551.58±0.500.3170.6160.616分娩后1 h 1.51±0.501.86±0.351.79±0.410.7560.3520.535
3、對(duì)新生兒影響
3組新生兒1 min、5 min、10 min Apgar評(píng)分比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(均P>0.05),臍動(dòng)脈血?dú)夥治鰌H 值、PaO2、PaCO2、Lac 比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(均P>0.05),具體見表5。
表5 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦新生兒Apgar評(píng)分及臍動(dòng)脈血?dú)夥治霰容^(±s)
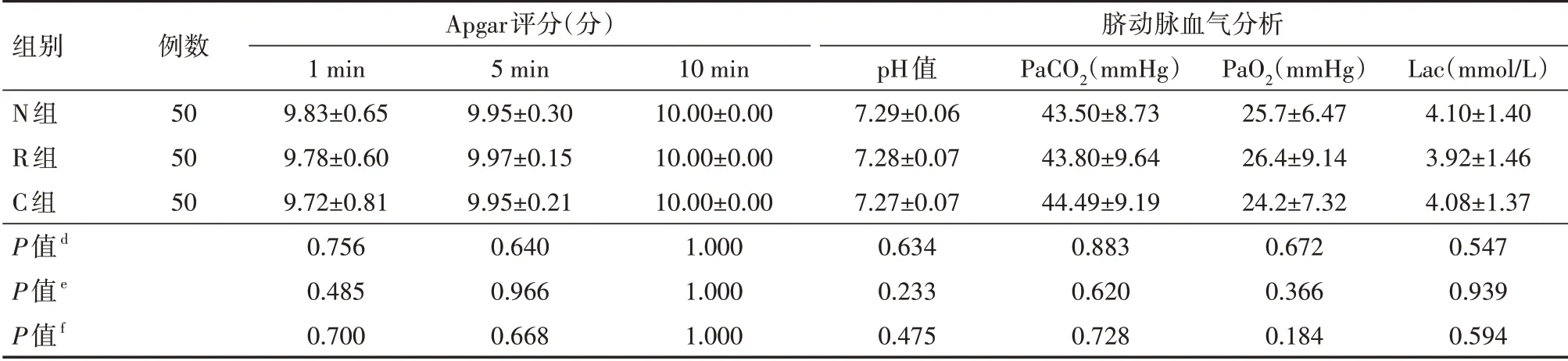
表5 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦新生兒Apgar評(píng)分及臍動(dòng)脈血?dú)夥治霰容^(±s)
注:N組行納布啡輔佐硬膜外分娩鎮(zhèn)痛,R組行瑞芬太尼輔佐硬膜外分娩鎮(zhèn)痛,C組行單純硬膜外分娩鎮(zhèn)痛;pH值為血酸堿度,PaCO2為動(dòng)脈二氧化碳分壓,PaO2為動(dòng)脈氧分壓,Lac為血乳酸值;d為N組與R組比較,e為N組與C組比較,f為R組與C組比較;1 mmHg=0.133 kPa
組別N組R組C組P值d P值e P值f例數(shù)505050 Apgar評(píng)分(分)1 min 9.83±0.659.78±0.609.72±0.810.7560.4850.7005 min 9.95±0.309.97±0.159.95±0.210.6400.9660.66810 min 10.00±0.0010.00±0.0010.00±0.001.0001.0001.000臍動(dòng)脈血?dú)夥治鰌H值7.29±0.067.28±0.077.27±0.070.6340.2330.475 PaCO2(mmHg)43.50±8.7343.80±9.6444.49±9.190.8830.6200.728 PaO2(mmHg)25.7±6.4726.4±9.1424.2±7.320.6720.3660.184 Lac(mmol∕L)4.10±1.403.92±1.464.08±1.370.5470.9390.594
4、不良反應(yīng)
3組初產(chǎn)婦分娩過(guò)程中生命體征平穩(wěn),均未發(fā)生心動(dòng)過(guò)緩、低血壓、呼吸抑制。組間比較,N 和R 組產(chǎn)婦鎮(zhèn)靜表現(xiàn)高于對(duì)照組(P<0.05),N 鎮(zhèn)靜表現(xiàn)低于R 組(P<0.05);R 組有5 例產(chǎn)婦出現(xiàn)嗜睡,但均可被言語(yǔ)迅速喚醒,無(wú)鎮(zhèn)靜過(guò)度發(fā)生(Ramsay 評(píng)分≤4 分),N 組較適宜;N 組和R 組的頭暈發(fā)生率均高于C組(均P<0.05),N組與R組比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);3組惡心嘔吐、皮膚瘙癢、產(chǎn)間發(fā)熱發(fā)生率比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(均P>0.05)。具體見表6。
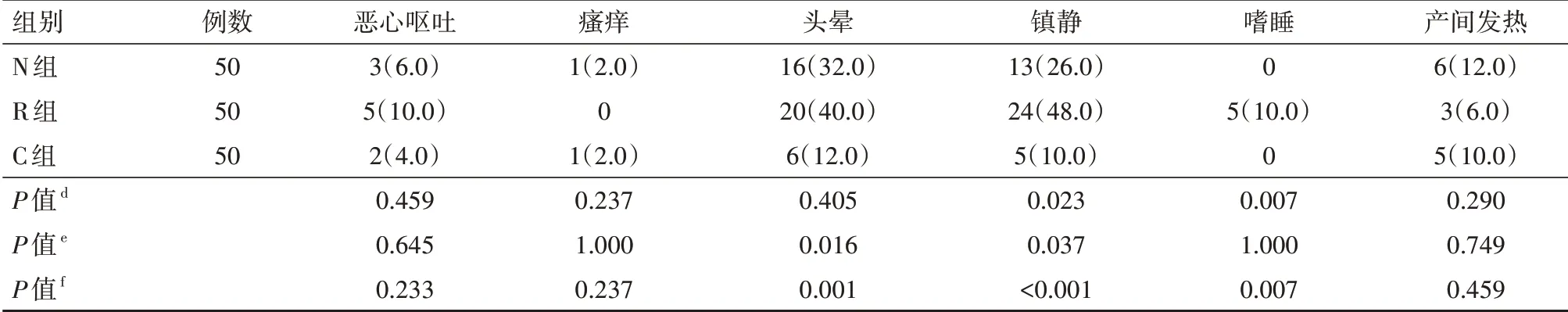
表6 3組自愿接受分娩鎮(zhèn)痛的初產(chǎn)婦不良反應(yīng)比較[例(%)]
討論
目前,硬膜外阻滯常作為臨床分娩鎮(zhèn)痛的第一選擇。但是,硬膜外阻滯麻醉操作費(fèi)時(shí),起效緩慢[10]。在分娩鎮(zhèn)痛時(shí)機(jī)選擇方面,歐美國(guó)家更多選擇潛伏期開始進(jìn)行全產(chǎn)程分娩鎮(zhèn)痛,Malvasi 等[11]認(rèn)為,分娩早期進(jìn)行干預(yù)并不會(huì)增加難產(chǎn)發(fā)生率及剖宮產(chǎn)率,也不延長(zhǎng)第一產(chǎn)程。而現(xiàn)階段因?yàn)槿肆鞍踩缘葐?wèn)題,國(guó)內(nèi)大多選擇自第一產(chǎn)程活躍期(宮口開3 cm 時(shí))起才開始實(shí)施硬膜外阻滯操作,此時(shí)產(chǎn)婦因?qū)m縮疼痛劇烈,躁動(dòng)不安、配合度差、穿刺體位擺放困難等問(wèn)題發(fā)生較為常見,因而硬膜外穿刺的危險(xiǎn)系數(shù)增加,發(fā)生穿刺困難、出現(xiàn)不良并發(fā)癥的可能性也會(huì)相應(yīng)增加,最終完善分娩鎮(zhèn)痛的時(shí)間需要相應(yīng)的延長(zhǎng)。而靜脈鎮(zhèn)痛藥給藥方便,不需要專門的技術(shù),可以適當(dāng)減輕疼痛,緩解產(chǎn)婦的緊張情緒,提升麻醉穿刺時(shí)的配合度,減少麻醉并發(fā)癥的發(fā)生,提高產(chǎn)婦滿意度,減少不良事件的發(fā)生。阿片類藥物常作為靜脈鎮(zhèn)痛藥物的第一選擇,但因這類藥物會(huì)通過(guò)胎盤影響胎兒或新生兒,因可能有胎心基線變異消失、基線降低、新生兒呼吸抑制或者神經(jīng)行為改變等影響而受到限制[12]。一般當(dāng)產(chǎn)婦椎管內(nèi)操作存在禁忌時(shí),才會(huì)選擇全程靜脈分娩鎮(zhèn)痛,主要因其鎮(zhèn)痛效果無(wú)椎管內(nèi)麻醉確切,而且特別需要麻醉醫(yī)師嚴(yán)密監(jiān)測(cè)母體和胎兒的生命體征變化,以防更多危險(xiǎn)情況的發(fā)生[2]。有相關(guān)研究表明,全程靜脈接受瑞芬太尼分娩鎮(zhèn)痛的待產(chǎn)婦中有26%發(fā)生了呼吸暫停,這凸顯了全程靜脈分娩鎮(zhèn)痛中適當(dāng)監(jiān)測(cè)來(lái)發(fā)現(xiàn)和預(yù)警呼吸暫停的重要性[13]。因此,在分娩早期科學(xué)合理的選用小劑量快速起效的靜脈麻醉藥物輔佐硬膜外分娩鎮(zhèn)痛顯得更為合適。
早期傳統(tǒng)藥物的選擇如哌替啶、芬太尼等用于分娩鎮(zhèn)痛可導(dǎo)致胎兒呼吸抑制延長(zhǎng)。瑞芬太尼是一種μ 型阿片受體激動(dòng)劑,鎮(zhèn)痛效果強(qiáng);起效時(shí)間快,停藥后清除迅速,輸注即時(shí)半衰期為3~5 min,在體內(nèi)不產(chǎn)生蓄積。而且瑞芬太尼可通過(guò)患者靜脈給藥自控鎮(zhèn)痛,比其他阿片類藥物能更好地緩解分娩時(shí)的疼痛,并且作為分娩時(shí)的一種選擇越來(lái)越受到歡迎[14-15]。國(guó)外報(bào)道,瑞芬太尼可通過(guò)胎盤快速被胎兒代謝,不會(huì)引起新生兒呼吸抑制[16-17]。研究表明,靜脈輸注瑞芬太尼可以明顯減輕分娩疼痛,不影響產(chǎn)程,對(duì)新生兒亦無(wú)不良影響,但其鎮(zhèn)痛效果不及硬膜外阻滯鎮(zhèn)痛[18]。瑞芬太尼用于分娩鎮(zhèn)痛常見的不良反應(yīng)為呼吸抑制、過(guò)度鎮(zhèn)靜、胎心減慢,其發(fā)生率與瑞芬太尼輸注劑量呈正相關(guān)[19]。本研究R 組采用靜脈輸注瑞芬太尼復(fù)合硬膜外阻滯鎮(zhèn)痛,選擇了較低的背景輸注劑量0.05 μg∕(kg·min),首量0.20 μg∕kg,有5 例產(chǎn)婦出現(xiàn)嗜睡,均可迅速被言語(yǔ)喚醒,無(wú)鎮(zhèn)靜過(guò)度發(fā)生(Ramsay 評(píng)分≤4 分),可以安全、有效地輔助硬膜外阻滯起效前的鎮(zhèn)痛效果。本研究出于對(duì)胎兒安全考慮,減少用量,硬膜外起效時(shí)(麻醉平面達(dá)T10)停用瑞芬太尼,沒有引起新生兒呼吸抑制。
納布啡是一種新型阿片受體激動(dòng)拮抗劑,主要是通過(guò)激動(dòng)κ 受體效應(yīng)實(shí)現(xiàn)鎮(zhèn)靜與鎮(zhèn)痛的目的。納布啡與嗎啡相比,引起的額外擔(dān)憂更少,對(duì)心血管穩(wěn)態(tài)失調(diào)的影響更小,作用時(shí)間更長(zhǎng),使其成為一種更有益的藥物。研究發(fā)現(xiàn),在相同的嗎啡濃度下,納布啡具有相似的起效時(shí)間和峰值持續(xù)時(shí)間。靜脈注射2~3 min內(nèi),納布啡開始發(fā)揮作用,給藥后30 min 達(dá)到峰值,作用持續(xù)時(shí)間約2.5 h;部分拮抗μ 受體,從而減輕了與激動(dòng)μ 受體相關(guān)的副作用,特別是關(guān)于呼吸抑制、惡心嘔吐及瘙癢等方面。有研究表明,納布啡可以用于治療分娩鎮(zhèn)痛時(shí)的中度以上的瘙癢,且不影響鎮(zhèn)痛作用,效果優(yōu)于納洛酮。納布啡已被證明是一種安全、廉價(jià)的藥物,并被美國(guó)食品和藥物管理局(FDA)批準(zhǔn)用于手術(shù)前后及分娩過(guò)程中的中重度疼痛管理[3]。美國(guó)婦產(chǎn)科醫(yī)師學(xué)會(huì)《2019年產(chǎn)科鎮(zhèn)痛和麻醉實(shí)踐指南》也推薦靜脈注射納布啡10~20 mg 用于分娩鎮(zhèn)痛,對(duì)產(chǎn)婦和胎兒無(wú)不良影響[20]。國(guó)外研究也表明,當(dāng)給產(chǎn)婦使用納布啡時(shí),不會(huì)影響血壓、呼吸和心率,也沒有觀察到在分娩期間使用納布啡時(shí)新生兒需要緊急治療或氧療的特殊情況[21]。楊梅娟等[22]認(rèn)為納布啡引起嗜睡頭暈的發(fā)生率可能與劑量相關(guān),使用較小劑量0.1 mg∕kg 組顯著低于使用0.2 mg∕kg 組。本研究出于對(duì)胎兒安全考慮,減少用量,硬膜外穿刺前予單次靜脈納布啡0.1 mg∕kg輸注,對(duì)產(chǎn)婦沒有引起明顯鎮(zhèn)靜作用,沒有引起新生兒呼吸抑制等不良反應(yīng)。
本研究結(jié)果顯示,N 組、R 組硬膜外穿刺即刻VAS 評(píng)分均較C 組顯著降低(均P<0.05),Ramsay 鎮(zhèn)靜評(píng)分均較C 組升高(均P<0.05);與N 組相比,R 組頭暈、鎮(zhèn)靜、嗜睡等不良反應(yīng)發(fā)生率均升高,差異均有統(tǒng)計(jì)學(xué)意義(均P<0.05),相比而言N 組的鎮(zhèn)靜效果更佳。所有新生兒出生后,1 min 時(shí)Apgar 評(píng)分均≥7 分,5 min 時(shí)Apgar 評(píng)分均為≥8 分,10 min 時(shí)Apgar 評(píng) 分 均 為10 分。3 組臍動(dòng)脈血 氣 分析pH 值、PaO2、PaCO2、Lac比較差異均無(wú)統(tǒng)計(jì)學(xué)意義(均P>0.05),對(duì)新生兒無(wú)不良影響。表明采用納布啡、瑞芬太尼既可保證產(chǎn)婦硬膜外阻滯起效前身心狀態(tài)的平穩(wěn),也可取得良好的鎮(zhèn)痛效果,且可明顯提高產(chǎn)婦對(duì)硬膜外阻滯穿刺操作的配合度,具有較高的安全性。
本研究的不足之處在于,本研究中程序間歇注射泵的參數(shù)設(shè)置(包括脈沖劑量、給藥間隔、背景劑量、PCEA劑量、鎖定時(shí)間等)主要來(lái)源于臨床總結(jié),可能不是最優(yōu)化的設(shè)置,對(duì)于國(guó)人來(lái)說(shuō),最佳參數(shù)還有待于進(jìn)一步研究。此外,本研究樣本量相對(duì)較小,靜脈鎮(zhèn)痛藥及硬膜外鎮(zhèn)痛藥無(wú)濃度梯度,有待更大樣本的研究來(lái)進(jìn)一步確定最優(yōu)劑量及持續(xù)給藥時(shí)間。
綜上所述,靜脈輸注小劑量納布啡、瑞芬太尼可以明顯緩解硬膜外分娩鎮(zhèn)痛起效前的疼痛程度,緩解產(chǎn)婦的緊張情緒,令其可以更好地配合麻醉醫(yī)師指令,為麻醉操作創(chuàng)造更有利的條件,減少麻醉并發(fā)癥的發(fā)生,提高產(chǎn)婦滿意度,同時(shí)不影響分娩方式、不延長(zhǎng)產(chǎn)程、不增加母嬰嚴(yán)重不良反應(yīng)的發(fā)生。考慮納布啡起效快,給藥操作方面,鎮(zhèn)痛效果強(qiáng),對(duì)產(chǎn)婦鎮(zhèn)靜小,無(wú)嗜睡、呼吸抑制的發(fā)生,不良反應(yīng)發(fā)生率低,成癮性低,血流動(dòng)力學(xué)穩(wěn)定,在分娩鎮(zhèn)痛的應(yīng)用前景較瑞芬太尼更為廣闊。
利益沖突所有作者均聲明不存在利益沖突

