八髎穴強化埋線聯合消痔靈注射液注射治療混合型便秘臨床觀察※
潘賀歡 李君毅 曲牟文
(1.中國中醫科學院廣安門醫院2019級碩士研究生,北京 100053;2.中國中醫科學院廣安門醫院外科,北京 100053;3.中國中醫科學院廣安門醫院肛腸科,北京 100053)
混合型便秘(mixed constipation,MC)是同時具有結腸慢傳輸型便秘和出口梗阻型便秘臨床特點的一種便秘類型,其發病率呈逐年上升趨勢[1],主要臨床表現為排便困難、排便次數減少或排便不盡感。嚴重者可引起急性腸梗阻、胃腸穿孔,危及生命,也會誘發心血管疾病和精神心理問題,同時與結直腸癌、乳腺癌、肝性腦病的發病有關,嚴重影響患者生活質量。目前,現代醫學治療主要以刺激性瀉藥、滲透性瀉藥、促胃動力藥為主,不良反應多,且易形成藥物依賴,加重便秘癥狀。2016年3月至2020年3月,我們應用八髎穴強化埋線聯合消痔靈注射液注射治療MC 30例,并與八髎穴普通埋線聯合消痔靈注射液注射治療30例、直腸黏膜套扎術聯合枸櫞酸莫沙必利片治療30例對照觀察,結果如下。
1 資料與方法
1.1 病例選擇
1.1.1 診斷標準 參照《中國慢性便秘診治指南(2013,武漢)》[2]中MC的診斷標準。
1.1.2 納入標準 所有患者均進行嚴格的病史詢問和體格檢查,符合MC診斷標準;入組前1周內未服用其他干擾本研究藥物;年齡18~65歲;男女不限;本研究經醫院醫學倫理委員會審批通過,患者自愿簽署知情同意書。
1.1.3 排除標準 經檢查確診為結直腸占位性病變、恥骨直腸肌綜合征患者;有內分泌、代謝性疾病及神經系統疾病者;有開腹手術史患者;長期服用影響胃腸動力藥物的患者;有精神疾病或心理障礙者;妊娠期、準備妊娠或哺乳期婦女。
1.2 一般資料 全部90例均為中國中醫科學院廣安門醫院肛腸科門診MC患者,按照隨機數字表法分為 3組。強化埋線組30例,男9例,女21例;年齡20~65歲,平均(45.60±11.83)歲;病程6~20個月,平均(9.73±5.27)個月。普通埋線組30例,男11例,女19例;年齡22~60歲,平均(47.12±10.58)歲;病程6~14個月,平均(9.56±4.79)個月。對照組30例,男7例,女23例;年齡25~65歲,平均(46.78±11.75);病程6~16個月,平均(9.42±4.36)個月。3組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.3 治療方法
1.3.1 強化埋線組 予八髎穴強化埋線聯合消痔靈注射液注射。①八髎穴強化埋線。患者俯臥位,取八髎穴,穴位常規消毒鋪巾,取3號鉻制醫用羊腸線(上海浦東金環醫療用品股份有限公司,國食藥監械(準)字2016第3652370號),用止血鉗夾住醫用羊腸線約2 cm放入12號一次性埋線針(江西格蘭斯醫療器械有限公司,贛械注準20162270287)針管, 左手拇指、示指緊繃進針部位皮膚,右手持針迅速垂直進針,深度約4 cm,獲得針感后,邊推針芯,邊退針管。埋線成功后,用消毒棉球壓迫片刻,同一穴位再次重復以上埋線過程1次,局部敷料包扎,埋線結束后囑患者臥床休息15 min。②消痔靈注射液注射。用注射器抽取1∶1稀釋的消痔靈注射液[2%利多卡因注射液5 mL+0.9%氯化鈉注射液15 mL+消痔靈注射液(吉林省集安益盛藥業股份有限公司,國藥準字Z22026175)20 mL]備用,用碘伏消毒肛周皮膚及黏膜,置入喇叭形肛門鏡,暴露松弛脫垂的直腸黏膜,分別從截石位1點、5點、9點處齒線上1 cm的脫垂黏膜下端進針,直達脫垂黏膜上端,將藥液縱行注射于松弛脫垂的直腸黏膜下層,每處注入藥液 10~15 mL,注射完畢,再次消毒后用塔形紗布壓迫固定。每2周治療1次,4 周為1個療程,治療1個療程。
1.3.2 普通埋線組 予八髎穴普通埋線聯合消痔靈注射液注射。①八髎穴普通埋線。患者俯臥位,取八髎穴,穴位常規消毒鋪巾,取3號鉻制醫用羊腸線(上海浦東金環醫療用品股份有限公司,國食藥監械(準)字2016第3652370號),用止血鉗夾住醫用羊腸線約2 cm放入12號一次性埋線針(江西格蘭斯醫療器械有限公司,贛械注準20162270287)針管, 左手拇指、示指緊繃進針部位皮膚,右手持針迅速垂直進針,深度約1.5 cm,獲得針感后,邊推針芯,邊退針管。埋線成功后,用消毒棉球壓迫片刻,局部敷料包扎,埋線結束后囑患者臥床休息15 min。②消痔靈注射液注射。方法同強化埋線組。每2周治療1次,4 周為1個療程,治療1個療程。
1.3.3 對照組 予直腸黏膜套扎術聯合枸櫞酸莫沙必利片治療。肛周常規消毒鋪巾,充分擴肛,觀察直腸黏膜狀態,根據黏膜松弛位置及狀態進行直腸黏膜高位多點套扎,留置肛門排氣管,包扎固定。同時予枸櫞酸莫沙必利片(魯南貝特制藥有限公司,國藥準字H19990317)5 mg,每日3次飯前15~30 min口服。4周為1個療程,服用1個療程。
1.4 觀察指標及方法 ①根據Bristol 大便性狀圖譜分型[3]進行糞便性狀評分。Ⅰ型:分離并且干硬的硬團狀;Ⅱ型:比較干硬的團塊狀;Ⅲ型:干裂的長條狀或香腸狀;Ⅳ型:柔軟的長條狀、香腸狀;Ⅴ型:較松軟的團塊狀;Ⅵ型:稠厚的泥漿狀;Ⅶ型:稀水樣、水樣便。其中Ⅰ、Ⅱ、Ⅲ、Ⅵ、Ⅶ型為異常,Ⅳ、Ⅴ型為正常,Ⅰ、Ⅱ、Ⅲ型記1 分,Ⅳ、Ⅴ型記2 分,Ⅵ、Ⅶ型記3 分。②記錄每周完全自主排便次數和自主排便次數,按下述公式計算:總排便次數/可確定排便次數的總天數×7=每周排便次數。③直腸黏膜脫垂評分[4]。排便耗時≤5 min,無排便不盡感、肛門墜脹感、排便費力感,記0分;排便耗時6~15 min,其余癥狀為輕度,記1分;排便耗時16~30 min,其余癥狀為中度,記2分;排便耗時≥31 min,其余癥狀為重度,記3分。④排糞造影評分[5]。松弛的直腸黏膜形成杯口狀影像,按套疊深度分為:<3 mm 為正常,3~15 mm 為輕度,16~30 mm 為中度,≥31 mm 為重度,分別記0、1、2、3分。⑤胃腸通過試驗(gastrointestinal transit test,GIT)標志物殘留量。試驗者口服含有不透X線的胃腸動力標記物膠囊(SITZMARKS?,KONSYL Rharmaceuticals,Inc.國械注進20163310327)20 粒,于48 h后拍攝腹部立位X線攝片記錄標志物殘留量。⑥記錄3組不良反應發生情況。

2 結果
2.1 3組治療前后糞便性狀評分、每周排便次數比較 3組治療后糞便性狀評分、每周排便次數均較本組治療前升高(P<0.05);強化埋線組治療后每周排便次數均高于普通埋線組、對照組(P<0.05),普通埋線組治療后每周排便次數高于對照組(P<0.05)。3組治療后糞便性狀評分比較差異均無統計學意義(P>0.05)。見表1。
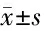
表1 3組治療前后糞便性狀評分、每周排便次數比較
2.2 3組治療前后直腸黏膜脫垂評分、排糞造影評分比較 3組治療后直腸黏膜脫垂評分、排糞造影評分均較本組治療前降低(P<0.05);強化埋線組治療后直腸黏膜脫垂評分、排糞造影評分均低于普通埋線組、對照組(P<0.05),普通埋線組治療后直腸黏膜脫垂評分、排糞造影評分均低于對照組(P<0.05)。見表2。
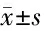
表2 3組治療前后直腸黏膜脫垂評分、排糞造影評分比較 分,
2.3 3組治療前后GITT標志物殘留量比較 強化埋線組30例,治療前GITT標志物殘留量(9.27±3.14)個,治療后GITT標志物殘留量(4.90±1.28)個;普通埋線組30例,治療前GITT標志物殘留量(8.87±3.32)個,治療后GITT標志物殘留量(5.07±1.59)個;對照組30例,治療前GITT標志物殘留量(9.03±2.43)個,治療后GITT標志物殘留量(5.10±2.04)個。3組治療后GITT標志物殘留量均較本組治療前降低(P<0.05);3組治療后GITT標志物殘留量比較差異均無統計學意義(P>0.05)。
2.4 3組不良反應比較 強化埋線組不良反應發生率10.00%,普通埋線組不良反應發生率6.66%,對照組不良反應發生率10.00%,3組不良反應發生率比較差異均無統計學意義(P>0.05)。見表3。

表3 3組不良反應比較 例
3 討論
慢傳輸型便秘是排除腸道及全身器質性因素、藥物及其他原因導致的便秘,出口梗阻型便秘可同時具有功能性改變和盆底組織解剖學改變,包括直腸前突、直腸黏膜內脫垂、盆底肌運動不協調等。MC同時具有慢傳輸型便秘和出口梗阻型便秘的臨床表現,其發病率為25.0%~40.2%[6]。MC發病機制尚不清楚,慢傳輸型便秘發病機制目前研究集中在腸神經系統、腸動力系統等改變[7]。腸神經系統通過神經組織成分、神經遞質、5-羥色胺(5-HT)信號系統調節腸道運動,腸動力系統通過電活動控制平滑肌收縮節律[8]。出口梗阻型便秘發病機制主要與肛門直腸解剖改變有關[9],直腸黏膜內脫垂是引起出口梗阻型便秘的常見原因之一。
MC目前現代醫學尚無根治方法,只能暫時緩解癥狀,且治療方法副作用較多。長期使用蒽醌類瀉藥易導致結腸黑變病,長期使用刺激性瀉藥易損傷腸神經,造成不可逆的損害[10-11]。MC也可采用外科手術治療[12],國內外常選用結腸次切或全切術、回-直腸吻合術、升-直腸吻合術,術后存在腸粘連、腹瀉、肛門失禁、復發、腹痛、吻合口瘺、感染等并發癥,嚴重者甚至需要再次手術[13],對患者機體產生重大損傷。直腸黏膜套扎術是近年來新興的手術方式,具有出血少、避免損傷肛管直腸結構及功能,減輕術后疼痛感、降低并發癥發生等優點,通過負壓吸引直腸黏膜,有效緩解腸腔堵塞,促進排便。枸櫞酸莫沙必利片是一種5-HT受體激動藥,具有較高的選擇性,通過激動腸道內5-HT受體,釋放乙酰膽堿,刺激胃腸道,以達到促胃動力目的,減輕患者排便困難癥狀。但是,手術治療創口大,且術后腸壁對于水的重吸收能力降低,嚴重影響患者生活質量。中藥口服治療MC常采用攻下法,易傷人體正氣,使虛者更虛,甚至加重便秘。因此,探索根治MC、避免副作用、抑制復發、達到長期效果滿意的治療方法具有必要性。
MC屬中醫學便秘、脾約等范疇,《素問·靈蘭秘典論》云“大腸者,傳導之官,變化出焉”,因而大腸傳導功能失常,糞便運行不能,停聚腸中,出現便秘[14]。病機不外乎虛實2種,一為氣血陰陽虧虛,二為寒凝氣滯熱結[15]。病位在大腸,與脾胃、肺、腎相關。腎主水,司二便,八髎穴屬足太陽膀胱經,腎與膀胱相表里,氣血相通,因而通過八髎穴助腎氣化,調節氣機,補充氣血,促進大腸傳導糞便。《針灸甲乙經》記載八髎穴治“大便難,飧瀉,腰尻中寒”。《千金要方》記載八髎穴治療便秘“大小便不解,灸八髎”。可見八髎穴具有疏導氣機、促進大腸傳導的作用[16]。八髎穴是調節全身氣血的樞紐,主下焦,調節腎與膀胱,司開闔,促進排便。解剖學研究認為,八髎穴與第2~4骶神經并行的副交感節前纖維和盆內臟神經在骶神經根匯合,組成了骶副交感神經,支配盆腔內臟器官[17]。有研究顯示,埋線刺激八髎穴可起到興奮骶神經的作用,可能通過調節腸神經系統或脊髓水平的反射通路,使腸傳輸趨于正常[18]。刺激八髎穴還可增強平滑肌的興奮性和張力,有效促進腸蠕動[19]。刺激八髎穴作用于結直腸,可提高腸神經敏感度,減少神經遞質釋放,減輕排便困難,同時降低直腸肛門收縮反射的刺激閾值,增加直腸壁收縮力,改善腸動力[20]。
穴位埋線療法是一種簡便易行的復合方法,融合多種療法、多種效應,具有省時、簡便、經濟、安全、療效穩定、耐受好等優點,利于基層開展使用,具有廣闊的應用前景。通過埋線刺激穴位,調節經絡,從而改善人體內分泌及體液神經平衡。《靈樞·終始》曰“久病者, 邪氣入深。刺此病者, 深內而久留之”,本研究所用埋線針直徑粗,同時將羊腸線留置穴位,借助羊腸線不斷進行生物和物理刺激,通過持續刺激彌補了針刺療法單次短效刺激的不足,使機體逐漸產生正常的排便生理,以更好地發揮治療效果。有研究認為,穴位埋線通過改善Cajal間質細胞的表達,改善患者胃腸動力,治療便秘療效肯定[21-23]。穴位強化埋線通過增加埋線深度和埋線量,以增加對穴位的有效刺激強度及作用時間,區別于普通埋線,能增強刺激強度,是提高療效的原因之一。
消痔靈注射液是中藥制劑的硬化劑,主要成分是五倍子中的鞣酸及明礬中的硫酸鉀鋁。根據中醫理論“下者舉之”“酸可收斂”“澀可固脫”,消痔靈注射液具有收斂止血、凝固蛋白、抑菌作用[24]。消痔靈注射液注射后,可存留于局部組織,引起無菌性炎癥,使局部組織發生纖維化,可使直腸黏膜與周圍組織粘連固定,從而不再脫出[25]。
便秘患者對癥狀描述主觀性很強,MC患者糞便的外觀和黏稠度及排便頻率是反映腸道功能的重要信息,醫生可通過詢問患者的排便頻率及糞便性質,更好地評估腸道功能,尤其對于腸道功能紊亂患者,對糞便形態、排便次數進行客觀定量評價至關重要。Bristol大便性狀圖譜分型是臨床應用廣泛的分類法。每周排便次數公式計算是客觀評估排便頻率的科學方法。GITT根據標記物的分布計算結腸傳輸時間和標志物排出率,評估結腸傳輸是否延緩,是否有障礙。MC的發病機制與腸動力系統相關,MC中的慢傳輸特點是結腸動力障礙,結腸推動腸內容物速度減慢或結腸收縮乏力,而GITT可評估結腸傳輸能力,了解患者結腸平滑肌的功能與狀態。排糞造影可了解便秘患者的梗阻情況,該檢查接近生理排糞過程, 根據患者在排糞時直腸肛門在靜-動態時形態學上的變化來顯示該部位的器質性病變和功能異常, 同時攝片記錄,較好反映出排便障礙性疾病的實際情況。直腸黏膜內脫垂是MC出口梗阻的重要原因,因而對直腸黏膜脫垂進行評分具有必要性。本研究結果顯示,3組治療后糞便性狀評分、每周排便次數均較本組治療前升高(P<0.05);強化埋線組治療后每周排便次數均高于普通埋線組、對照組(P<0.05),普通埋線組治療后每周排便次數高于對照組(P<0.05)。3組治療后直腸黏膜脫垂評分、排糞造影評分均較本組治療前降低(P<0.05);強化埋線組治療后直腸黏膜脫垂評分、排糞造影評分均低于普通埋線組、對照組(P<0.05),普通埋線組治療后直腸黏膜脫垂評分、排糞造影評分均低于對照組(P<0.05)。3組治療后GITT標志物殘留量比較差異無統計學意義(P>0.05)。說明八髎穴強化埋線聯合消痔靈注射液注射治療MC,在改善患者臨床癥狀、結腸傳輸功能方面,以及對直腸黏膜脫垂癥狀及影像學的改變均具有良好療效。
綜上所述,本研究通過強化穴位埋線刺激八髎穴作用于調節腸道功能的神經系統、動力系統、Cajal間質細胞,以改善癥狀;通過消痔靈注射液注射使組織纖維化,形成無菌性炎癥,糾正結直腸異常的解剖結構。八髎穴強化埋線聯合消痔靈注射液注射治療MC,具有良好的臨床療效,值得臨床推廣應用。

