濕房鏡聯合氟米龍滴眼液治療干眼癥療效及對患者淚膜穩定性和血清基質金屬蛋白酶-2的影響
蘇麗萍,劉 郡,王 玨
(1.空軍軍醫大學唐都醫院眼科,陜西 西安 710038;2.陜西中醫藥大學附屬醫院眼科,陜西 咸陽 712000)
干眼癥是眼科常見病、多發病,是由多因素導致淚液和眼表的改變而引起眼不適癥狀、視力波動和淚膜穩定性下降的一類疾病[1],臨床主要表現為干眼、視疲勞、畏光、眼部紅腫、視力下降等,嚴重者可見角膜組織干燥、溶解、穿孔,甚至失明,給患者的生活、學習、工作等帶來極大影響[2-3]。目前,臨床對于干眼癥的治療,除了對可發現明確原因通過解除病因而治愈外,多數患者的治療主要集中在緩解眼部不適癥狀、恢復淚膜穩定性、減輕眼表損傷及提高其視功能[4],主要治療方法包括藥物、手術、物理療法等,其中手術治療風險大,且只適用于嚴重干眼患者;藥物治療價格低廉、起效快,是治療的首選,但遠期療效不佳,且不良反應大。而物理療法以獨特的方式直接作用于眼周組織,無需服(點)藥或手術即可達到緩解或治療干眼癥狀的目的[5-6],其中濕房鏡作為最常用的物理療法之一,已被證實對干眼有效且安全[7]。在此背景下,本研究系統性探討了濕房鏡聯合氟米龍滴眼液治療干眼癥的臨床效果,現報告如下。
1 資料與方法
1.1 一般資料 選入我院2019年1月至2021年12月收治的干眼癥患者80例,按照隨機數字表法將其分為對照組和觀察組,各40例(80眼),其中對照組,男18例,女22例;年齡26~68歲,平均(42.87±3.46)歲;病程4~33個月,平均(15.66±1.92)個月。觀察組,男22例,女18例;年齡27~69歲,平均(43.12±3.71)歲;病程6~31個月,平均(15.49±2.03)個月。兩組一般資料比較均無統計學差異(均P>0.05)。病例納入標準:經臨床表現、淚膜破裂時間試驗、淚液分泌試驗、角膜熒光素染色等確診的干眼癥患者;所有患者均為雙眼發病;未用其他藥物治療或已停藥2周以上;患者認知能力正常,在知情同意的情況下接受治療。排除標準:伴有其他眼部疾病等;合并嚴重心、腦血管、肝、腎、造血系統等全身重大疾病;近期服用過非類固醇抗炎藥、糖皮質激素、秋水仙素、免疫抑制劑等可能影響淚液分泌的藥物;對研究藥物過敏,或近期有角膜接觸鏡佩戴史;孕育期女性;認知障礙、精神疾病、依從性差等影響療效判定者。
1.2 治療方法 兩組患者均實施常規治療,即清潔眼瞼、霧化熏眼、熱敷、按摩瞼板腺、抗炎(類固醇皮質激素等)、修復角膜損傷(重組人表皮生長因子)等。對照組在此基礎上予以氟米龍滴眼液治療,1滴/次,4次/d。觀察組在對照組基礎上佩戴濕房鏡治療,具體方法:根據患者臉型的不同,選擇合適的濕房鏡,正確佩戴后確保鏡圈周圍無明顯縫隙;在濕房鏡兩側框架處鑲嵌儲水盒,里面內置海綿;海綿內滴入無菌0.9%氯化鈉溶液,蒸發出來的水分在密閉空間內循環,防止眼淚蒸發,對眼表進行補水,每天佩帶4 h以上。兩組均連續治療4周。
1.3 觀察指標
1.3.1 主觀癥狀評分:于治療前后對患者眼痛、干澀、異物感、灼燒感、畏光等癥狀采用視覺模擬評分法(VAS)進行自我評分,該方法采用一條10 cm的游動標尺,人為標明0~10的字樣,讓患者根據自覺癥狀程度標出相應位置,數字越大表示癥狀越嚴重。
1.3.2 淚膜穩定性:主要指標包括淚膜破裂時間(BUT)、淚液分泌試驗(SIt)和角膜熒光色染色評分(CFS)。①BUT測定:請患者注視角膜地形圖儀試標,設置為紅外光源,調焦好后,請患者連續2次瞬目,之后保持不眨眼狀態,分析淚膜破裂部位和時間,本研究將末次瞬目到淚膜第一個破裂斑出現的時間記錄為BUT。②SIt:應用折疊定量濾紙檢測,在濾紙5 mm處標記,并置于眼瞼中外1/3處結膜囊中(不接觸角膜),閉眼5 min后取出,測量濾紙浸濕長度。③CFS:以熒光素試紙接觸患者下瞼結膜囊,裂隙燈鈷藍色燈光下觀察角膜表面有無點狀或片狀熒光素染色,無染色為0分,點狀染色<5點計1分,點狀染色≥5點計2分,點狀染色≥5點并有絲狀或塊狀染色計3分;將角膜劃分為成4個象限,每個象限0~3分,共0~12分。
1.3.3 生化指標:分別于治療前和治療后采集患者晨起空腹靜脈血5 ml,3000 r/min離心10 min后分離血清;同時收集淚液,采用ELISA法檢測血清基質金屬蛋白酶-2(MMP-2)水平以及淚液中炎性因子[細胞介素-18(IL-18)、IL-1β和腫瘤壞死因子-α(TNF-α)]水平。
1.3.4 視覺相關生命質量:采用美國國立眼科研究院視功能問卷(NEI-VFQ-25)中文版[8],該量表分為一般健康及視力情況、活動時困難程度和視力問題的反映3個部分,包含25個問題,依據每個問題的不同選擇,可獲得積分100、75、50、25和0分,各部分得分為該部分內所有問題得分的平均值,滿分100分;得分越高表示生活質量越好。
1.4 療效判定 ①治愈:臨床癥狀消失,CFS陰性,BUT試驗>10 s,SIt多次測定>10 mm/5 min;②顯效:癥狀明顯減輕,CFS評分1分,BUT延長2 s,SIt在5~9 mm/5 min;③有效:各項臨床癥狀好轉,CFS評分2分,BUT延長1 s,SIt<5 mm/5 min;④無效:改善未達上述標準,或癥狀無改善甚至加重。治愈率+顯效率=愈顯率,治愈率+顯效率+有效率=總有效率。
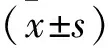
2 結 果
2.1 兩組患者治療前后主觀癥狀VAS評分比較 兩組患者治療前眼痛、干澀、異物感、灼燒感和畏光等癥狀VAS評分比較無統計學差異(均P>0.05)。治療后兩組患者各主觀癥狀VAS評分均顯著降低,且觀察組低于對照組(均P<0.05)。見表1。

表1 兩組患者治療前后主觀癥狀VAS評分比較(分)
2.2 兩組患者治療前后淚膜穩定性指標比較 治療前兩組患者BUT、SIt和CFS評分等淚膜穩定性指標比較無統計學差異(均P>0.05)。治療后兩組患者BUT和SIt顯著增加、CFS評分顯著降低(均P<0.05),觀察組患者治療后BUT和SIt顯著高于對照組,CFS評分顯著低于對照組(均P<0.05)。見表2。

表2 兩組患者治療前后淚膜穩定性指標比較
2.3 兩組患者治療前后血清MMP-2和淚液炎性指標比較 兩組患者治療前血清MMP-2水平以及淚液IL-18、IL-1β和TNF-α水平比較無統計學差異(均P>0.05)。經過治療兩組患者血清MMP-2水平以及淚液IL-18、IL-1β和TNF-α水平均顯著低于治療前(均P<0.05),觀察組患者治療后血清MMP-2和淚液炎性指標水平均顯著低于對照組(均P<0.05)。見表3。

表3 兩組患者治療前后血清MMP-2和淚液炎性指標比較
2.4 兩組患者治療前后視覺相關生命質量比較 治療前兩組NEI-VFQ-25量表評分比較無統計學差異(均P>0.05),治療后觀察組高于對照組(P<0.05),見表4。

表4 兩組患者治療前后NEI-VFQ-25量表評分比較(分)
2.5 兩組患者臨床療效比較 觀察組愈顯率93.75%,總有效率100.00%,均顯著高于對照組(55.00%,83.75%,均P<0.05),見表5。

表5 兩組患者臨床療效比較[例(%)]
3 討 論
干眼癥是臨床常見的慢性眼表疾病,發病率高,且隨著生活環境的改變、各類電子產品的高速發展及快速普及,其發病率不斷增加,年齡分布的范圍也在逐漸拓寬[9]。該病臨床癥狀多樣,包括角膜干澀、視物模糊、疼痛、疲勞、灼燒感等,隨著病情進展可出現角膜表面磨損、潰瘍、角膜混濁甚至失明,嚴重影響患者的正常生活[10-11]。干眼癥發病原因復雜,可能與眼局部病變(如結膜炎、沙眼、角膜炎等)、全身性疾病(如類風濕性關節炎、干燥綜合征等)、視頻終端綜合征、環境污染、佩戴角膜接觸鏡、女性內分泌異常、年齡等因素有關[12-13]。該病發病機制目前尚未完全揭示,但普遍認為炎癥、細胞凋亡、神經調節、性激素失衡等共同參與了該病的發病過程[14],且有研究表明,炎癥是其中最關鍵的病理生理改變[15]。干眼癥患者患眼通常處于一種慢性炎癥狀態下,炎癥因子會造成瞼板腺功能障礙,致使結膜充血,同時增加淚液游離的脂肪酸,使分泌物變成泡沫狀,從而引起淚膜穩定性下降[16];炎癥因子還能夠刺激淋巴細胞的增生而對淚腺進行免疫攻擊,同時影響腺體的正常分泌,導致淚液分泌減少,誘發眼表損傷;而且,炎癥因子可抑制眼表感覺神經活性并作用于交感和副交感神經,從而導致眼部不適,形成干眼癥。因此,抑制炎癥、消除誘因、淚液成分替代療法等是臨床緩解干眼癥相關癥狀的主要措施。
氟米龍滴眼液是一種新型皮質類固醇抗炎藥,可抑制機械、化學或免疫性刺激因子所致的炎癥,作用機制主要為通過激活類固醇激素受體調節基因表達,進而抑制炎性細胞(如肥大細胞、巨噬細胞、淋巴細胞)、炎性因子的轉錄,并誘導磷脂酶A2(LPA2)抑制蛋白抑制炎癥介質釋放[17-18],從而有效中和炎癥介質及改善非感染性炎癥癥狀,還可阻斷炎癥因子介導的炎性反應,增強抗炎功效,緩解眼部干澀、發癢、充血等癥狀。雖然,氟米龍長期使用有眼壓升高、青光眼等并發癥的發生風險,且在房水中其能被脫氫酶分解代謝,眼內濃度低、代謝快,短期應用于眼部相對比較安全。濕房鏡是臨床用于眼部保濕的主要物理療法之一,主要通過佩戴潤房鏡使眼表與外界干燥污染的空氣隔絕,并在眼表局部形成一個相對密閉的空間,水分在較小的空間內不斷循環,維持著一定濕度,且空氣流動受限,從而減少眼表淚液蒸發,實現保存淚液的目的[19-20]。淚液保存在眼表有利于形成穩定的淚膜,而淚膜穩定可促進眼表上皮細胞增殖,眼表穩態得到改善,眼部不適程度隨之降低。同時,濕房鏡的應用可降低患者淚腺的工作強度,有效緩解眼部疲勞,因此接受度較好。此外,濕房鏡操作方便、起效迅速、可重復進行且無不良反應,長期來看更經濟舒適。
本研究將濕房鏡與氟米龍滴眼液聯合用于干眼癥的臨床治療,結果顯示:觀察組愈顯率和總有效率分別為93.75%和100.00%,均顯著高于對照組。提示,兩者聯合可有效提高干眼癥的治療效果。同時顯示,觀察組治療后BUT和SIt顯著高于對照組,各主觀癥狀VAS評分和CFS評分明顯低于對照組,淚液IL-18、IL-1β和TNF-α水平亦顯著低于對照組,而NEI-VFQ-25量表各部分得分及總得分明顯高于對照組。可見兩者聯合可有效改善干眼患者的各項臨床癥狀及體征,緩解眼表炎癥狀態,提高患者的生活質量。MMP-2是基質金屬蛋白酶(MMPs)家族成員之一,在角膜新生血管形成及潰瘍穿孔等作用顯著。本研究中,觀察組治療后血清MMP-2顯著低于對照組,提示,濕房鏡聯合氟米龍滴眼液可下調血清MMP-2水平,減輕炎性反應。
綜上所述,濕房鏡聯合氟米龍滴眼液可有效提高干眼癥的治療效果,改善患者臨床癥狀,促進淚液分泌并增強淚膜穩定性,同時可降低血清MMP-2水平,緩解患者眼部炎癥狀態,提升生命質量。但本研究仍存在不足之處,如樣本量較少,研究結果可能存在偏倚;觀察時間較短,對遠期療效及安全性的評價缺乏理論依據等。因此,確切結論還需進一步研究證實。

