關于新冠病毒檢測的三個疑問
核酸檢測其實是檢測受測者體內是否有新冠病毒的核酸(RNA)。每種病毒的核酸內部都含有核糖核苷酸,不同的病毒所含的核糖核苷酸數量和排列順序不同,使得每種病毒都具有特異性。
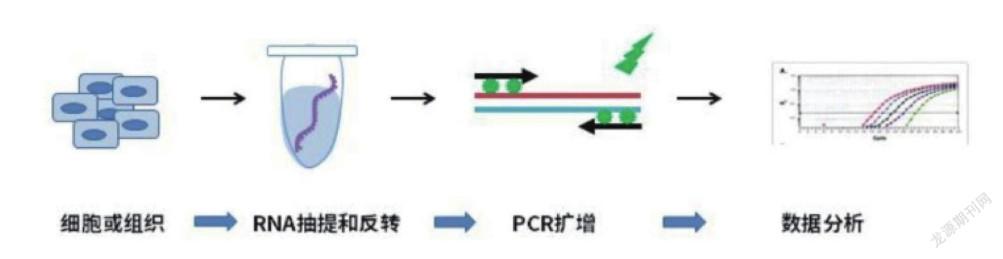
新冠病毒的核酸也是獨特的,核酸檢測就是對新冠病毒的核酸進行特異性檢測。在進行核酸檢測之前,需要采集受測者的痰液、咽拭子、肺泡灌洗液、血液等樣本,對這些樣本進行檢測,就可以發現受測者的呼吸道感染了什么病菌。新冠病毒核酸檢測常用的是咽拭子樣本檢測,將樣本裂解提純,從中提取出可能存在的新冠病毒核酸,檢測的準備工作就做好了。
新冠病毒核酸檢測主要用熒光定量RT-PCR技術,這種技術是熒光定量PCR技術與RT-PCR技術的結合。在檢測過程中,先采用RT-PCR技術將新冠病毒的核酸(RNA)逆轉錄為對應的脫氧核糖核酸(DNA);再采用熒光定量PCR技術,將得到的DNA進行大量復制,同時,使用特異性探針對復制得到的DNA進行檢測,打上標記。如果存在新冠病毒核酸,儀器就可以檢測到熒光信號,而且,隨著DNA的不斷復制,熒光信號不斷增強,這樣就間接檢測到了新冠病毒的存在。
假陰性,就是指被檢測者已經感染了新冠病毒,但是卻沒有檢測出病毒核酸,即核酸檢測為陰性。如果一個受測者沒有出現相關癥狀,核酸檢測又為陰性,就很容易讓他放松警惕,可能帶來更大范圍的病毒傳播,這也是新冠病毒的狡猾之處。

出現假陰性的原因主要有以下三方面:
第一,原始檢測標本中新冠病毒核酸含量過低,低于能被檢測到的下限。這與所采集樣本的類型和采集的時機等都有關系。
第二,如果新冠病毒核酸與探針結合的部位發生變異,可能影響檢測中探針的結合效率,導致熒光信號檢測不到。
第三,假陰性也和檢測技術的靈敏度有關。疫情發生初期,應用于臨床的試劑盒不夠成熟、靈敏度不夠高,關于假陰性的報道頻出。后來,隨著技術水平的提高,檢測的準確率迅速提高,假陰性率不斷降低。
核酸檢測結果呈陽性,就可以確認受測者上呼吸道存在病毒核酸,但并不能直接確診為新冠肺炎患者。在核酸檢測為陽性的情況下,還要綜合流行病學史對受測者進行進一步的診斷,如果受測者還有發熱、咽痛、咳嗽、乏力等癥狀,以及與已確診的感染者有接觸史等,就可以診斷為確診病例。
如果受測者沒有任何相關癥狀,一般診斷為無癥狀感染者。無癥狀感染者也有傳染性,而且一些無癥狀感染者后來也開始出現癥狀,變成了確診患者。
對受測者來說,從標本中分離出病毒是最權威的確診依據,但是,分離病毒是比較危險的操作,需要在高防護級別的實驗室中進行,而且耗時比較長、成本較高。一般醫療機構不具備這個條件,他們大多會采取檢測血液中是否有病毒抗體的方法,來判斷受測者是否感染了病毒,乙肝、艾滋病等都是通過這種方式進行檢測的。
新冠病毒也可以通過這種免疫學檢測的方法檢測出來。面對新冠病毒的入侵,人體會進行“反抗”,產生特異性抗體IgM和IgG(免疫球蛋白M和免疫球蛋白G)。如果在受測者血液中檢測出這兩種特異性抗體,就可以說明受測者感染了新冠病毒。

怎么檢測抗體呢?常用的是化學發光免疫分析法,也就是使用化學發光劑或特定的酶標記抗體或抗原,發生免疫反應形成復合物,洗滌后再加入發光劑,如果受測者血液中存在IgM和IgG這兩種特異性抗體,化學發光儀就能檢測到發光信號。這種化學發光免疫分析法,是目前最先進的免疫檢測技術之一。它靈敏度高、特異性強、檢測范圍寬、出結果快,但檢測成本較高。
此外,由于人體感染病毒后需要一定時間才能產生抗體,只有等抗體產生后才能檢測到,這也導致抗體檢測的時效性不強。乙肝、艾滋病等感染后需要2~3周才能產生抗體。新冠病毒感染后需要3天以上才能檢測到IgM抗體,需要一周以上才能檢測到IgG抗體。

