2型糖尿病患者血糖水平與睡眠障礙的相關性研究
肖利虎 林創(chuàng)輝 歐秀華
(東莞仁康醫(yī)院,東莞,523000)
2型糖尿病是內(nèi)分泌系統(tǒng)的常見病與多發(fā)病,該病的發(fā)生與遺傳因素、不良生活習慣、身體健康狀況等密切相關[1],患者發(fā)病后多表現(xiàn)出多飲、多尿、多食及消瘦等臨床癥狀,疾病發(fā)生進展后可導致其他并發(fā)癥的風險升高,甚至威脅患者生命安全。目前臨床針對2型糖尿病患者仍采用控制血糖的方法進行治療,患者治療期間可能因多種原因出現(xiàn)不同程度的睡眠障礙,進而危害后續(xù)治療方案的開展,最終影響治療效果與預后結局。因此臨床針對2型糖尿病患者需及早探明其睡眠障礙的主要原因,并制定合理治療方案進行干預,可提升臨床治療效果,加速其病情恢復[2]。既往研究中有學者提出,2型糖尿病患者血糖水平的控制效果與其睡眠質量有密切聯(lián)系,血糖控制效果越好,患者睡眠質量越好,因此可以說血糖水平是影響患者睡眠質量的主要威脅因素[3]。本研究選取我院收治的2型糖尿病患者70例作為研究對象,分析2型糖尿病患者血糖水平與睡眠障礙的相關性,現(xiàn)將結果報道如下。
1 資料與方法
1.1 一般資料 選取2019年9月至2020年10月東莞仁康醫(yī)院收治的2型糖尿病患者70例作為研究對象,按照匹茲堡睡眠質量指數(shù)(Pittsburgh Sleep Quality Index,PSQI)評分結果分為觀察組(n=50)和對照組(n=20),其中觀察組PSQI評分>5分,對照組PSQI評分≤5。其中男38例,女32例,年齡37~78歲,平均年齡(52.17±5.68)歲。一般資料經(jīng)統(tǒng)計學分析,差異無統(tǒng)計學意義(P>0.05),具有可比性。本研究經(jīng)過我院倫理委員會批準并經(jīng)患者及其家屬知情同意。
1.2 納入標準 1)符合《中國2型糖尿病防治指南》中相關診斷標準[4];2)年齡≥18歲,對本研究知情同意;3)既往嚴重外傷、感染性疾病史,無其他精神神經(jīng)疾病;4)溝通交流未出現(xiàn)障礙。
1.3 排除標準 1)排除存在意識障礙,不能配合完成相關治療及相關評估者;2)排除存在貧血或血紅蛋白水平異常者;3)排除存在周圍神經(jīng)病變者;4)排除病案資料缺失者。
1.4 研究方法 患者入院后根據(jù)PSQI量表進行睡眠障礙情況評估[5],將PSQI評分>5分的睡眠障礙患者納入觀察組(n=50),將PSQI評分≤5分的患者納入對照組(n=20)。分別對2組患者進行身高、體質量測量,后計算體質量指數(shù)值(Body Mass Index,BMI)。測量2組患者空腹血糖(Fasting Plasma Glucose,F(xiàn)PG)水平、餐后2 h血糖(2 h Postprandial Plasma Glucose,2 h PG)水平及糖化血紅蛋白(Glycosylated Hemoglobin,HbA1c)水平。根據(jù)HbA1c檢測水平,將所有患者分為血糖控制達標組(HbA1c<7%,n=53)與血糖控制未達標組(≥7%,n=17),另評估2組患者PSQI評分。
1.5 觀察指標 1)比較2組基礎臨床資料(性別、年齡、病程、BMI);2)比較2組各項血糖指標(FPG、2 h PG、HbA1c、血漿皮質醇),取2組患者空腹狀態(tài)下肘靜脈血液5 mL,在3 000 r/min條件下進行15 min離心處理,測量方法為葡萄糖氧化酶法(全自動生化分析儀,貝克公司,美國,型號:AU5400);HbA1c與血漿皮質醇水平采用高效液相色譜法測定(全自動糖化血紅蛋白分析儀,愛克萊,日本,型號:HA-8180);食用食物后進行2 h PG水平檢查。相關檢測操作嚴格按照配套試劑盒說明書規(guī)范執(zhí)行;3)比較血糖控制達標組與血糖控組未達標組PSQI評分差異,PSQI量表共計7個評分項目,分別為:睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物及日間功能障礙,單項目采用0~3分4級評分法,總評分為21分,得分越高說明睡眠質量越差;4)采用SPSS Pearson軟件分析2型糖尿病患者睡眠障礙的發(fā)生與血糖水平的相關性。
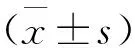
2 結果
2.1 2組患者一般資料分析 2組患者性別、年齡、病程及BMI比較,差異無統(tǒng)計學意義(P>0.05),具有可比性。見表1。

表1 2組患者各項臨床資料比較例(%)]
2.2 2組患者血糖指標分析 2組患者FPG、2 h PG水平比較,差異無統(tǒng)計學意義(P>0.05),觀察組HbA1c、血漿皮質醇水平明顯高于對照組,差異有統(tǒng)計學意義(均P<0.05)。見表2。

表2 2組患者血糖各指標水平比較
2.3 2組患者睡眠質量分析 血糖控制達標組睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物及日間功能障礙項目評分均低于血糖控制未達標組,2組比較差異有統(tǒng)計學意義(均P<0.05)。見表3。

表3 2組患者PSQI各項目評分比較分)
2.4 相關性分析 觀察組HbA1c、血漿皮質醇水平普遍偏高,對照組HbA1c、血漿皮質醇水平普遍偏低。相關性分析顯示HbA1c、血漿皮質醇水平與PSQI評分正相關(均P<0.05),提示患者HbA1c、血漿皮質醇水平越高,睡眠質量發(fā)生風險越高。見表4。

表4 睡眠質量與血糖水平相關性分析
3 討論
2型糖尿病屬于終身性疾病,臨床針對該病的治療是一個長期的過程,部分患者治療期間可能出現(xiàn)不同程度睡眠障礙,而睡眠障礙可能會加劇患者原發(fā)疾病的風險程度,進而影響后續(xù)治療效果,危害患者結局預后。既往研究認為,2型糖尿病患者睡眠障礙與其體質量指數(shù)、高血壓及心血管疾病等并發(fā)癥密切相關[6];除此之外,血糖多指標水平也通過一系列作用間接導致患者睡眠質量降低,最終誘發(fā)睡眠障礙[7]。本研究主要就2型糖尿病患者血糖水平與睡眠障礙發(fā)生的相關性進行分析,以期為后續(xù)治療與干預方案的制定提供數(shù)據(jù)支持。
本研究結果顯示:睡眠障礙在2型糖尿病患者中的發(fā)病率為71.43%,觀察組HbA1c及血漿皮質醇水平明顯高于對照組,提示睡眠障礙在2型糖尿病患者中具有較高的發(fā)病風險,而癥狀的發(fā)生可能與患者血糖水平變化有密切聯(lián)系。既往研究認為,2型糖尿病患者發(fā)生睡眠障礙致使機體處于不同程度應激狀態(tài),該條件下患者胰島素抵抗增加,且伴隨血糖水平升高,發(fā)生惡性循環(huán)進一步危害患者睡眠質量[8],因此及時采取相應干預措施糾正患者血糖水平可明顯改善其睡眠質量,增強后續(xù)治療效果。此外,長時間睡眠障礙條件下患者“下丘腦-垂體-腎上腺軸”可能受到刺激,因此神經(jīng)激素分泌也會受到影響,此狀態(tài)下腎上腺皮質功能增強,皮質醇分泌水平也會相應增加,誘發(fā)焦慮、抑郁等負面情緒,最終加重其睡眠障礙的癥狀[9]。本研究結果還發(fā)現(xiàn):血糖控制達標組PSQI各項目評分均低于血糖控制未達標組,該項結果說明臨床控制患者血糖水平可有效改善其睡眠質量,同時側方面證實了睡眠障礙的發(fā)生與血糖水平改變有密切關聯(lián)性。PSQI量表主要通過對患者睡眠狀況的多條目進行評估,進而明確其睡眠障礙程度;患者血糖水平異常變化后,機體內(nèi)環(huán)境紊亂,神經(jīng)受刺激增強,心理情緒發(fā)生負性改變,進而延長其入睡時間并縮短睡眠時間。部分長時間難以入睡的患者需采用藥物輔助入睡,而諸多失眠藥的應用均可能導致患者神經(jīng)功能異常,最終導致患者睡眠質量降低,因此血糖控制水平直接影響PSQI評分結果[10]。
綜上所述,2型糖尿病患者睡眠障礙發(fā)生風險較高,睡眠障礙與血糖水平有密切相關性;通過對血糖水平進行合理控制,可一定程度上改善患者心理狀況,提升其睡眠質量,優(yōu)化治療結局。

