48例重癥藥疹臨床轉(zhuǎn)歸影響因素分析及臨床預(yù)防
葉良平 朱啟星
藥物性皮炎也稱為藥疹,指藥物進(jìn)入人體后引起的皮膚黏膜炎癥反應(yīng),常無劑量效應(yīng)關(guān)系。藥疹臨床表現(xiàn)多樣,病情輕重不一,嚴(yán)重者可累及多個臟器,病情兇險,稱為重癥藥疹[1]。重癥藥疹包括史蒂文斯-約翰遜綜合征(Stevens-Johnson syndrome,SJS)、中毒性大皰性表皮壞死松解型藥疹(toxic epidermal necrolysis,TEN)、剝脫性皮炎型藥疹(exfoliative dermatitis eruption,ED)、急性泛發(fā)型發(fā)疹性膿皰病(acute generalized exanthematous pustulosis,AGEP)及藥物超敏反應(yīng)綜合征(drug induced hypersensitivity syndrome,DIHS)[1-2]。重癥藥疹是皮膚科常見的危急重癥,致殘、致死率較高[2-4],因此早期診斷和治療具有重要意義。本研究通過分析重癥藥疹臨床資料,探討臨床轉(zhuǎn)歸的影響因素,以期為提高重癥藥疹的救治水平、降低病死率以及開展臨床預(yù)防提供參考。
1 對象與方法
1.1 研究對象 收集2013年1月至2018年12月在安徽醫(yī)科大學(xué)第一附屬醫(yī)院皮膚科收治的重癥藥疹患者48例為病例組,以同院健康體檢者為對照組,對照組以年齡和性別進(jìn)行1∶1匹配。48例患者中,男性29例,女性19例,男女比例為1.53∶1,年齡17~85歲,平均(53.14±19.06)歲,其中ED 18例(37.50%),SJS 11例(22.92%),AGEP 7例(14.58%),TEN 6例(12.50%)及DIHS 6例(12.50%)。
1.2 納入與排除標(biāo)準(zhǔn) 納入標(biāo)準(zhǔn):重癥藥疹診斷標(biāo)準(zhǔn)及分型參見張學(xué)軍和涂平主編的第1版住院醫(yī)師規(guī)范化培訓(xùn)教材《皮膚性病學(xué)》[5]及張學(xué)軍主編的第8版《皮膚性病學(xué)》[1]。排除標(biāo)準(zhǔn):患者不能根據(jù)皮疹描述及臨床表現(xiàn)診斷藥疹分型者,不能完全排除其他原因?qū)е录膊≌撸换颊咄瑫r合并自身免疫性疾病,或者自身過敏體質(zhì)及過敏性疾病。
1.3 觀察指標(biāo) 收集重癥藥疹患者臨床資料,對比分析病例組和對照組相關(guān)實(shí)驗(yàn)室檢測結(jié)果,對性別、年齡、致敏藥物、實(shí)驗(yàn)室結(jié)果、潛伏期、住院期、治療及轉(zhuǎn)歸等資料進(jìn)行統(tǒng)計分析。
1.4 轉(zhuǎn)歸標(biāo)準(zhǔn) 轉(zhuǎn)歸:①治愈,皮疹消退,可留色素沉著,臨床癥狀消失;②有效,皮疹減輕,病癥不再進(jìn)展,自覺癥狀好轉(zhuǎn);③無效,與治療前相比,無明顯好轉(zhuǎn)或加重;④死亡[6]。治療總有效率=(治愈例數(shù)+有效例數(shù))/總病例數(shù)×100%。

2 結(jié)果
2.1 病例組可疑致敏藥物 入組重癥藥疹患者48例,有明確致敏藥物的43例(89.58%),不詳5例(10.42%)。致敏藥物包括抗生素類藥13例(27.08%)、抗痛風(fēng)藥10例(20.83%)、抗癲癇藥9例(18.75%)、解熱鎮(zhèn)痛藥7例(14.58%)及中成藥/中藥4例(8.33%)。ED的致敏藥物廣譜,以抗生素類藥、抗癲癇藥、抗痛風(fēng)藥多見,主要藥物有頭孢曲松、苯妥英鈉、別嘌醇、秋水仙堿等;SJS/TEN主要由抗痛風(fēng)藥和抗癲癇藥誘發(fā),常見藥物為別嘌呤醇、卡馬西平、拉莫三嗪等;AGEP由抗菌藥和解熱鎮(zhèn)痛藥引起,藥物有復(fù)方氨酚烷胺、林可霉素、阿莫西林等;DIHS致敏藥物相對局限,主要為卡馬西平、苯妥英鈉、柳氮磺胺吡啶及別嘌醇。
2.2 兩組研究對象實(shí)驗(yàn)室檢測結(jié)果比較 重癥藥疹患者常規(guī)行血、尿常規(guī)、肝腎功能、電解質(zhì)、血糖(glucose,Glu)、血脂、血沉等檢測。病例組血常規(guī)異常33例(68.75%),表現(xiàn)為白系中的白細(xì)胞(white blood cell,WBC)、中性粒細(xì)胞(neutrophil granulocyte,NEUT)、嗜酸性粒細(xì)胞(eosinophils,EO)增高,紅系中的紅細(xì)胞(red blood cell,RBC)、血紅蛋白(hemoglobin,HBG)降低,差異有統(tǒng)計學(xué)意義(P<0.05)。見表1。
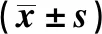
表1 兩組研究對象血常規(guī)主要指標(biāo)結(jié)果比較
病例組患者肝功能異常30例(62.50%),與對照組相比,谷丙轉(zhuǎn)氨酶(alanine aminotransferase,ALT)及谷草轉(zhuǎn)氨酶(aspartate aminotransferase,AST)均升高,總蛋白(total protein,TP)、清蛋白(albumin,Alb)降低,差異有統(tǒng)計學(xué)意義(P<0.05)。病例組腎功能異常28例(58.33%),尿素氮(blood urea nitrogen,BUN)升高明顯(P<0.05),肌酐(creatinine,Cr)值組內(nèi)差異大,兩組差異無統(tǒng)計學(xué)意義(P>0.05)。見表2。

表2 兩組研究對象肝腎功能檢測結(jié)果比較


表3 兩組研究對象Glu、血脂、血沉及電解質(zhì)檢測結(jié)果比較
2.3 糖皮質(zhì)激素用量 糖皮質(zhì)激素用量以控制發(fā)熱為標(biāo)準(zhǔn),病例組35例患者給與甲強(qiáng)龍治療,劑量為40~120 mg/d,相當(dāng)于50~150 mg/d潑尼松用量,6例采用大劑量甲潑尼龍靜脈沖擊治療,16例聯(lián)合靜脈注射丙種球蛋白(intravenous immunoglobulin G,IVIG)治療。TEN組患者激素使用的初始劑量和控制劑量高于部分其他類型病例組(P<0.05),出院維持劑量各類型間差異無統(tǒng)計學(xué)意義(P>0.05)。見表4。

表4 重癥藥疹不同類型組糖皮質(zhì)激素使用量(轉(zhuǎn)換為潑尼松用量)比較
2.4 潛伏期、住院天數(shù)及治療總有效率 重癥藥疹潛伏期為2~61 d,中位數(shù)為12.5 d,潛伏期超過60 d為1例服用抗痛風(fēng)藥物引起的TEN患者。重癥藥疹病情重,且部分病例患有基礎(chǔ)疾病,住院天數(shù)較長,平均(14.20±9.82)d。48例患者中,轉(zhuǎn)院3例,TEN患者因肝臟衰竭死亡1例,SJS患者因合并肺部嚴(yán)重感染放棄治療1例,DHS治療無效1例,AGEP患者主動放棄治療1例,治療總有效率85.42%。各型藥疹之間的潛伏期、住院天數(shù)及治療有效率的差異無統(tǒng)計學(xué)意義(P>0.05)。見表5。

表5 重癥藥疹不同類型組潛伏期、住院天數(shù)及治療有效率比較
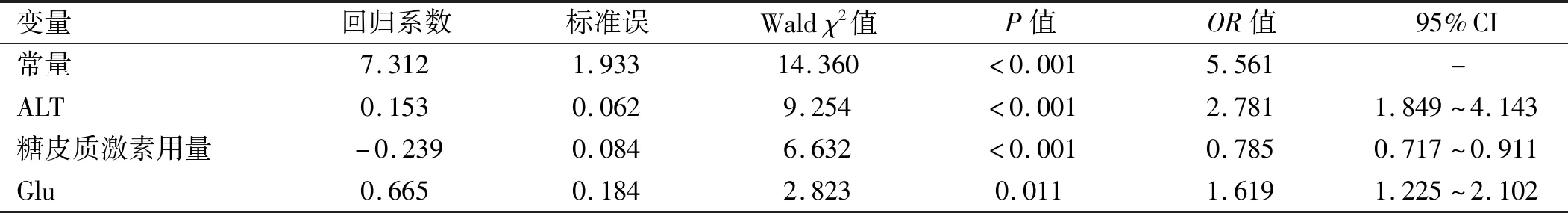
表6 重癥藥疹治療轉(zhuǎn)歸的影響因素logistic回歸分析
3 討論
重癥藥疹的發(fā)病率接近2.0/10萬人,國內(nèi)外研究樣本量均有限。目前認(rèn)為,重癥藥疹的發(fā)病是宿主基因、微生物及藥物交互作用的結(jié)果,是一種具有交叉反應(yīng)性的T細(xì)胞介導(dǎo)的異種免疫反應(yīng)[7],基因關(guān)聯(lián)研究表明,攜帶HLA-B*15∶02等位基因的中國漢族人服用卡馬西平更易引起SJS/TEN,含HLA-B*58∶01等位基因的印度人服用別嘌呤醇易引起的SJS/TEN/DIHS,含HLA-B*57∶01等位基因的白種人服用阿巴卡韋易引起DIHS[8-9],而微生物在重癥藥疹發(fā)病機(jī)制中的作用越來越受到重視,已經(jīng)證實(shí)人類皰疹病毒6、EB病毒、巨細(xì)胞病毒再活化促發(fā)或加重了DIHS的臨床癥狀[10]。
臨床上通過分析患者的用藥史、用藥與過敏癥狀出現(xiàn)的先后關(guān)系、藥物化學(xué)結(jié)構(gòu)等來判斷致敏藥物,主要依靠醫(yī)師經(jīng)驗(yàn)來判讀,易導(dǎo)致誤判和遺漏,加之重癥藥疹病因復(fù)雜,如SJS僅有50%由藥物引起,TEN有80%單純由藥物引起,這本身也給探尋致敏藥物帶來困難。本研究發(fā)現(xiàn)引起ED的藥物譜最為廣泛,其他分型的致敏藥物幾乎都可致ED,而引起SJS與TEN的藥物類似,這與SJS與TEN為同一疾病譜有關(guān),SJS與TEN的區(qū)別在于表皮脫落的嚴(yán)重程度不同,前者小于體表面積的10%,后者超過30%,本研究結(jié)果與國內(nèi)研究[6,11-12]結(jié)果相一致。值得關(guān)注的是,病例組中出現(xiàn)4例由中藥(中成藥)引起的重癥藥疹,中藥由于其成分多樣,藥理機(jī)理復(fù)雜,有過敏史及自身免疫性系統(tǒng)疾病者在使用含有異體蛋白及光敏性中藥時更應(yīng)慎重。
重癥藥疹臨床表現(xiàn)復(fù)雜多樣,除發(fā)熱、皮膚黏膜損害和內(nèi)臟受累三聯(lián)征外,幾乎可累及全身其他任何臟器和系統(tǒng)。本研究發(fā)現(xiàn),藥疹患者血常規(guī)異常較為普遍,血常規(guī)中白細(xì)胞及嗜酸性粒細(xì)胞計數(shù)升高。重癥藥疹患者全身中毒癥狀較重,由于皮膚黏膜炎癥、發(fā)熱、繼發(fā)感染、淋巴結(jié)腫大及肝腎受累均可引起血常規(guī)異常,現(xiàn)有研究[13]發(fā)現(xiàn)AGEP外周血管中可見中性粒細(xì)胞及嗜酸性粒細(xì)胞混合浸潤,DIHS常伴有嗜酸性粒細(xì)胞增多,可認(rèn)為血液系統(tǒng)受損是重癥藥疹最為常見的表現(xiàn)。
重癥藥疹內(nèi)臟受損主要累及肝腎,且肝腎衰竭是重癥藥疹致死的常見病因[4],本研究發(fā)現(xiàn)重癥藥疹肝損傷以肝酶ALT、AST升高為主,腎損傷以間質(zhì)性腎炎為主,表現(xiàn)為腎功能指標(biāo)升高、水和電解質(zhì)紊亂等,Cr升高存在個體差異,部分患者Cr達(dá)危急值,可能與基因易感性有關(guān)[14-15]。本研究病例組有79.17%的重癥藥疹患者發(fā)生電解質(zhì)失衡,以低鈉血癥和低碳酸血癥為主,提示在重癥藥疹的治療中要維持水、電解質(zhì)和酸堿平衡,及時糾正腎功能,尿液堿化在別嘌醇引起的重癥藥疹治療中尤為重要,必要時對危重患者行免疫吸附及血漿置換是降低病死率的有效策略。
本研究多因素logistic回歸分析顯示,糖皮質(zhì)激素用量、ALT及Glu水平是重癥藥疹治療轉(zhuǎn)歸的獨(dú)立預(yù)測指標(biāo),提示在重癥藥疹治療中應(yīng)重點(diǎn)關(guān)注和動態(tài)監(jiān)測上述指標(biāo)變化情況。重癥藥疹引起的肝損傷常見于發(fā)病后1周出現(xiàn),肝損傷中ALT最為敏感,姚翠玲等[16]研究表明藥物性肝損傷多合并發(fā)熱,以肝細(xì)胞損傷型多見,恢復(fù)較快,好發(fā)于SJS/TEN,而膽汁淤積型臨床癥狀重,病程長,好發(fā)于DIHS,少數(shù)患者會出現(xiàn)延遲性肝損傷,需密切觀察患者的肝功能變化。Glu水平升高與患者基礎(chǔ)Glu異常、致敏藥物本身的毒性作用、藥物激發(fā)CD8+T細(xì)胞介導(dǎo)針對胰島細(xì)胞的細(xì)胞毒作用有關(guān),這些因素導(dǎo)致胰島素抵抗和/或胰島素分泌不足,另外使用糖皮質(zhì)激素也存在致Glu升高的風(fēng)險[12],Glu值持續(xù)升高往往提示預(yù)后不良,故Glu值可用于評估預(yù)后和預(yù)測病死率。糖皮質(zhì)激素用量雖影響預(yù)后,但是治療中應(yīng)合理使用糖皮質(zhì)激素,患者出現(xiàn)病情反復(fù)或治療不佳時,應(yīng)考慮是否有潛在腫瘤或感染等非藥物因素參與,而不應(yīng)盲目加大激素使用量。
重癥藥疹的臨床預(yù)防極為關(guān)鍵,臨床上要盡力做到早發(fā)現(xiàn)、早診斷、早治療。基于現(xiàn)有研究成果,對于使用可疑藥物治療的患者預(yù)先篩選遺傳學(xué)標(biāo)記,可以很大程度上預(yù)防本病的發(fā)生,美國FDA、歐洲藥物管理局及多個國際組織推薦,在使用阿巴卡韋治療艾滋病時,應(yīng)進(jìn)行HLA-B*57∶01基因檢測,美國及我國臺灣地區(qū)要求,在使用卡馬西平前,亞裔及臺灣人群要進(jìn)行HLA-B*15∶02基因檢測[17]。對于國內(nèi)大部分人群,臨床醫(yī)師用藥前要細(xì)致詢問患者藥物過敏史,查看患者藥物過敏記錄卡,應(yīng)用青霉素、鏈霉素及血清制品時應(yīng)做皮試,避免濫用藥物,減少用藥品種,特別要關(guān)注復(fù)方制劑中含有的已知過敏藥物[5]。用藥期間一旦出現(xiàn)不明原因的瘙癢、紅斑、發(fā)熱等表現(xiàn),應(yīng)停用一切可疑藥物,在治療中盡量避免使用抗生素,以減少交叉過敏可能。要加強(qiáng)對腎臟內(nèi)科、神經(jīng)內(nèi)科及精神科醫(yī)師有關(guān)重癥藥疹知識的教育和培訓(xùn),對重癥藥疹要有預(yù)判和預(yù)警,必要時將患者轉(zhuǎn)診至皮膚科。
綜上,重癥藥疹可引起全身性多器官損傷,早期合理應(yīng)用糖皮質(zhì)激素,以及動態(tài)監(jiān)測肝腎功能、電解質(zhì)及Glu值關(guān)乎疾病的診斷和治療,開展臨床預(yù)防對疾病轉(zhuǎn)歸及降低病死率有積極意義。當(dāng)然,本研究的初步結(jié)果仍需要多中心大樣本的研究來進(jìn)一步證實(shí)。

