功能性外科手術治療下頜下腺良性腫瘤的療效
王子碩 李 矛 劉 瑜 胡 超 姚曉波 黃 擎
下頜下腺腫瘤良性比例為50%~57%,多形性腺瘤最常見[1]。傳統下頜下腺良性腫瘤手術包括腫瘤在內的整個下頜下腺完整摘除[2],患者術后可能會出現口干癥、猖獗性齲、咀嚼吞咽困難等并發癥[3]。功能性外科手術倡導完整切除腫瘤的前提下,盡可能保留正常組織和器官功能[4],受功能性外科手術治療腮腺良性腫瘤理念的啟發[5-6],本研究將功能性外科手術應用于下頜下腺良性腫瘤治療中,取得較好效果,現報道如下。
1 資料與方法
1.1 一般資料 選取安徽醫科大學附屬合肥醫院口腔頜面外科2017年1月至2019年12月收治的60例下頜下腺良性腫瘤患者作為研究對象。納入標準:①能耐受全身麻醉手術,無手術禁忌證者;②原發性下頜下腺良性腫瘤,通過MRI定位良性腫瘤位于下頜下腺下極或后下極(見圖1);③術前活檢或術中冰凍病理確認下頜下腺腫瘤為良性,未發現惡性腫瘤證據。排除惡性腫瘤征象的患者。最終納入下頜下腺良性腫瘤患者60例,其中男性34例,女性26例,年齡24~68歲,平均(42.60±12.22)歲。按就診順序依次預先給予編碼,并采用隨機數字表法分為功能保存組和對照組。功能保存組30例,接受腫瘤及瘤周腺體切除術;對照組30例,接受傳統的下頜下腺完整摘除術。兩組患者年齡、性別、腫瘤大小等一般資料進行比較,差異無統計學意義(P>0.05)。見表1。本研究獲得醫院倫理委員會審批,所有患者均簽署知情同意書。
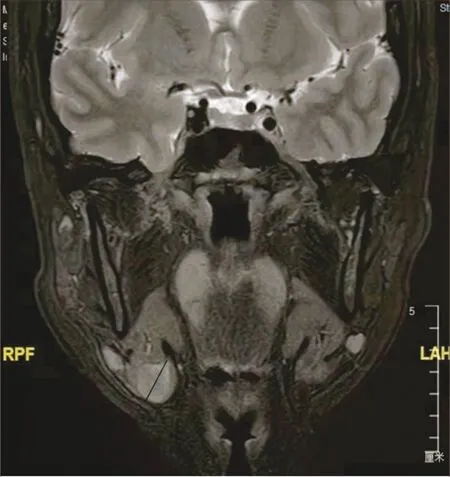
圖1 磁共振顯示右側頜下腺下極2 cm 大小腫瘤
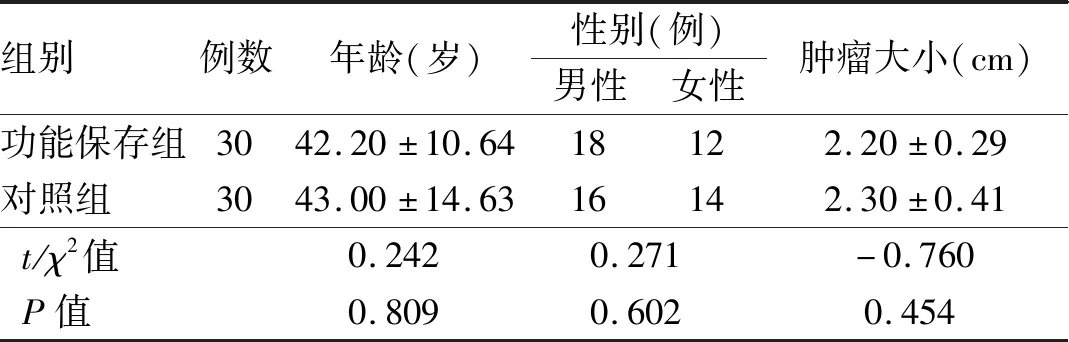
表1 兩組患者一般情況比較
1.2 手術方法 功能保存組:在下頜下腺良性腫瘤表面沿皮紋方向作一弧形切口,長度約3 cm(具體根據腫瘤大小調整)。逐層切開,顯露腫瘤及周圍腺體,以腫瘤周圍0.5 cm為邊界行“肺葉式”腫瘤切除術,見圖2。術中保護神經、血管及下頜下腺導管等重要組織結構,腺體斷面縫扎,防止涎瘺,充分止血,術區放置引流管,嚴密分層縫合。對照組手術方法為傳統下頜下腺摘除術。
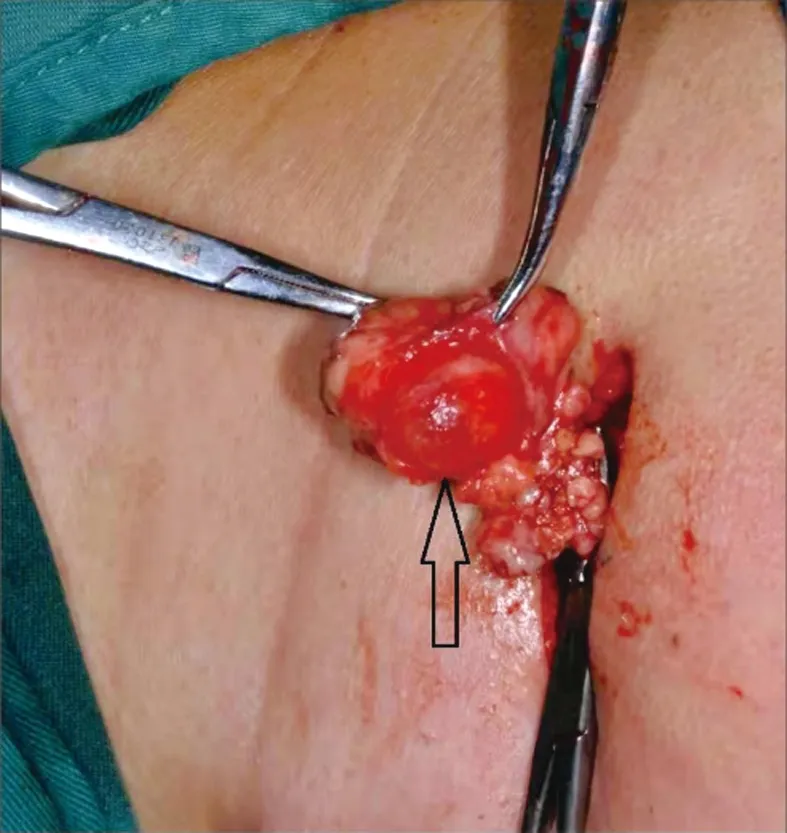
注:以腫瘤周圍0.5 cm 為邊界行“肺葉式”腫瘤切除術。
1.3 腺體唾液采集及唾液流率測定 術前及術后每3個月測定患者的靜(動)態唾液流率,在Ge等[7]的測定方法基礎上進行改良,在無干擾的診室中進行唾液采集,室溫20~24℃,濕度40%~70%,患者在采集前至少禁食、禁飲、禁煙60 min,并刷牙。采集前,患者溫水漱口后休息5 min行靜態唾液采集,頭部微微前傾,將干棉球放置于兩側腮腺導管口處,隔絕腮腺分泌影響試驗結果,稱重的干棉球置于雙側舌下肉阜處,兩側干棉球保持一定間距以阻斷兩側下頜下腺分泌干擾,5 min后取出棉球,健、患側棉球分別稱重記錄。休息5 min行動態唾液采集,流程同靜態唾液采集,每隔30 s用棉簽在舌部涂抹2.5%檸檬酸溶液1次,5 min后取出棉球,健側、患側棉球分別稱重記錄,測試結束。定義唾液比重為1 g/mL,唾液流率計算公式:下頜下腺靜(動)態唾液流率(mL/min)=靜(動)態唾液分泌量/時間。
1.4 生存質量評價 應用華盛頓大學生存質量評估問卷(第四版)評分(University of Washington-Quality of Life Questionnaire,UW-QOL)評估患者生存質量[8]。問卷內容包括12項(疼痛、外貌、活動、娛樂、吞咽、咀嚼、語言、肩膀、味覺、唾液、情緒、焦慮),每項3~6個選項,采用Likert法計分,每項0~100分,累計最高總分為1 200分,分值越高表示其生存質量越高。所有問卷均為術后1年后患者與臨床醫師共同完成填寫的有效問卷。
1.5 唾液腺核素動態顯像及術后隨訪 術后每3個月對患者進行唾液腺核素動態顯像;患者取仰臥位,頭略向后仰并固定,靜脈注射核素高锝酸鹽(99TcmO-4),370 MBg,立即進行唾液腺動態顯像,60秒/幀,連續采集30 min;在15 min時,囑患者舌下含服維生素C片300 mg刺激唾液腺分泌和排泄,患者保持體位,繼續進行圖像采集。顯像結束后,對下頜下腺進行勾畫感興趣區,獲得雙側下頜下腺時間-放射性曲線,并分析獲得的圖像及曲線。術后隨訪2~5年,通過頭頸部增強CT檢查評估下頜下腺有無復發。
2 結果
2.1 兩組患者手術相關數據比較 功能保存組手術時間較對照組縮短,功能保存組手術切口長度較對照組術后短,差異有統計學意義(P<0.05)。功能保存組并發癥發生率低于對照組,差異有統計學意義(P<0.05)。見表2。術后隨訪2~5年,兩組患者均未復發。
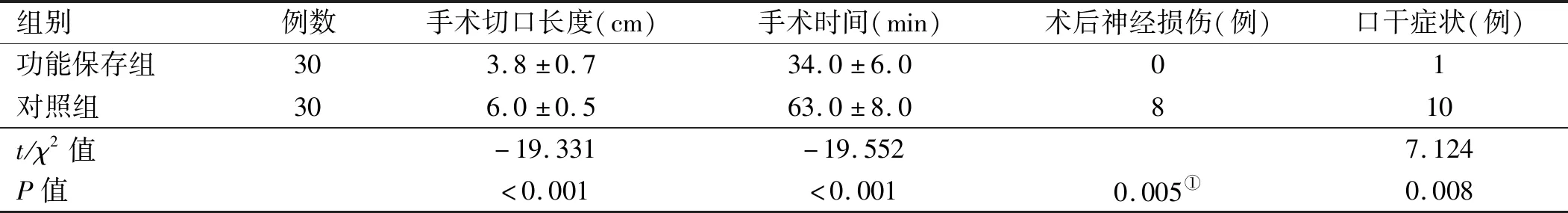
表2 兩組患者手術相關數據比較
2.2 兩組患者生存質量評分比較 UW-QOL涉及的12項評分中,功能保存組術后外貌、唾液和情緒3項的得分高于對照組,差異有統計學意義(P<0.05);本研究中,UW-QOL總的克朗巴赫系數為0.71,說明該量表具有較好的可信度。見表3。
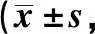
表3 兩組患者UW-QOL生存質量問卷調查表評分比較分)
2.3 兩組患者手術前后下頜下腺靜/動態唾液流率比較 功能保存組和對照組間靜態唾液流率手術前后組間差異有統計學意義(P<0.05),存在時間效應和交互效應(P<0.05),見表4。功能保存組和對照組間動態唾液流率手術前后組間差異無統計學意義(P>0.05),但存在時間效應和交互效應(P<0.05),見表5。經Mauchly球形檢驗,P均<0.001,故均采用Greenhouse-Geisser校正的結果。
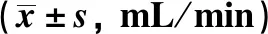
表4 兩組患者手術前后靜態唾液流率比較
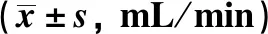
表5 兩組患者手術前后動態唾液流率
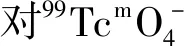
表6 功能保存組術前術后健、患側唾液腺核素動態顯像結果的比較放射性計數/秒)
3 討論
下頜下腺是人體三大唾液腺之一,對人體消化、咀嚼、預防齲病等多項生理功能起到重要作用。下頜下腺既是外分泌腺又是內分泌腺,作為外分泌腺,靜態唾液總分泌量的60%~65%是由下頜下腺產生,是所有唾液腺中分泌量最大的腺體[9];作為內分泌腺,下頜下腺是產生生物活性物質種類最多的器官之一[10]。因此,保留下頜下腺部分腺體,保存其內、外分泌腺功能,具有重要的臨床意義。
傳統手術摘除整個腺體將導致唾液分泌功能喪失,引起患者不同程度的口干。而且,術后切口瘢痕、神經損傷等潛在的并發癥均會不同程度影響患者的生活質量[11-12]。隨著功能性外科的發展,下頜下腺良性腫瘤切除的方式和方法逐漸發生改變[13]。在根治腫瘤的基礎上,盡可能的保存器官的形態和功能這一原則越來越引起足夠重視[14]。Roh等[13]于2008年首次報道了20例下頜下腺多形性腺瘤患者行局部腫瘤無瘤原則切除,術后證實無神經系統并發癥,術后受累腺體的功能與未受累腺體功能相同,所有患者面部輪廓對稱,無凹陷畸形,術后36個月隨訪均未發現腫瘤復發。Ge等[7]也證實了,通過腺體部分切除術的手術方式治療下頜下腺良性腫瘤的可行性,沿良性腫瘤邊界范圍外0.5 cm的正常腺體組織中行腫瘤擴大切除,結果顯示腺體部分切除術使受累下頜下腺的分泌功能得以保存,靜息狀態下唾液流速明顯高于常規下頜下腺切除組。Xu等[15]通過灌注甲基丙烯酸樹脂后發現,下頜下腺的血管及導管網呈小葉狀均勻分布于腺體中,切除下頜下腺部分腺體后,殘留的腺體組織仍保留完整的血管網和導管網,為下頜下腺功能性外科手術提供了堅實的解剖學基礎。
UW-QOL是臨床評價頭頸腫瘤患者生存質量最廣泛的量表,具有良好的可操作性、有效性和可靠性,在臨床被廣泛的使用[16]。通過UW-QOL,本研究發現傳統手術方式嚴重影響患者唾液、外貌和情緒的評分,進而導致患者生存質量不同程度的下降,進而凸顯了功能性外科手術治療下頜下腺良性腫瘤的優越性。唾液腺核素動態顯像分析是一種操作簡便、安全性高、無創的檢查方法,唾液腺核素動態顯像檢測唾液腺的靈敏度、特異性可高達80%左右[17]。本研究通過唾液腺核素動態顯像對下頜下腺唾液分泌進行定性和定量分析,準確地顯示下頜下腺分泌、排泄及酸性反應性,功能保存組患側下頜下腺攝取分泌功能術后1年基本恢復到術前水平, 通過定量分析的方式,更加準確的評價功能性外科手術在治療下頜下腺良性腫瘤中,對于下頜下腺腺體功能保存的優越性。
雖然上述多項研究表明,腺體保存功能性外科手術并沒有增加腫瘤的復發率。但是關于下頜下腺部分切除術的適應證和禁忌證,各方觀點尚未統一[7,18]。Yu等[4]認為,功能性手術不適用于腺體中心的良性腫瘤,而腫瘤的大小并非該手術方式的禁忌證。Hu等[18]則認為,當腫瘤位于下頜下腺深部且直徑≥4 cm時,不建議行部分切除術。本研究中功能保存組1例出現下頜下腺功能減退,導致術后口干癥狀,這可能與腺體腫瘤體積較大,累及過多腺體組織,而按照手術無瘤原則切除下頜下腺腺體正常邊界時繼發損傷下頜下腺血管網和導管網有直接關系。因此,筆者認為,功能性外科手術治療下頜下腺良性腫瘤的適應證應該嚴格掌握, 與腮腺部分切除術可以不受腮腺腫瘤位置限制不同,下頜下腺良性腫瘤應位于腺體下級或后下極,腫瘤切除的安全緣應遠離下頜下腺中心,從而避免手術損傷腺體血管網和導管網的完整性。
綜上所述,功能性外科手術治療下頜下腺良性腫瘤,是安全、有效、可行的,能夠在根治腫瘤的同時,減少手術相關并發癥,提高患者生活質量。由于本研究病例數相對較少,隨訪時間也較短,因此后續需要納入更多的臨床病例進行長時間隨訪,為功能性外科手術在下頜下腺良性腫瘤治療中的應用提供更可靠的數據支持。

