加巴噴丁治療帶狀皰疹后神經痛的治療效果分析
張偉東
(北大荒集團紅興隆醫院皮膚科,黑龍江 雙鴨山 155811)
0 引言
帶狀皰疹是醫院皮膚科的常見病癥,發病人群多為老年人,病程時間較長,主要由水痘帶狀皰疹病毒所致,水痘-帶狀皰疹病毒感染之后會伴隨著患者的神經快速移至其脊髓后根神經節當中,并在此潛伏,等待宿主細胞的免疫能力降低后,病毒便馬上激活,引發神經節炎或壞死,在病毒激活后會沿著周圍神經纖維,再一次移至患者的皮膚引起帶狀皰疹,并伴隨強烈的疼痛感,患者的年齡越大疼痛越強烈,對患者的日常工作造成極為不利的影響。一般情況下,該類患者會出現疼痛、觸覺超敏等狀況,無法根治。若帶狀皰疹患者未采取及時有效的治療措施,會造成病癥問題的迅速惡化,進而引起帶狀皰疹后神經痛的情況,令患者的生活質量顯著下降。臨床中常對該類患者采取緩解疼痛的措施,保證患者能夠正常生活。目前,選擇何種安全有效的疼痛緩解措施,已經成為了臨床重點研究的問題之一。本文詳細探討了加巴噴丁治療帶狀皰疹后神經痛的臨床療效,以此為增強該類患者的臨床治療水平提供信息參考,具體的研究內容如下。
1 資料與方法
1.1 一般資料
本次實驗的開始時間為2020 年1 月至2020年12 月,選取北大荒集團紅興隆醫院收治的帶狀皰疹后神經痛患者60 例,將所有患者平均分為兩組。在對照組30 例患者中,男性患者人數和女性患者人數分別為16 例和14 例。患者的最大年齡和最小年齡分別為71 歲和52 歲,平均(63.5±1.9)歲。患者的最長病程時間和最短病程時間分別為6 個月和1 個月,平均病程時間為(3.5±1.2)個月。在觀察組30 例患者中,男性患者人數和女性患者人數分別為17 例和13 例。患者的最大年齡和最小年齡分別為70 歲和53 歲,平均(63.6±1.5)歲。患者的最長病程時間和最短病程時間分別為5 個月和1 個月,平均病程時間為(3.1±1.1)個月。此研究由我院倫理會審核后開展,且兩組帶狀皰疹后神經痛患者的基線資料,差異無統計學意義(P>0.05),可以用于對比研究。納入標準:①患者經醫學診斷為帶狀皰疹后神經痛;②患者的各項臨床資料齊全完備;③患者及家屬已自愿簽署知情同意書;④生命體征平穩;⑤經血常規、肝腎功能等器官功能檢測無明顯異常者。排除標準:①患者經醫學診斷為非帶狀皰疹后神經痛;②患者的臨床資料存在缺失;③患者和家屬均未簽署知情同意書;④并發重度認知障礙、慢性疼痛病史、嚴重的精神疾病者;⑤入組前已經存在高血壓患者;⑥對此次研究涉及藥物過敏者;⑦有長期服用鎮痛藥物史者;⑧并發腎、心、肝等功能嚴重異常者;⑨并發惡性腫瘤者。
1.2 方法
對照組患者采用卡馬西平片予以治療,該種藥物的單次劑量和服用頻次分別為100mg 和3 次/d。觀察組患者采用加巴噴丁膠囊進行治療,首日的單次服用劑量為300mg,在睡前服用1 次即可。次日的單次服用劑量保持不變,但服用次數增加至2次。第三日的單次服用劑量仍為300mg,服用次數增加至3 次[1]。從第四日起,保持每日3 次的藥物服用頻次,并根據患者的疼痛緩解情況,適當增加或減少藥物劑量。兩組患者均接受為期4 周的藥物治療,在此期間嚴禁患者服用其他藥物,以此避免外界因素對治療效果產生干擾,確保各項數據信息的真實有效[2]。而醫護人員在兩組帶狀皰疹后神經痛患者的治療過程中,應密切觀察患者的體征變化,防止各類意外事件的發生。一旦發現患者出現嗜睡、眩暈、乏力和厭食等不良反應,應參考患者的具體情況,采取停止服藥或減少用藥量的措施,使患者的不良反應盡快緩解,保障帶狀皰疹后神經痛患者順利安全出院[3]。
1.3 觀察指標
對比兩組帶狀皰疹后神經痛患者的臨床治療效果,主要以治療有效率、不良反應發生率和視覺模擬評分法(VAS)評分作為指標進行評價。醫護人員在對帶狀皰疹后神經痛患者進行治療的過程中,應詳細記錄每組患者的不良反應發生人數及具體類型,其中,類型包括嗜睡、眩暈、乏力、厭食,準確計算出兩組患者的不良反應發生率[4]。并詳細統計每組患者在治療前、治療后7d、治療后14d、治療后21d 和治療后28d 的VAS 評分,同時根據患者治療后的癥狀改善情況,綜合評估每種方法對帶狀皰疹后神經痛患者的臨床療效。若患者接受治療后,各項臨床癥狀均已明顯改善,則劃分至顯效范圍內。若患者接受治療后,各項臨床癥狀均已出現好轉,則劃分至有效范圍內。若患者接受治療后,各項臨床癥狀無任何改變,或者出現惡化的情況,則劃分至無效范圍內。通過公式:(顯效+有效)÷例數×100%=有效率,可以分別計算出每組患者的治療有效率。VAS 評分總分分數范圍于0 分-10分,0 分即沒有出現疼痛,1 分-3 分為輕度疼痛,4分-7 分為中度疼痛,7 分以上為重度疼痛,10 分即出現最為劇烈的疼痛,分數愈高會出現愈加劇烈的疼痛。為兩組患者治療效果的對比研究,提供具有重要價值的信息參考[5]。
1.4 統計學處理
在本次實驗研究中,兩組帶狀皰疹后神經痛患者的各項數據,采用SPSS 20.0 軟件進行統計分析,計量資料用(±s)表示,比較采用t 檢驗;計數資料以率(%)表示,比較采用χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
從表1 可以發現,治療后,觀察組患者的治療有效率,明顯高于對照組患者的治療有效率,組間對比差異有統計學意義(P<0.05)。

表1 比較對照組患者和觀察組患者的治療有效率(n,%)
治療后,觀察組患者的不良反應發生率,與對照組患者的不良反應發生率,差異有統計學意義(P<0.05),如表2 所示。
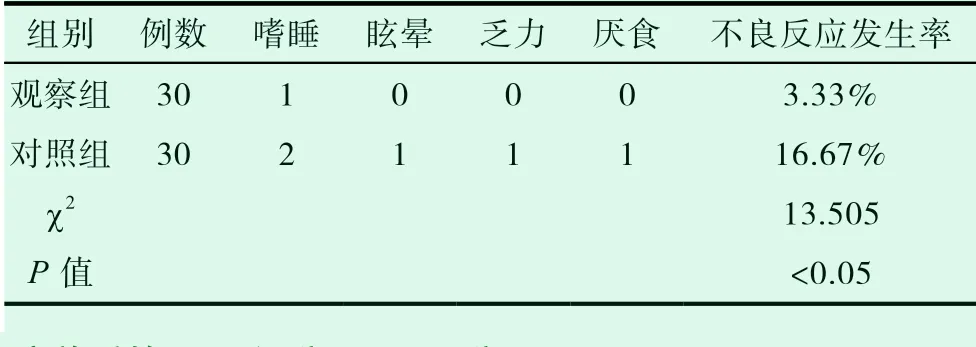
表2 比較對照組患者和觀察組患者的不良反應發生率(n,%)
從表3 可以發現,治療前,兩組患者的VAS 評分對比差異無統計學意義(P>0.05);兩組患者在治療后7d、治療后14d、治療后21d 和治療后28d 的VAS評分差異明顯,觀察組患者與對照組患者對比顯示明顯更低,組間對比存在統計學意義(P<0.05)。
表3 比較對照組患者和觀察組患者治療前后的VAS 評分(±s,分)
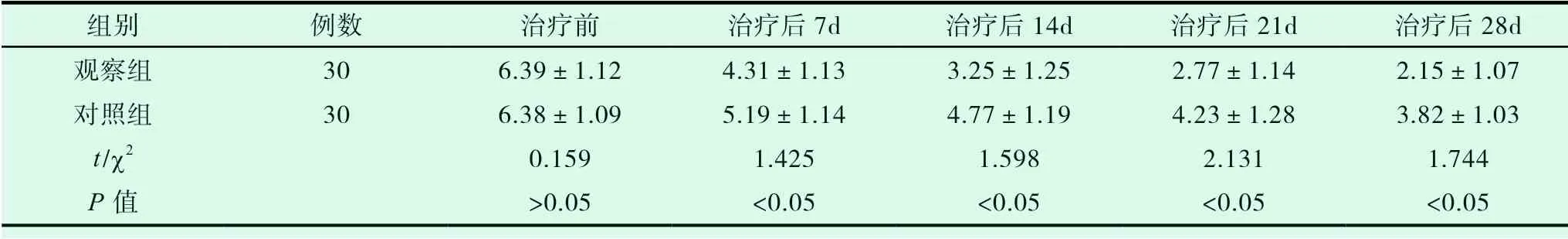
表3 比較對照組患者和觀察組患者治療前后的VAS 評分(±s,分)
組別 例數 治療前 治療后7d 治療后14d 治療后21d 治療后28d觀察組 30 6.39±1.12 4.31±1.13 3.25±1.25 2.77±1.14 2.15±1.07對照組 30 6.38±1.09 5.19±1.14 4.77±1.19 4.23±1.28 3.82±1.03 t/χ2 0.159 1.425 1.598 2.131 1.744 P 值 >0.05 <0.05 <0.05 <0.05 <0.05
3 討論
帶狀皰疹后神經痛在臨床中十分常見,由于該疾病不能被治愈,因此該類患者常常出現焦慮、抑郁等不良心理狀態。帶狀皰疹后神經痛是影響我國中老年人身體健康的重要問題,為患者感染帶狀皰疹后或皰疹皮損愈合后遺留的皮膚神經病理性疼痛,其發病率與年齡呈現正相關。該種疾病帶來的疼痛感具有持續性,疼痛類型以燒灼痛、針刺痛、刀割痛和鈍痛為主,并伴隨感覺異常的現象發生,若不能及時緩解患者的疼痛,將會對患者的日常生活和工作造成極為不利的影響[6]。帶狀皰疹后神經痛的臨床治療難度較大,是臨床公認的一種世界級疼痛疾病,相關數據顯示,帶狀皰疹發病后大約有20%-50%的患者會出現神經痛,而且患者的年齡越大,神經痛的發生率越高,發病后的疼痛也就越強烈。有學者認為,帶狀皰疹后神經痛的主要發病機制可能是因為患者的神經系統發生了病理性改變,進一步引發神經病理性疼痛,且痛覺會傳入患者的通路外周、中樞神經系統等多個區域,是一種比較復雜的疼痛類型,以往臨床中多以抗抑郁藥、鎮痛藥聯合治療該疾病,通過藥物改善患者的疼痛癥狀,消除患者的不良情緒,提高患者的睡眠質量,但是其臨床療效一直不甚理想。伴隨著近些年我國逐漸步入老齡化社會,使帶狀皰疹后神經痛的臨床治療工作,成為了各大醫院關注的焦點。
面對帶狀皰疹后神經痛患者,臨床醫師以往會指導患者通過口服卡馬西平片的方法進行治療,使患者的疼痛感得以緩解,讓患者的身體狀況逐漸改善,令其生活質量也隨之提高。雖然卡馬西平片能夠對帶狀皰疹后神經痛患者發揮出一定程度的治療效果,但長期服用該類藥物,極容易導致患者出現嗜睡、眩暈、乏力和厭食等不良反應,對患者的治療體驗產生了極為不利的影響[7]。而加巴噴丁作為治療帶狀皰疹后神經痛患者的新型藥物,具有耐受性好和效果顯著的優勢,能夠在緩解該類患者疼痛感的同時,降低各類不良反應的發生概率,令患者擁有舒適的治療體驗,其臨床治療效果明顯優于卡馬西平片。
從本次實驗中可以發現,觀察組患者的治療有效率為(96.67%),不良反應發生率為(3.33%),治療后7d 的VAS 評分為(4.31±1.13)分,治療后14d 的VAS 評分為(3.25±1.25)分,治療后21d 的VAS 評分為(2.77±1.14)分,治療后28d 的VAS 評分為(2.15±1.07)分。而對照組患者的治療有效率為(80.00%),不良反應發生率為(16.67%),治療后7d 的VAS 評 分 為(5.19±1.14) 分,治 療 后14d的VAS 評分為(4.77±1.19)分,治療后21d 的VAS評 分 為(4.23±1.28) 分,治 療 后28d 的VAS 評 分為(3.82±1.03)分。經對比可得,兩組數據之間,差異均有統計學意義(P<0.05)。
綜上所述,將加巴噴丁應用于帶狀皰疹后神經痛患者的臨床治療工作中,在提高治療質量、減輕疼痛程度和增強治療安全性方面效果顯著,使患者的病癥問題及早緩解,讓患者的身體狀況盡快好轉,令患者的生活質量明顯改善。為帶狀皰疹后神經痛患者的早日出院,起到了極為有利的促進作用,在今后的臨床治療工作中具有重要的推廣價值。

