帕博利珠單抗致相關(guān)性腸炎1例
關(guān)文卓,侯 昕,4,林 潔,陳 朔,農(nóng) 英*
( 1.中日友好醫(yī)院 呼吸與危重癥醫(yī)學(xué)科,北京 100029;2.病理科,北京 100029;3.消化科,北京 100029;4.北京大學(xué)醫(yī)學(xué)部,北京 100191)
患者男性,58 歲,咳嗽、咳痰5 個(gè)月。既往2 型糖尿病病史。2020年6月于我院查胸部CT 提示右肺下葉不規(guī)則團(tuán)塊影,行CT 引導(dǎo)下肺穿刺活檢,病理提示腺癌,診斷為右肺腺癌(T4N0M0)IIIA 期,驅(qū)動(dòng)基因陰性。術(shù)前給予培美曲塞及卡鉑聯(lián)合帕博利珠單抗治療2 個(gè)療程;2020年8月行右肺中下葉切除,術(shù)后予上述方案繼續(xù)治療6 個(gè)療程,評(píng)估腫瘤穩(wěn)定;此后予以帕博利珠單抗200mg 每3~4周1 次維持治療,規(guī)律復(fù)查。2021年9月9日患者于我院行第18 次帕博利珠單抗200mg 免疫維持治療。9月20日患者出現(xiàn)水樣便,腹瀉近20次/d,次日出現(xiàn)膿血便,當(dāng)?shù)蒯t(yī)院考慮“缺血性腸病不除外”,予以止血藥物治療4d,患者癥狀有所好轉(zhuǎn),腹瀉及膿血便消失,但停藥后患者再次出現(xiàn)上述癥狀,為進(jìn)一步診治于2021年10月8日收住我科。入院后查血常規(guī)示血紅蛋白147g/L,血小板112×109/L;血生化示丙氨酸氨基轉(zhuǎn)移酶81IU/L,余未見(jiàn)異常;凝血常規(guī)未見(jiàn)異常;大便寄生蟲(chóng)、艱難梭菌檢測(cè)等均陰性。入院當(dāng)日夜間患者再次出現(xiàn)膿血便伴左下腹痛,查體:左下腹壓痛,無(wú)明顯反跳痛及肌緊張。腹部超聲、腸系膜上下動(dòng)脈CT 血管造影(CTA)未見(jiàn)異常;急診行乙狀腸鏡示:全結(jié)直腸腸腔內(nèi)見(jiàn)散在新鮮血跡、黏膜水腫及糜爛;以橫結(jié)腸近脾曲至肛緣20cm 乙狀結(jié)腸為重,病變嚴(yán)重處黏膜充血水腫明顯,呈紫紅色,表面黏膜糜爛及淺潰瘍形成(圖1、2,見(jiàn)封底);病理示(距肛門(mén)口40cm):黏膜急慢性炎,淺表糜爛,伴間質(zhì)水腫及出血,腺體數(shù)量輕度減少,可見(jiàn)隱窩炎(圖3、4,見(jiàn)封底)。該患者主要表現(xiàn)為腹痛、腹瀉伴膿血便,無(wú)心律失常、腹部手術(shù)、動(dòng)脈粥樣硬化、血栓形成等導(dǎo)致缺血性腸病的高危因素,且相關(guān)檢驗(yàn)檢查未找到缺血性腸病、感染、腫瘤等致病依據(jù),故此次發(fā)病考慮與帕博利珠治療相關(guān),診斷為免疫檢查點(diǎn)抑制劑相關(guān)腸炎(廣泛結(jié)腸型,G3級(jí))。

圖1 腸鏡下降結(jié)腸近脾曲處病變:黏膜水腫、充血及糜爛。

圖2 腸鏡下乙狀結(jié)腸病變:黏膜水腫、充血。
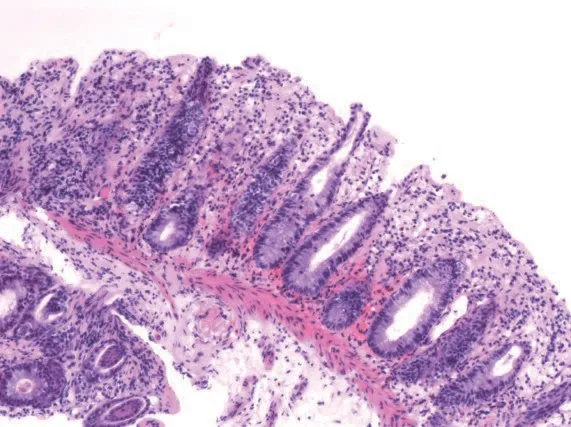
圖3 降結(jié)腸近脾曲處組織(HE×100):黏膜急慢性炎,淺表糜爛,腺體萎縮。
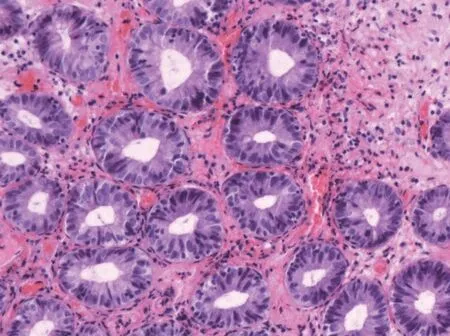
圖4 降結(jié)腸近脾曲處組織活檢(HE×200):可見(jiàn)隱窩炎,間質(zhì)內(nèi)見(jiàn)中性粒細(xì)胞、嗜酸性粒細(xì)胞、漿細(xì)胞及淋巴細(xì)胞浸潤(rùn),可見(jiàn)核碎。
治療:①暫停免疫檢查點(diǎn)抑制劑治療,關(guān)注患者血壓、心率及出血情況;②禁食水,予以腸外營(yíng)養(yǎng)支持直至患者血便停止;③監(jiān)測(cè)血常規(guī)、凝血常規(guī)、肝腎功等;④予甲強(qiáng)龍80mg Qd 靜點(diǎn)2d,60mg Qd 靜點(diǎn)2d,此后序貫強(qiáng)的松60mg Qd 口服,每4d 減量5mg;⑤同時(shí)予以?shī)W美拉唑40mg Bid 靜點(diǎn)抑酸治療。用藥3d 后患者腹痛、腹瀉明顯減輕,4d 后血便消失,排便次數(shù)1~2 次/d,2 周后復(fù)查便潛血陰性,病情平穩(wěn)出院,口服激素緩慢減量。
討論
惡性腫瘤是嚴(yán)重威脅人類(lèi)健康的疾病之一,最近十年間免疫檢查點(diǎn)抑制劑(immune checkpoint inhibitors,ICIs)的出現(xiàn),使腫瘤治療取得了里程碑式的進(jìn)展[1]。目前ICIs已廣泛應(yīng)用于黑色素瘤、非小細(xì)胞肺癌、腎細(xì)胞癌等腫瘤,主要包括作用于細(xì)胞毒性T 細(xì)胞相關(guān)抗原-4(cytotoxic T lymphocyte-associated antigen 4,CTLA-4)、程序性細(xì)胞死亡蛋白(programmed cell death protein-1,PD-1)及程序性細(xì)胞死亡蛋白配體(programmed cell death protein ligand-1,PD-L1)。帕博利珠單抗屬于PD-1 抑制劑,已被FDA 及NMPA 獲批用于驅(qū)動(dòng)基因陰性的轉(zhuǎn)移性非小細(xì)胞肺癌的一線治療[2]。盡管ICIs 為腫瘤治療帶來(lái)了巨大進(jìn)展,但也引發(fā)了全新的醫(yī)學(xué)難題,即免疫治療相關(guān)不良事件(immune-related adverse events,irAE)。irAE 可累及全身多個(gè)器官,如腸道、肝臟、肺、垂體、甲狀腺和皮膚等[3],中重度irAE 需停藥甚至永久停藥,嚴(yán)重的irAE 甚至危及生命。ICIs 相關(guān)性腸炎的發(fā)生率為0.3%~7%[4],國(guó)內(nèi)報(bào)道病例數(shù)相對(duì)較少,腹瀉是其最常見(jiàn)的表現(xiàn),中位發(fā)生時(shí)間在用藥后6 周,但也可以發(fā)生更晚,常為水樣便,可同時(shí)伴腹痛、消化道出血等,嚴(yán)重時(shí)可發(fā)生致死性的消化道穿孔[4]。ICIs 相關(guān)性腸炎的診斷需要除外感染、血管病變、腫瘤及其它用藥相關(guān)因素[5]。《CSCO 免疫檢查點(diǎn)抑制劑相關(guān)的毒性管理指南2021》建議對(duì)于G2 級(jí)及以上的腹瀉患者推薦彎曲乙狀結(jié)腸鏡或結(jié)腸鏡檢查和組織活檢[6],用以除外腫瘤消化道轉(zhuǎn)移、缺血性腸病等情況。此類(lèi)疾病結(jié)腸鏡下主要表現(xiàn)為黏膜的糜爛、潰瘍、水腫,急性期病理常表現(xiàn)為中性粒細(xì)胞或嗜酸性粒細(xì)胞浸潤(rùn),隱窩炎、隱窩膿腫及腺體萎縮或凋亡現(xiàn)象,可與傳統(tǒng)慢性炎癥性腸病進(jìn)行鑒別,但慢性病變有時(shí)較炎癥性腸病難以鑒別[6~8]。故當(dāng)病變特異性不明顯時(shí),仔細(xì)詢問(wèn)用藥史與腸道癥狀發(fā)生時(shí)間之間的關(guān)系,對(duì)明確診斷有重要意義。該患者PD-1 治療過(guò)程中出現(xiàn)相關(guān)癥狀,且無(wú)其它致病高危因素,腸系膜上下動(dòng)脈CTA 未見(jiàn)異常,腸鏡下見(jiàn)黏膜充血、糜爛、水腫,病理提示黏膜炎癥、隱窩炎,故考慮診斷為ICIs 相關(guān)性腸炎。按照《CSCO 免疫檢查點(diǎn)抑制劑相關(guān)的毒性管理指南2021》,該患者腹瀉頻率≥7次,分級(jí)為G3級(jí),主要的治療是糖皮質(zhì)激素,如激素效果不佳,可考慮加用英夫利西單抗治療[8]。該患者激素治療后病情得到迅速改善,驗(yàn)證了ICIs 相關(guān)性腸炎診斷,亦得益于臨床醫(yī)師對(duì)irAE的高度警惕性及疾病鑒別能力,果斷給予激素治療,迅速緩解病情,避免了危及生命的嚴(yán)重不良反應(yīng)的發(fā)生。本病例提示我們?cè)谑褂肐CIs治療的人群中,當(dāng)出現(xiàn)腹部癥狀時(shí),特別是表現(xiàn)為腹痛、腹瀉及膿血便時(shí),應(yīng)高度警惕ICIs 相關(guān)性腸炎的發(fā)生,提高對(duì)此類(lèi)疾病的早期診斷和治療對(duì)患者的預(yù)后有著極為重要的影響。
ICIs 相關(guān)性腸炎作為一類(lèi)全新疾病,目前在我國(guó)報(bào)道病例數(shù)少,缺乏大規(guī)模對(duì)照研究,僅有小規(guī)模病例研究及病案報(bào)道為臨床提供了一定診治經(jīng)驗(yàn),未來(lái)可通過(guò)開(kāi)展前瞻性隊(duì)列研究為此類(lèi)疾病的診療提供循證醫(yī)學(xué)依據(jù)。

