胎心監(jiān)護對胎盤早剝早期識別及預見性護理
蘇月英 吳婉芬 林秀云
528100 佛山市三水區(qū)人民醫(yī)院產(chǎn)科,廣東佛山
胎盤早剝是指孕婦妊娠20 周以后或分娩期,正常位置的胎盤于胎兒娩出前部分或全部從子宮壁剝離[1]。該病起病急,病情發(fā)展迅速,若處理不及時,可引發(fā)彌散性血管內(nèi)凝血、大出血與急性腎衰竭,危及孕婦和胎兒生命安全[2]。因此,臨床上須及早診斷胎盤早剝,采取預見性護理措施,降低并發(fā)癥發(fā)生率和胎兒死亡率。目前,國內(nèi)尚無統(tǒng)一的方法用于診斷胎盤早剝,故積極探索有效診斷胎盤早剝的方法,是臨床研究的熱點。本研究將我院收治的胎盤早剝病例中作為研究對象,對胎心監(jiān)護異常疑似為胎盤早剝患者采取持續(xù)胎心監(jiān)護并結合預見性護理,避免母嬰嚴重不良結局的發(fā)生,現(xiàn)報告如下。
資料與方法
選取佛山市三水區(qū)人民醫(yī)院產(chǎn)科2017年1月-2020年12月收治的胎盤早剝病例189例,剔除8例因陰道大量出血胎死宮內(nèi)緊急入院手術而無胎心監(jiān)護病例。其余18 例胎盤早剝且胎心監(jiān)護異常者根據(jù)是否臨產(chǎn)將其分為臨產(chǎn)組(53例)及未臨產(chǎn)組(128例)。臨產(chǎn)組年齡23~35 歲,平均(28.92±3.29)歲;平均孕次(1.89±0.37)次;產(chǎn)次1~3 次,平均(1.19±0.23)次;孕周35~40 周,平均(37.98±1.29)周;生產(chǎn)方式:順產(chǎn)14 例,剖宮產(chǎn)38 例,臀牽引1 例;胎盤剝離情況:Ⅰ度剝離50 例,Ⅱ度剝離3 例;文化水平:初中3例,高中及中專15例,大專18例,本科13例,研究生4 例。未臨產(chǎn)組年齡23~35 歲,平均(28.92±3.29)歲;平均孕次(1.89±0.37)次;產(chǎn)次1~3 次,平均(1.19±0.23)次;孕周35~40 周,平均(37.98±1.29)周;生產(chǎn)方式:順產(chǎn)38 例,剖宮產(chǎn)89 例,臀牽引1 例。胎盤剝離情況:Ⅰ度剝離122 例,Ⅱ度剝離6 例;文化水平:初中10 例,高中及中專37 例,大專43 例,本科30例,研究生8例。兩組臨床資料比較差異無統(tǒng)計學意義(P>0.05),具有可比性。
納入標準:①均為單胎;②臨床資料完整;③無其他妊娠期合并癥,如妊娠期特發(fā)性血小板減少紫癜、妊娠期甲亢、妊娠期糖尿病等;④精神正常,依從性較好者;⑤患者均簽署知情同意書。
排除標準:①存在血液系統(tǒng)疾病者;②具有器質性病變者;③不愿意參加本次研究者;④具有過敏性疾病者;⑤中途退出本次研究者。
方法:(1)入院評估:孕婦入院時詳細詢問病史及進行體格檢查,準確快速評估胎盤早剝的高危因素,及時配合醫(yī)生做出正確診斷[3]。對合并胎膜早破、高齡經(jīng)產(chǎn)婦、妊娠高血壓疾病、羊水過多等高危孕婦,應警惕胎盤早剝的發(fā)生[4]。(2)預見性護理措施:①出現(xiàn)胎心音持續(xù)過快或過慢(<110次或>170~180次/min)、宮縮波異常、早期減速及變異減速時,應采用B超檢查胎盤后有無液性暗區(qū)及胎盤增厚,采取左側臥位,中流量吸氧,靜脈輸液宮內(nèi)復蘇等措施,持續(xù)胎心監(jiān)護及關注孕婦主訴。②出現(xiàn)微小變異和無加速時應持續(xù)胎心監(jiān)護或2 次/d、3 次/d 胎心監(jiān)護,正確判讀監(jiān)護圖形,密切觀察病情進展。③胎膜早破患者出現(xiàn)血性羊水應高度懷疑胎盤早剝,有研究報告顯示血性羊水可以是臨產(chǎn)前不典型胎盤早剝唯一臨床表現(xiàn)[5]。立即檢查胎心音和宮口開大情況,如宮口開全,胎頭位于坐骨棘以下,以鉗產(chǎn)或負壓吸引產(chǎn)結束分娩,如短期內(nèi)不能陰道分娩,應迅速行剖宮產(chǎn)結束分娩。④Ⅱ度胎盤剝離常表現(xiàn)為頻發(fā)晚期減速和胎心音下降至<90次/min,并越來越慢、子宮張力過大、持續(xù)腰背部疼痛,腰背痛每次持續(xù)時間較長(≥1 min)、突發(fā)貧血和凝血功能異常,出現(xiàn)上述癥狀應迅速備皮、留置尿管及準備母嬰急救物品等各項術前準備,立即將患者護送至手術室行剖宮產(chǎn)術[6]。⑤觀察胎盤早剝需做到正確早期識別,應注意以下問題:當患者具備上述1個或者多個特征時,應警惕胎盤早剝的發(fā)生,動態(tài)觀察病情變化,注意意識、面色、生命體征及胎心音變化,如無改善或加重,應采取剖宮產(chǎn)結束分娩,避免母嬰嚴重不良結局的發(fā)生。
觀察指標:觀察兩組臨床癥狀、胎心監(jiān)護圖形,分析產(chǎn)婦及新生兒預后水平。①臨床癥狀包括產(chǎn)前出血、高血壓、胎兒窘迫與胎膜早破,胎膜早破分為明顯血性羊水、粉紅色羊水及無癥狀者。②胎心監(jiān)護圖形,包括微小變異、宮縮波異常、胎心過慢、胎心過快、變異減速、延長減速、無加速、早期減速及晚期減速。③產(chǎn)婦及新生兒預后水平,包括胎盤Ⅱ度剝離、胎盤Ⅰ度剝離、產(chǎn)后大出血、子宮胎盤卒中及新生兒中度窒息。
統(tǒng)計學方法:數(shù)據(jù)均用SPSS 21.0 統(tǒng)計學軟件予以處理。計數(shù)資料以[n(%)]表示,比較采用χ2檢驗。P<0.05為差異有統(tǒng)計學意義。
結 果
兩組臨床癥狀比較:未臨產(chǎn)組產(chǎn)前出血、高血壓、胎兒窘迫、明顯血性羊水、粉紅色羊水及無癥狀者指標均高于臨產(chǎn)組,差異無統(tǒng)計學意義(P>0.05)。見表1。
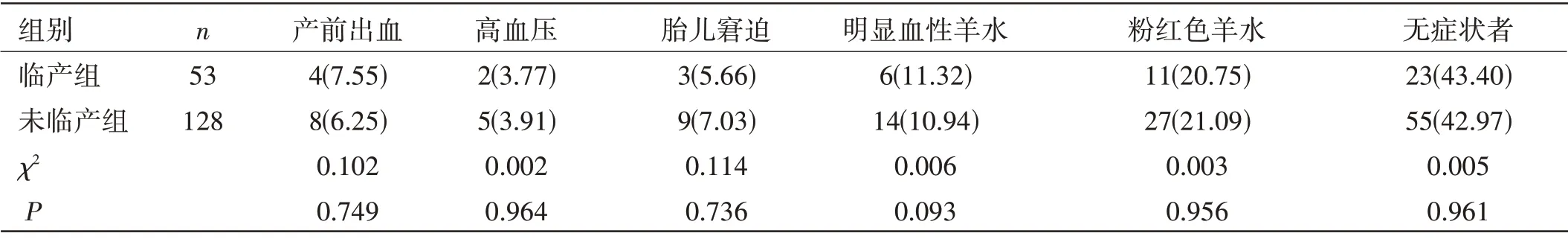
表1 兩組臨床癥狀比較[n(%)]
兩組胎心監(jiān)護圖形比較:兩組胎心過慢、胎心過快、延長減速、無加速、早期減速及晚期減速比較,差異無統(tǒng)計學意義(P>0.05);兩組微小變異、宮縮波異常及變異減速比較,差異具有統(tǒng)計學意義(P<0.05)。見表2。

表2 兩組胎心監(jiān)護圖形比較[n(%)]
兩組產(chǎn)婦及新生兒預后水平比較:未臨產(chǎn)組胎盤Ⅱ度剝離15 例(11.72%),Ⅰ度剝離113 例(88.28%);臨產(chǎn)組胎盤Ⅱ度剝離1 例(1.89%)、Ⅰ度剝離52 例(98.11%)。兩組胎盤Ⅱ度剝離、Ⅰ度剝離比較,差異具有統(tǒng)計學意義(χ2=4.496,P=0.034)。臨產(chǎn)組出現(xiàn)產(chǎn)后大出血4 例,子宮胎盤卒中5 例,新生兒中度窒息6例,輕度窒息5例。
討 論
不典型胎盤早剝的臨床診斷誤診率及漏診率較高[7]。部分胎盤早剝患者早期癥狀不明顯,但胎心監(jiān)護過程中可出現(xiàn)微小變異,是由于胎盤后血腫形成,導致胎兒氧氣供應減少,從而出現(xiàn)胎兒窘迫、新生兒窒息甚至死胎。如對監(jiān)護過程中出現(xiàn)的微小變異不及時處理,進而出現(xiàn)胎兒缺氧甚至胎死宮內(nèi),母體并發(fā)產(chǎn)后大出血、彌散性血管內(nèi)凝血等,不僅威脅產(chǎn)婦生命安全,而且會增加新生兒的不良結局。因此,采用何種方式改善胎盤早剝患者母嬰結局一直是臨床急需解決的難題。有研究指出,針對胎盤早剝患者給予科學合理的診斷,并聯(lián)合有效干預,可降低該類患者并發(fā)癥發(fā)生率,改善母嬰結局,對臨床具有重要意義[8]。
本研究結果提示,不同時期胎盤早剝患者臨床癥狀并不相同,其中未臨產(chǎn)胎盤早剝患者產(chǎn)前出血、高血壓、胎兒窘迫、明顯血性羊水、粉紅色羊水及無癥狀者等臨床癥狀更多。以往的研究也指出[9],胎盤早剝患者首發(fā)臨床癥狀并不典型,以產(chǎn)前出血、胎兒窘迫、高血壓等為主要臨床癥狀。其原因可能與患者胎盤附著部位及剝離程度密切相關。近年來,隨著圍產(chǎn)醫(yī)學的不斷進步,胎心監(jiān)護儀因具有簡單易行、無創(chuàng)等優(yōu)勢已得到臨床的廣泛關注,且已成為產(chǎn)科檢查的重要手段之一,胎兒供養(yǎng)供血的重要器官是胎盤,發(fā)生胎盤早剝會減少胎兒供氧供血,影響胎兒心率,因此采用胎心監(jiān)護能夠了解胎兒宮內(nèi)的情況。本研究結果提示,不同時期胎盤早剝患者胎心監(jiān)護圖形并不相同,未臨產(chǎn)胎盤早剝患者胎心監(jiān)護圖形中微小變異、宮縮波異常及變異減速更明顯。有研究提示,胎心監(jiān)護在胎盤早剝患者中具有重要的應用價值[10]。
目前,臨床針對胎盤早剝患者的治療主張盡早給予手術干預,同時需要結合針對性強、科學、有效的護理干預措施,以改善母嬰結局。預見性護理是根據(jù)患者在接受治療期間潛在的相關并發(fā)癥進行預測,給予針對性的干預措施,避免或降低相關并發(fā)癥發(fā)生,以緩解患者的臨床癥狀,減輕其痛苦,提高生活質量。本研究結果提示,在不同時期的胎盤早剝患者中給予預見性護理干預,可提高產(chǎn)婦及新生兒預后水平。預見性護理干預可改善胎盤早剝患者母嬰結局,提高其預后水平[11]。
綜上所述,胎盤早剝患者胎心監(jiān)護出現(xiàn)微小變異、無加速及早期減速等異常時,需嚴密觀察病情變化。采取預見性護理措施,如無改善,應采取剖宮產(chǎn)結束分娩,避免母嬰嚴重不良結局的發(fā)生。

