經陰道單孔腹腔鏡卵巢囊腫剔除術對良性卵巢腫瘤療效與雌激素水平的影響
張鑫,郭力銳,高楠楠,楊海嶸
齊齊哈爾市第一醫院婦一科,黑龍江齊齊哈爾 161000
卵巢腫瘤是婦科常見疾病,是育齡期女性常見內生殖器官腫瘤,大部分卵巢腫瘤的組織學分型為良性,良性卵巢腫瘤早期并沒有明顯表現,伴隨腫瘤體積的逐漸增加,臨床癥狀逐漸體現,如腹脹、腹痛等,部分病灶還存在惡變可能[1]。臨床對良性卵巢腫瘤的治療,主要以腹腔鏡微創術為主,腹腔鏡微創術具有創傷小、并發癥少的特征,且術后恢復快,患者接受度較高[2]。臨床常用腹腔鏡微創術為多孔腹腔鏡手術與單孔腹腔鏡手術,單孔腹腔鏡手術包括經陰道、經臍兩種單孔腹腔鏡切口方式[3-4]。目前國內外對于經陰道單孔腹腔鏡技術的研究較少,鑒于此,為深度研究經陰道單孔腹腔鏡剔除術對卵巢良性腫瘤的治療效果,本文將2020年1月—2021年9月期間在齊齊哈爾市第一醫院治療的102例良性卵巢腫瘤患者作為研究對象,分析經陰道單孔腹腔鏡卵巢囊腫剔除術的臨床應用價值,現報道如下。
1 資料與方法
1.1 一般資料
選取本院接收的102例良性卵巢腫瘤患者進行研究,通過隨機抽樣方式為患者劃分成常規組(51例)與研究組(51例)。常規組患者年齡22~46歲,平均(35.55±7.04)歲;病程1 d~6年,平均(2.66±0.77)年;體質指數17.69~27.06 kg/㎡,平均(22.71±2.22)kg/㎡;腫瘤直徑1.44~12.98 cm,平均(5.44±1.88)cm。研究組患者中年齡23~47歲,平均(35.88±7.17)歲;病程2 d~6年,平均病程(2.77±0.64)年;體質指數17.38~27.45 kg/㎡,平均(22.26±2.34)kg/㎡;腫瘤直徑1.22~12.76 cm,平均(5.52±1.46)cm。兩組研究對象的年齡、病程等資料對比,差異無統計學意義(P>0.05),具有可比性,本研究經醫學倫理委員會批準。
1.2 納入與排除標準
納入標準:①經臨床檢查與病理檢查,確診為良性卵巢腫瘤,符合《國際ERAS 協會婦科/婦科腫瘤圍手術期指南》[5]中的標準,且符合手術治療指征;②患者對本研究知情,并簽訂同意協議書。排除標準:①生殖道狹窄、畸形;②卵巢惡性腫瘤、卵巢功能減退、嚴重盆腔粘連者;③心肺肝腎等重要功能異常者;④妊娠期、哺乳期患者;⑤凝血功能異常,長期服用抗凝藥物者;⑥精神疾病者。
1.3 方法
常規組:為患者使用多孔腹腔鏡剔除術進行治療,麻醉方式為氣管插管下全麻,體位為膀胱截石位,在臍部做1 cm 縱向切口,放置腹腔鏡,于麥氏點、反麥氏點、左下腹位置,分別建立直徑0.5 cm、0.5 cm、1.0 cm 穿刺孔,接通氣腹管后建立氣腹,若囊腫直徑為4 cm 或以上,則進行卵合成形術。
研究組:為患者使用經陰道單孔腹腔鏡剔除術進行治療,為患者實施氣管插管下全身麻醉,采取膀胱截石位,在陰道前或后穹窿切開進入腹腔,置入單孔裝置連接氣腹管建立氣腹;攝像頭放在10 mm 通道探查盆腹腔,置入分離鉗于其他兩個5 mm 通道,沿卵巢門正常組織環形切開包膜,鈍性剔除囊腫,若囊腫直徑4 cm 或以上,進行常規縫合成形術。單孔一次性切口牽開固定器可縮短陰道長度3 cm 左右,巨大卵巢囊腫可由陰道吸出部分囊液,再將囊壁牽拉出陰道口,直視下進行卵巢囊腫的剝離操作,并縫合。切除組織由陰道切口取出,對創面進行沖洗,如有必要可進行電凝止血,若患者有生育需求,或患者正常卵巢組織殘留較少,可采取可吸收線縫合法,使用透明質酸鈉預防粘連,并止血。
1.4 觀察指標
對患者手術雌激素水平、卵巢功能、切口美觀度、疼痛程度進行觀察。雌激素水平包括血清雌二醇、促黃體生成素、促卵泡生成素3 項,于術前、術后4 周采集患者清晨空腹靜脈血4 mL 進行離心操作后,分離血清,使用電化學發光法進行檢測。卵巢功能通過超聲檢查進行測定,檢查項目包括竇卵泡數目、卵巢基質收縮期峰值流速、搏動指數、阻力指數4 項,當竇卵泡數目<3時,患者不易妊娠,卵巢基質收縮期峰值流速、搏動指數、阻力指數越高,表明卵巢排卵反應越好。切口美觀度使用身體意象問卷量表進行評定,包括身體意象(body image, BIS)、美容評分(beauty scores,CS)兩項,其中BIS 分值越高,表明切口對身體影響越嚴重,CS 分值越高,表明切口美觀滿意度越高[6]。疼痛程度通過視覺模擬評分(Visual Analogue Score, VAS)進行評定,分值越高表明疼痛感越強[7]。
1.5 統計方法
由SPSS 20.0 統計學軟件進行數據檢驗,計量數據(雌激素水平、切口美觀度、疼痛程度、卵巢功能)符合正態分布,以(±s)表示,組間差異比較采用t檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者雌激素水平比較
研究組雌激素水平方面對比優于常規組,差異有統計學意義(P<0.05),見表1。
表1 兩組患者雌激素水平對比(±s)Table 1 Comparison of the estrogen levels between two groups of patients (±s)

表1 兩組患者雌激素水平對比(±s)Table 1 Comparison of the estrogen levels between two groups of patients (±s)
?
2.2 兩組患者切口美觀度、疼痛程度比較
研究組切口美觀度、疼痛程度優于常規組,差異有統計學意義(P<0.05),見表2。
表2 兩組患者切口美觀度、疼痛程度對比[(±s),分]Table 2 Comparison of the incision aesthetics and pain degree between two groups of patients [(±s), points]
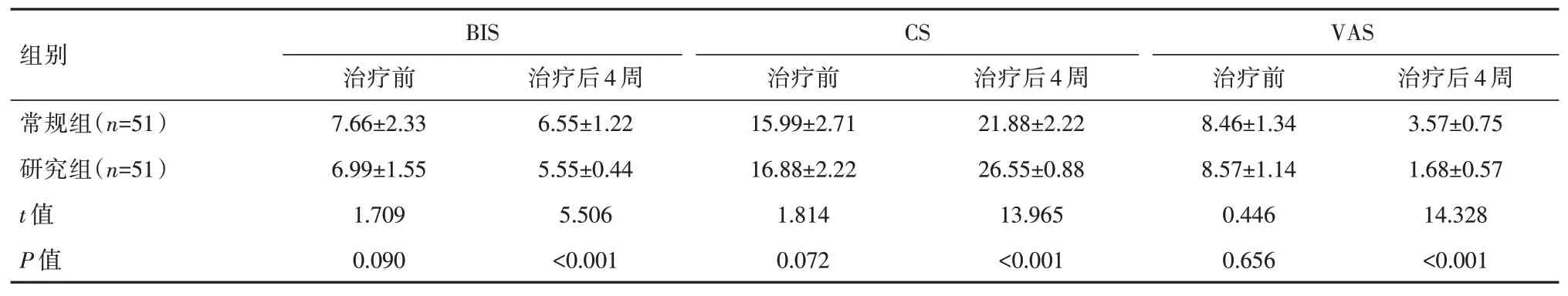
表2 兩組患者切口美觀度、疼痛程度對比[(±s),分]Table 2 Comparison of the incision aesthetics and pain degree between two groups of patients [(±s), points]
?
2.3 兩組患者卵巢功能比較
研究組卵巢功能優于常規組,差異有統計學意義(P<0.05),見表3。
表3 兩組患者卵巢功能對比(±s)Table 3 Comparison of the ovarian function between two groups of patients (±s)
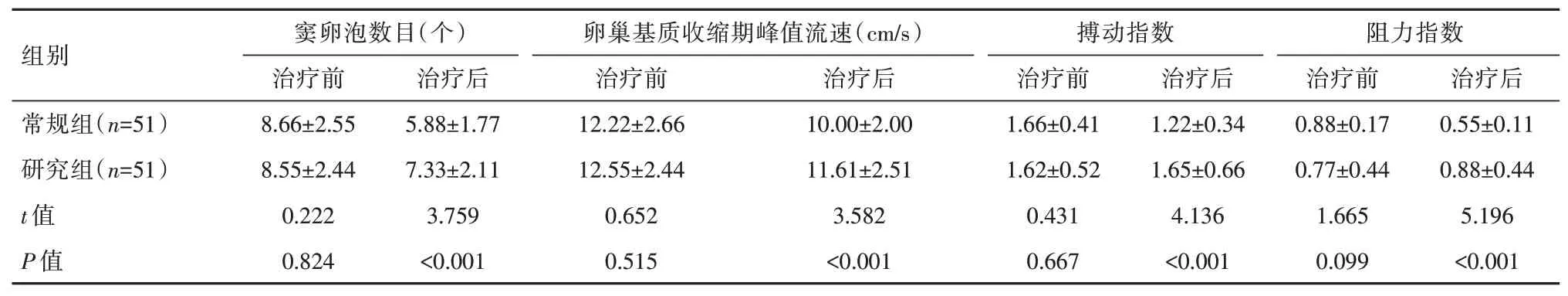
表3 兩組患者卵巢功能對比(±s)Table 3 Comparison of the ovarian function between two groups of patients (±s)
?
3 討論
女性卵巢中,卵巢腫瘤產生原因主要和身體、遺傳因素相關,臨床癥狀為發熱、下腹痛、腹部腫塊、腹水等,會給患者生活質量造成不良影響,若病情持續發展,則會產生癌變,威脅患者生命安全[8-9]。卵巢腫瘤的組織學類型比較復雜,大部分良性卵巢腫瘤可以進展為惡性腫瘤,不利于疾病預后,臨床治療卵巢腫瘤的首選方法為手術,腹腔鏡手術是治療良性卵巢腫瘤的常用辦法之一,具有諸多治療優勢[10]。婦科疾病常用腹腔鏡技術為單孔腹腔鏡技術,可最大程度保留卵巢結構和功能,術后沒有瘢痕,患者接受度較高[11]。
良性卵巢腫瘤的治療方式包括經臍單孔腹腔鏡手術、傳統三孔腹腔鏡手術,經陰道腹腔鏡手術等。傳統腹腔鏡手術會在患者腹部遺留瘢痕,具有感染風險,經臍單孔腹腔鏡手術在國內早有報道,并早已在婦科各類手術中所應用,隨著手術醫師經驗的逐漸積累,經陰道入路腹腔鏡手術在婦科微創領域中逐漸應用、發展,選用人體自然腔道作為手術路徑,進行盆腹腔手術操作[12-13]。經陰道單孔腹腔鏡手術是近年來的新興手術方式,該術式經陰道放置腹腔鏡器械進行腹盆腔手術,切口在陰道穹窿部,能夠避免體表遺留疤痕,提升手術美觀性[14-15]。相關研究證實,與多孔腹腔鏡相比,經陰道入路美容效果更好,究其原因可能為:陰道是內臟器官,神經分布以內臟神經為主,患者主觀創面的痛感較輕;經陰道入路,大部分操作均發生于盆腔內,對腸道的牽拉、激惹更少,利于術后腸道排氣功能恢復;經陰道入路患者創面疼痛較輕,利于術后下床活動,活動程度的加強,對于腸道蠕動、肛門排氣均非常有利[16-17]。
在李境等[18]的研究中,經陰道單孔腹腔鏡卵巢囊腫剔除術應用于良性卵巢腫瘤患者后,患者疼痛評分為(1.7±0.5)分,低于多孔腹腔鏡手術(P<0.05),本文研究中,研究組疼痛評分為(1.68±0.57)分,低于常規組(P<0.05),和李境等的研究結果一致,表明經陰道單孔腹腔鏡卵巢囊腫剔除術可以改善良性卵巢腫瘤患者疼痛程度。分析原因為:經陰道切口對于血管、神經的損傷少,且手術位置與陰道壁口較近,可在腹腔內低腹壓狀態下完成手術,術后氣腹所致痛感較輕。同時,在李境等的研究中,觀察組的BIS 評分為(5.6±0.5)分,低于對照組,CS 評分為(23.3±0.7)分,高于對照組(P<0.05);本文研究中,研究組BIS 評分為(5.55±0.44)分,CS 評分為(26.55±0.88)分,均優于常規組(P<0.05);該研究與和李境等研究在BIS 評分與CS 評分結果一致,表明經陰道單孔腹腔鏡卵巢囊腫剔除術可以改善良性卵巢腫瘤患者切口美觀度。分析原因為:經陰道單孔腹腔鏡卵巢囊腫剔除術的手術切口在陰道內,切口瘢痕具有美觀優勢。
綜上所述,為良性卵巢腫瘤患者實施經陰道單孔腹腔鏡卵巢囊腫剔除術進行治療,可以改善患者雌激素水平,緩解患者疼痛,能夠提升切口美觀度,值得臨床大力推廣。