分析宮腹腔鏡聯合手術治療不孕癥安全性的臨床治療價值
謝鳳霞
濟南市萊蕪人民醫院婦產科,山東濟南 271100
常態性生活下,未增加避孕措施,在一年內仍未妊娠,被稱為不孕癥,約有10%的發生率[1]。腹腔鏡有微創特點,在不孕癥治療中可減輕宮頸、腹部損傷,清楚地觀察到盆腔狀態,能加速宮頸恢復,改善妊娠情況[2]。然而腹腔鏡的單獨使用,很難徹底觀察到宮腔問題,存在宮頸病變遺漏的情況。為解決此類問題,臨床增加宮腔鏡的使用,向宮腔內置入,可在小創傷下全面觀察到宮腔病變,能明確不孕原因,在針對性治療后,改善妊娠情況。聯合使用后能掌握不孕原因,可提高治療精準度,迅速恢復妊娠能力,以便提高妊娠率,減少不孕癥對生活產生的影響[3-4]。對此,選擇2020年8月—2021年8月萊蕪人民醫院收治的不孕癥患者92例為研究對象,分析宮腹腔鏡聯合手術的效果。現報道如下。
1 資料與方法
1.1 一般資料
選擇本院收治的不孕癥患者92例為研究對象,入院時進行抽簽,分為常態組和聯合組,各46例。常態組:病程1~8年,平均(4.92±1.33)年;體質量45~76 kg,平均(65.89±2.20)kg;年齡26~46歲,平均(36.28±1.80)歲。聯合組:病程1~9年,平均(5.01±1.63)年;體質量46~77 kg,平 均(66.21±2.64)kg;年 齡27~46歲,平 均(36.71±1.51)歲。兩組一般資料對比,差異無統計學意義(P>0.05),具有可比性。所選病例經過倫理委員會批準,患者或家屬知情同意研究。
1.2 方法
常態組:腹腔鏡手術,為不孕癥患者行各項檢查,符合手術要求后行全麻處理,在肚臍下方做標記,建立氣腹,此時壓力需控制在10 mmHg,在該位置精準放置腹腔鏡,經其控制觀察輸卵管、腹腔等位置的病變情況,后標記穿刺位置,做穿刺孔,分離粘連的盆腔組織,暴露各患者的輸卵管及其他病變組織,在此位置行疏通處理,若有傘端閉鎖等情況,增加造口處理即可。
聯合組:宮腹腔鏡聯合手術,為不孕癥患者行各項檢查,符合手術要求后行全麻處理,在肚臍下方做標記,建立氣腹,保持和常態組相同的氣腹壓力,完成粘連分離治療。同時準備宮腔鏡,向宮腔位置置入該器械,可旋轉宮腔鏡,全方位掌握宮腔病變情況,在其輔助下,準備亞甲藍注射液,將此藥物注射至輸卵管,可達到疏通效果,若仍存在堵塞情況,可經過導絲輔助,完成疏通治療,保持輸卵管的通暢度,后吸除該位置的液體。準備幾丁糖溶液,將其涂抹在各患者的粘連位置,以預防粘連事件。
1.3 觀察指標
輸卵管疏通情況的觀察,需通過亞甲藍注射液進行相關試驗評估:亞甲藍注射期間未感覺到阻力,不存在注射液反流問題,為通暢;亞甲藍注射期間可感覺到輕微阻力,存在輕微的注射液反流問題,為不完全通暢;亞甲藍注射期間可感覺到強烈阻力,存在嚴重的注射液反流問題,為阻塞。疏通率=(通暢例數+不完全通暢例數)/46×100.00%。
臨床指標的評估,主要有手術出血、手術用時、妊娠成功率等,同時要記錄不孕癥患者住院時間。
并發癥主要包括盆腔粘連、穿孔及輸卵管粘連,還有患者存在輸卵管粘連等問題。
1.4 統計方法
采用SPSS 24.0 統計學軟件處理數據,計量資料符合正態分布,以(±s)表示,組間差異比較采用t檢驗;計數資料以頻數和百分率(%)表示,組間差異比較采用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組輸卵管疏通情況比較
聯合組輸卵管疏通率(97.83%)比常態組(82.61%)高,差異有統計學意義(P<0.05)。見表1。
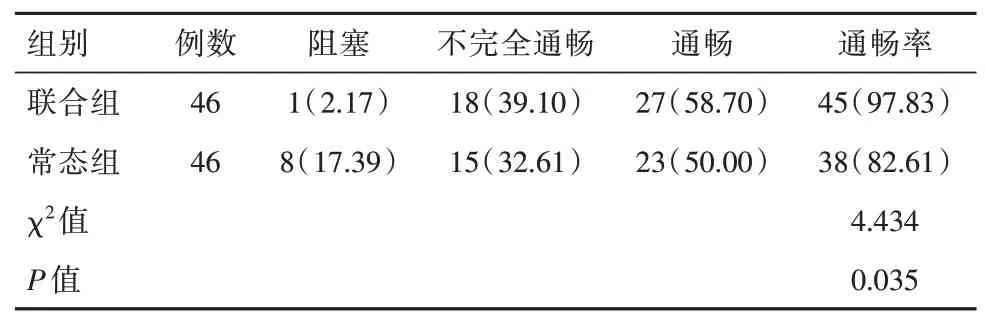
表1 兩組患者輸卵管疏通情況比較[n(%)]Table 1 Comparison of fallopian tube dredging between the two groups of patients [n(%)]
2.2 兩組臨床指標比較
聯合組、常態組手術出血、手術用時及住院時間差異無統計學意義(P>0.05);見表2。聯合組妊娠成功率(82.61%)比常態組(63.04%)高,差異有統計學意義(χ2=4.449,P<0.05)。
表2 兩組患者臨床指標比較(±s)Table 2 Comparison of clinical indexes between the two groups of patients(±s)

表2 兩組患者臨床指標比較(±s)Table 2 Comparison of clinical indexes between the two groups of patients(±s)
?
2.3 兩組并發癥發生率比較
聯合組并發癥發生率(2.17%)均比常態組(17.39%)低,差異有統計學意義(P<0.05)。見表3。

表3 兩組患者并發癥發生率比較[n(%)]Table 3 Comparison of incidence of complications between the two groups of patients [n(%)]
3 討論
近年不孕癥發生率高,病因常見輸卵管病變、子宮內膜病變等,在腔鏡輔助下,觀察具體病變情況,并行對癥手術治療,解決輸卵管、子宮內膜等問題,可恢復各患者的妊娠功能,能提高妊娠成功率[5-7]。現階段腹腔鏡使用頻繁,該儀器通過建立氣腹,能觀察到各盆腔病變情況,準確掌握輸卵管、盆腔等病變情況,提高手術精準度,切除病灶組織,分離粘連組織,減少盆腔病變造成的不孕事件。宮腔鏡置入宮腔后,能提高宮頸病變檢查清晰度,通過分離粘連等措施,改善宮腔病變情況,且通過局部清潔,可維持良好的排卵效果,提高妊娠成功率[8-10]。
本研究中,聯合組輸卵管疏通率(97.83%)比常態組(82.61%)高(P<0.05)。聯合組妊娠成功率(82.61%)比常態組(63.04%)高(P<0.05)。崇春秀[11]的研究中,2組輸卵管疏通率、妊娠成功率(90.9%、60%)比1 組(70.9%、36.4%)高(P<0.05)。提示宮腹腔鏡聯合手術可獲得較好的臨床效果,能改善輸卵管病變情況,保持其疏通狀態,且能維持較高的妊娠成功率,可減少不孕癥對生活的影響。分析發現,單純腹腔鏡檢查的范圍有限,很難觀察到宮腔的病變情況,單一的腔鏡清晰度欠佳,可能會造成病變檢出不徹底的情況,無法徹底改善不孕癥,仍會降低妊娠成功率[12-14]。經過宮腔鏡、腹腔鏡的使用,能進一步擴大宮腹腔檢查范圍,可提高視野清晰度,除觀察腹腔病變組織,也可以觀察到宮腔病變情況,在精準操作下,能徹底改善病變情況,恢復輸卵管通暢度[15]。
本研究結果顯示,聯合組并發癥發生率(2.17%)均比常態組(13.04%)低(P<0.05)。田文秀等[16]學者的研究中,宮腹腔鏡組并發癥發生率(3.5%)比腹腔鏡組(15.7%)低(P<0.05)。提示宮腹腔鏡手術可獲得更高的安全性。分析發現,宮腹腔鏡聯合手術近年得到推廣,在腹腔鏡輔助下,為各患者增加宮腔鏡治療,能提高病灶清晰度,經過腔鏡旋轉操作,可徹底檢出宮腔及腹腔的病變,提高病變治療效果,可防止輸卵管、盆腔等再次粘連,有利于提升安全性,改善不孕癥患者生活[17-18]。
綜上所述,宮腹腔鏡聯合手術可推廣,能加速不孕癥的恢復,提高妊娠率,且并發癥少,可改善不孕癥患者的生活。