Helsinki CT評分與創傷性顱腦損傷患者術后顱內壓相關性分析
曾慶昌 羅志軍 左劍鋒
江西省豐城市中醫院CT 室,江西豐城 331100
創傷性顱腦損傷(traumatic brain injury,TBI)是臨床常見危急重癥之一,由于顱腦結構復雜,TBI 患者手術治療效果受到多方面因素影響,部分TBI 患者術后繼發顱內壓(intracranial pressure,ICP)增高,是導致患者死亡、殘疾的主要原因之一。ICP 監測可動態檢測TBI 患者病情變化情況,客觀反映患者實時顱腦內壓力水平,但由于TBI 患者病情復雜,ICP水平也受到多方面因素影響,因此需結合臨床影像學檢查綜合考慮患者病情。CT 影像學檢查是臨床常用于觀察TBI 患者顱腦內情況的檢查方式,Helsinki CT 評分為新型評分方式,包含CT 影像學特征中硬膜外、硬膜下、顱內挫傷血腫和腦室出血情況、腦挫傷體積、和鞍上池受壓情況,全面評估患者顱內損傷存在和類型情況。為研究更簡便、快捷的TBI患者病情評估方法,本研究探討Helsinki CT 評分和ICP 的相關性。
1 資料與方法
1.1 一般資料
選取2020年8月至2021年8月豐城市中醫院收治的88 例TBI 患者進行回顧性分析。以術后24 h內患者ICP 值將其分為正常組(n=10,ICP<2.0 kPa)、輕度組(n=25,ICP 為2.0~<2.8 kPa)、中度組(n=31,ICP 為2.8~5.3 kPa)、重度組(n=22,ICP>5.3 kPa)。正常組中,男6 例,女4 例;年齡15~31 歲,平均(23.42±3.99)歲;創傷原因:交通事故4 例,墜落4 例,打擊2例。輕度組中,男13 例,女12 例;年齡21~49 歲,平均(35.28±6.52)歲;創傷原因:交通事故10 例,墜落9例,打擊6 例。中度組中,男16 例,女15 例;年齡35~61 歲,平均(49.02±6.93)歲;創傷原因:交通事故15 例,墜落10 例,打擊6 例。重度組中,男12 例,女10 例;年齡29~75 歲,平均(51.43±9.25)歲;創傷原因:交通事故10 例,墜落7 例,打擊5 例。四組患者的性別(χ=0.064,P=0.996)、創 傷 原 因(χ=0.626,P=0.996)比較,差異無統計學意義(P>0.05),具有可比性;四組患者的年齡比較,差異有統計學意義 (F=50.94,P<0.001),但不影響相關性研究。本研究符合《赫爾基辛宣言原則》,經豐城市中醫院醫學倫理委員會審核批準(批號:20220316001)。納入標準:①年齡15~75歲;②確診為TBI;③發病后6 h 內進行開顱手術+硬膜下顱內壓探頭置入;④創傷后24 h 內實施頭顱CT 檢查。排除標準:①實施開顱手術且未放置硬膜下顱內壓監測探頭;②合并酒精中毒;③入院手術時無自主呼吸;④血壓水平波動較大;⑤合并其他損傷;⑥有嚴重心、肺等重要器官病變;⑦有惡性腫瘤病史、心腦血管疾病后遺癥、神經系統疾病、血液系統疾病。
1.2 方法
所有患者入院6 h 內實施手術治療,入院時實施CT 檢查,手術后進行ICP 檢測。
ICP 檢測:在患者額角穿刺點鉆孔,將參數設置為0 的微傳感器探頭潛行經皮下放置于患者腦實質內,深度2 cm 左右,每間隔1 h 記錄一次ICP 數值,持續記錄7 d 左右或至患者病情穩定。
CT 檢查:使用螺旋CT 儀器,掃描層與患者眥耳線品行,幕下每層3 mm,幕上每層10 mm,根據掃描特征評估患者硬膜外、硬膜下、腦內、腦室內出血情況和鞍上池受壓情況。
1.3 觀察指標及評價標準
比較不同程度ICP 值患者的Helsinki CT 評分,并使用Spearman 等級相關分析模型分析Helsinki CT評分與ICP 值的相關性。Helsinki CT 評分:損傷類型:硬膜下血腫計2 分,腦內血腫計2 分,硬膜外血腫計-3 分;挫傷體積:>25 cm計2 分;存在腦室內出血計3 分;鞍上池情況:正常計0 分,受壓計1 分,消失計5 分,Helsinki CT 評分分數范圍-3~14 分。ICP 值:以患者手術后24 h 內ICP 平均值作為觀察指標。
1.4 統計學方法
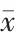
2 結果
2.1 不同程度ICP 值患者Helsinki CT 評分的比較
正常組患者的ICP 低于輕度組、中度組、重度組,差異有統計學意義(P<0.05);輕度組患者的ICP 低于中度組、重度組,差異有統計學意義(P<0.05);中度組患者的ICP 低于重度組,差異有統計學意義(P<0.05)(表1)。
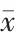
表1 不同程度ICP 值患者Helsinki CT 評分的比較(分,±s)
2.2 ICP 值與Helsinki CT 評分的相關性
Spearman 等級相關結果顯示,Helsinki CT 評分與ICP 值呈正相關(r=0.435,P=0.001)。
3 討論
TBI 是神經外科中致死、致殘率最高的病因之一,隨著醫療技術發展,各項治療和檢測技術使TBI患者病死率逐漸下降,但其致殘率仍較高。且TBI 患者經手術治療后,由于其病情發展迅速、影響因素復雜,TBI 患者術后監測其腦損傷情況對于臨床治療至關重要,因此需研究準確、快速病情診斷方式輔助治療。
臨床通常以格拉斯哥昏迷指數(Glasgow coma scale,GCS)評分評估患者預后,但由于GCS 評分只能評估患者癥狀表現,無法評估其病理生理情況,且受到麻醉、氣管插管通氣以及評分者主觀因素等元素影響,導致GCS 評分可能難以準確評估TBI 患者術后病情真實情況。TBI 患者術后出現ICP 升高為其常見并發癥之一,是造成患者預后不良或死亡的主要因素之一。ICP 升高會引起TBI 患者腦血流量減少,腦灌注壓降低,引發腦組織缺血缺氧等并發癥,引起或加重TBI 患者腦組織功能損傷,嚴重甚至出現腦疝,威脅患者生命安全,因此術后檢測ICP 十分重要。ICP可作為反映TBI 患者術后病情的指標之一,但由于TBI 患者病情復雜性和變化速度快,TBI 受到多方面因素影響,且TBI 為有創檢查,增加患者感染風險,因此需使用無創、客觀的影像學診斷評估TBI 患者術后病情情況。臨床常用的CT 特征評分如Marshal CT評分、Stockholm CT 評分、Rotterda CT 評分均是在患者顱腦CT 影像學檢查結果上,對患者顱腦損傷情況進行評分,Helsinki CT 評分是在Marshal CT 評分和Rotterda CT 評分基礎上制定的新型評分方式,可較全面地觀察評估患者顱腦內部損傷情況,具有主觀、簡單、快速等優勢,研究表明可較準確預估TBI 患者預后。
有研究顯示,TBI 患者術后ICP 值與其顱腦CT檢查結果具有一定相關性。本研究結果顯示,正常組患者的ICP 低于輕度組、中度組、重度組,差異有統計學意義(P<0.05);輕度組患者的ICP 低于中度組、重度組,差異有統計學意義(P<0.05);中度組患者的ICP低于重度組,差異有統計學意義(P<0.05)。Spearman等級相關結果顯示,Helsinki CT 評分與ICP 值呈正相關(P<0.05),提示Helsinki CT 評分與TBI 患者術后ICP 值具有相關性,且術后Helsinki CT 評分越高患者ICP 值越高,使用Helsinki CT 評分可預估其ICP 值。原因在于TBI 患者術后發生硬膜外、硬膜下、腦室等組織出血時,經CT 檢查通常可發現,且當患者發生出血和血腫時,腦組織受到血腫壓迫,從而其ICP 值會升高,且Helsinki CT 評分是通過CT 影像學客觀征象進行評分,較準確觀察TBI 患者病情情況。但Helsinki CT 評分存在一定局限性,如鞍上池受壓和消失的規定范圍,挫傷體積直徑測定位置等,需進一步研究。
綜上所述,Helsinki CT 評分與TBI 患者術后ICP值呈正相關,可反映患者術后顱腦病情,具有較高的臨床使用價值。

