帕金森病內臟自主神經功能障礙臨床研究
何敏,劉志強,蔣玲霞,楊平,韓小建,屈新輝
(江西省人民醫院二部神經內科,南昌 330006)
帕金森病(Parkinson’s Disease,PD)作為常見的中樞神經系統、多因素退行性及運動障礙性疾病,其發病率隨年齡增長而遞增,60歲以上老年人1%罹患PD[1-3]。PD運動癥狀主要表現為震顫、強直,運動遲緩,姿勢平衡障礙[2,4]。而與PD運動癥狀同樣備受關注的是非運動癥狀,包括自主神經功能障礙,情感障礙,睡眠障礙,嗅覺減退,神經精神癥狀,認知功能障礙等[5]。PD非運動癥狀的發生常早于運動癥狀[6-8],因此非運動癥狀對早期預測PD的發生、早期診斷具有重要意義。PD的非運動癥狀以自主神經功能障礙最常見,占PD非運動癥狀的50~70%[9]。PD自主神經功能障礙常累及胃腸道、心血管系統、泌尿生殖系統、體溫調節系統等,而胃腸道、心血管自主神經功能障礙常被視為預測和診斷PD前驅自主神經功能障礙的標志[5]。心血管自主神經功能障礙對PD患者影響深遠,甚至危及生命。臨床常使用24小時動態血壓、動態心電圖評估PD患者24小時動態血壓節律、直立性低血壓(Orthostatic Hypotension,OH)發生率、心率變異性(Heart Rate Variability,HRV)等,客觀、量化地評價心血管自主神經功能。而對于胃腸道自主神經功能的評估,常使用肛門括約肌肌電圖進行評價,針對平均時限、平均波幅、多項波百分比等多個指標進行分析。根據運動癥狀的不同臨床表現,將PD分為震顫為主型,運動障礙為主型,混合型三種。本研究探討帕金森病各運動亞型以心血管、胃腸道為主的內臟自主神經功能障礙的特點及差異,旨在為早期診斷、干預PD提供科學依據。
1 資料與方法
1.1 一般資料 選取2019年1月至2021年10月我院神經內科門診、住院確診的PD患者共90例,所有患者均符合納入標準、排除標準,且依從性良好。嚴格按照分組標準將90例PD患者分震顫亞型組、運動障礙亞型組、混合型組,每組各納入30例患者,并評估每組改良Hoehn-Yahr(H-Y)分期,評價病情嚴重程度。其中震顫亞型組中男16例,女14例,年齡62~72歲,平均年齡(64.16±1.34)歲,改良Hoehn-Yahr(H-Y)分期(2.52±0.35);運動障礙亞型組中男15例,女15例,年齡61~73歲,平均年齡(63.89±2.02)歲,改良Hoehn-Yahr(H-Y)分期(2.47±0.42);混合型亞型組男17例,女13例,年齡63~74歲,平均年齡(65.68±2.46)歲,改良Hoehn-Yahr(H-Y)分期(2.39±1.97)。三組患者性別,年齡,改良H-Y分期等基礎資料相比較,差異無統計學意義(P>0.05),三組患者均衡可比。本研究經我院醫參加學倫理委員會批準,所有患者均自愿參與并簽署研究知情同意書。
1.2 納入標準及排除標準
1.2.1 納入標準 符合英國腦庫的PD診斷標準[10],經臨床診斷為原發性PD,且依從性良好患者。診斷標準:(1)運動減少:隨意運動在始動時緩慢,疾病進展后重復性動作的運動速度及幅度均降低;(2)至少符合下述一項:肌肉強直;靜止性震顫4~6 Hz;姿勢不穩(非原發性視覺,前庭功能,腦功能、本體感受功能障礙導致)。
1.2.2 排除標準 各種繼發性帕金森綜合征、帕金森疊加綜合征;運動亞型無法明確者;近6月曾口服影響心血管、胃腸道自主神經功能藥物者;嚴重精神癥狀無法配合者。
1.3 分組標準 所有納入研究的PD患者根據帕金森病綜合評分量表(UPDRS)評估運動功能,并參照Glennt等學者的分型方法[11]:震顫得分內容包括震顫、右/左上肢運動性震顫、右上肢/左上肢/右下肢/左下肢/下頜靜止性震顫、右/左上肢姿勢性震顫、靜止性震顫持續時間;而PIGD得分內容包括走路與平衡、凍結、步態、凍結步態、姿勢穩定性。用震顫得分的平均值除以PIGD得分的平均值,將PD患者分3組,如比值≥1.15為震顫為主型,比值≤0.9為運動障礙為主型,比值在兩者之間為混合型。
1.4 研究方法 所有納入研究的PD患者均完善24h動態血壓、動態心電圖、肛門括約肌肌電圖檢查,對3組患者24小時動態血壓節律、直立性低血壓(OH)發生率、心率變異性(HRV)、肛門括約肌肌電圖平均時限、平均波幅、多項波百分比等指標進行統計分析,進一步評估三組患者心血管及胃腸道自主神經功能障礙的差異。
1.4.1 動態血壓檢測方法及監測指標 采用無創攜帶式動態血壓檢測儀(TM-2431,日本),將血壓儀的袖帶縛于患者右上臂,于日間(6:00~22:00)袖帶每30分鐘充氣1次,夜間(22:01~5:59)袖帶每60分鐘充氣1次,且每位PD患者有效血壓監測需維持22小時以上。所有血壓記錄中排除血壓晨峰,記錄日間平均血壓、夜間平均血壓數據,并計算出夜間平均動脈血壓(Acerages of the Mean Arterial Blood Pressure,MABP)下降水平%,MABP(%)=[(日間平均血壓-夜間平均血壓)/日間平均血壓]×100。將MABP≥10%定義為勺型血壓,0%≤MABP≤10%為平型血壓,MABP<0%為反勺型血壓,統計后分析三組24小時動態血壓節律。
1.4.2 直立性低血壓發生率的監測 對所有納入研究的PD患者進行臥位、立位、坐位三位血壓監測,非同日血壓共監測14次,記錄各組直立性低血壓發生率。
1.4.3 動態心電圖檢測方法及監測指標 采用三通道動態心電(Holter)記錄儀(GE,美國)持續監測24小時,統計心率變異性的時域相關指標,包括竇性心搏NN間期標準差(SDNN)、NN間期平均值標準差(SDANN)、相鄰NN間期差值均方根(RMSSD)。
1.4.4 肛門括約肌肌電圖檢測方法及監測指標 采用Keypoint Viking儀及標準的同心圓針電極進行檢測。患者左側臥位,屈髖屈膝,雙臀分開,在肛門括約肌皮膚、粘膜交界處,垂直粘膜、平行于肛管,銳角進針,進針部位距肛門1 cm,深度2~5 mm,進入肛門括約肌最表淺層,不斷調整針電極位置,直至持續張力性電活動發放,確定針電極進入肛門外括約肌。觀察指標包括:平均時限、平均波幅、多相波百分比。異常肛門肌電圖判斷標準包括(1)平均時限超過10 ms;(2)MUP的波幅升高(>1000 uv);(3)多項波增多(>40%),伴有或不伴衛星電位;(4)自發電位(纖顫電位或正銳波)。
1.5 統計學方法 應用SPSS 24.0統計軟件進行統計學分析,計量資料用(±s)表示,兩組計量資料比較采用獨立樣本t檢驗;計數資料用[n(%)]表示,采用χ2檢驗進行組間比較,以P<0.05為差異有統計學意義。
2 結果
2.1 震顫亞型組、運動障礙亞型組、混合型亞型組24小時動態血壓節律的比較 根據MABP≥10%定義為勺型血壓,0%≤MABP≤10%為平型血壓,MABP<0%為反勺型血壓,統計出震顫亞型組30例患者中勺型血壓8例(26.7%),平型血壓19例(63.3%),反勺型血壓3例(10.0%);運動障礙組30例患者中勺型血壓7例(23.3%),平型血壓5例(16.7%),反勺型血壓18例(60.0%);混合亞型組30例患者中勺型血壓9例(30.0%),平型血壓10例(33.3%),反勺型血壓11例(36.7%)。三組勺型血壓兩兩比較,P>0.05;平型血壓、反勺型血壓兩兩比較,P均<0.05,說明三組出現勺型血壓節律并無差異,而震顫組以平型血壓節律為主,運動障礙組以反勺型血壓節律為主,見表1。
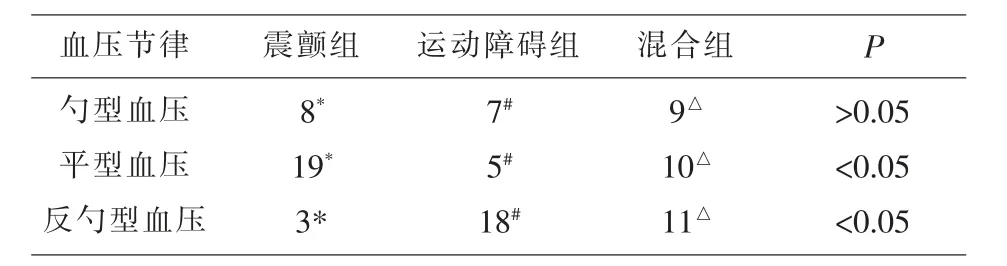
表1 三組24小時動態血壓節律的比較(n)
2.2 震顫亞型組、運動障礙亞型組、混合型亞型組OH發生率的比較 通過對三組患者立位、臥位、坐位三位血壓監測,統計每組患者直立性低血壓發生率。震顫組30例患者共5例(16.7%)發生OH,而運動障礙組30例患者共11例(36.7%)發生OH,混合組30例患者共6例(20.0%)發生OH,因此運動障礙組OH發生率最高,其次為混合組,而震顫組OH發生率最低,見表2。

表2 三組直立性低血壓發生率的比較[n(%)]
2.3 震顫亞型組、運動障礙亞型組、混合型亞型組HRV的比較 對三組患者行24小時動態心電圖監測,并對HRV的時域相關指標:SDNN、SDANN、RMSSD進行比較。通過對比發現三組SDANN、RMSSD比較差異無統計學意義(P>0.05),而運動障礙組SDNN最高,混合組SDNN居中,震顫組SDNN最低,三者兩兩比較差異具有統計學意義(P<0.05),說明運動障礙組、混合組24小時心率變異性高于震顫組,見表3。
表3 三組SDNN、SDANN、RMSSD比較(±s)
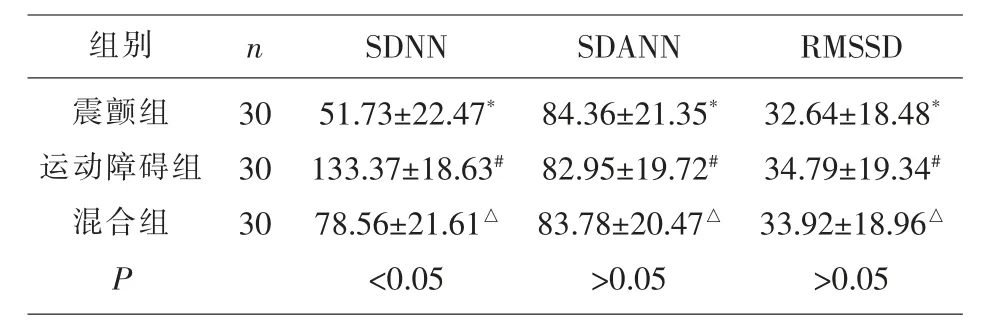
表3 三組SDNN、SDANN、RMSSD比較(±s)
注:P<0.05具有統計學意義。SDNN三組兩兩比較*#P、#△P、*△P<0.05;SDANN、RMSSD三組兩兩比較*#P、#△P、*△P>0.05。
組別 n SDNN SDANN RMSSD震顫組運動障礙組混合組P 32.64±18.48*34.79±19.34#33.92±18.96△>0.05 30 30 30 51.73±22.47*133.37±18.63#78.56±21.61△<0.05 84.36±21.35*82.95±19.72#83.78±20.47△>0.05
2.4 三組肛門括約肌肌電圖平均時限、平均波幅、多項波百分比的比較 三組患者均完善肛門括約肌肌電圖,并分別記錄各組肌電圖平均時限、平均波幅、多項波百分比。通過對比發現,肛門括約肌肌電圖平均時限、平均波幅三組兩兩比較差異并無統計學意義(P>0.05),而多項波百分比三組兩兩比較差異具有統計學意義(P<0.05),說明運動障礙組、混合組肛門括約肌肌電圖多項波百分比高于震顫組,見表4。
表4 三組肛門括約肌肌電圖平均時限、平均波幅、多項波百分比的比較(±s)
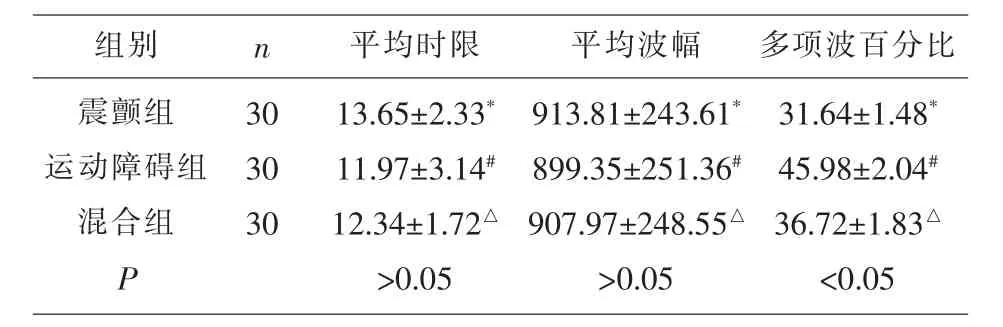
表4 三組肛門括約肌肌電圖平均時限、平均波幅、多項波百分比的比較(±s)
注:P<0.05具有統計學意義。*#P、#△P、*△P>0.05;多項波百分比三組兩兩比較*#P、#△P、*△P<0.05。
組別 n 平均時限 平均波幅 多項波百分比震顫組運動障礙組混合組P 31.64±1.48*45.98±2.04#36.72±1.83△<0.05 30 30 30 13.65±2.33*11.97±3.14#12.34±1.72△>0.05 913.81±243.61*899.35±251.36#907.97±248.55△>0.05
3 討論
隨著我國人口老齡化,PD的發病率逐年增高。PD作為最常見的神經系統退行性疾病之一,受遺傳、環境等多因素共同影響[2]。PD的主要神經病理學改變是含有α-突觸核蛋白的路易小體和黑質中多巴胺能神經元喪失,隨病情進展病理學改變擴散到新皮質和皮質區[2]。PD耳熟能詳的運動癥狀三主征包括震顫、強直,運動遲緩,姿勢平衡障礙。而PD的非運動癥狀更應給予高度關注及重視,因其常早于運動癥狀發生[6-8],非運動癥狀可協助臨床醫生更好地早期識別前驅期PD患者。臨床常見的非運動癥狀包括嗅覺減退,睡眠障礙,認知障礙,自主神經功能障礙,情感障礙,神經精神癥狀等,出現上述非運動癥狀常提示臨床醫生:此時正是進行PD修飾治療的絕佳時機[12],因此關注PD的非運動癥狀可明顯改善患者的生活質量及預后。在PD的非運動癥狀中以自主神經功能障礙尤為突出,且影響深遠。在本研究中我們聚焦PD各運動亞型的胃腸道、心血管自主神經功能障礙的特點及差異,以期為早期診斷及干預PD提供客觀依據。
Heimrich KG[13]等學者的最新研究表明,自主神經功能障礙在PD的發病機制中起重要作用,使用心率變異性分析,可以研究心臟活動的自主神經調節功能。Arnao V等學者[14]亦認為PD的心率變異性降低,被視為心血管自主神經功能障礙的標志物。而Mu F[15]等學者認為直立性低血壓是PD的常見非運動癥狀,OH與PD風險增加之間存在顯著關聯。PD患者OH的發生率為20~50%,OH是PD中易被忽視且導致PD患者殘疾的重要原因[16],因為OH可導致無法解釋的跌倒、暈厥、頭暈、認知障礙等[17]。本研究通過探討動態血壓節律、直立性低血壓發生率、心率變異性等指標評價PD心血管自主神經功能,通過肛門括約肌肌電圖平均時限、平均波幅、多項波百分比評價PD胃腸道自主神經功能。
我們通過研究24小時動態血壓節律,發現震顫組、運動障礙組、混合組三組患者勺型血壓節律差異無統計學意義(P>0.05),而平型血壓、反勺型血壓節律比較有統計學差異(P<0.05),震顫組以平型血壓節律為主,運動障礙組以反勺型血壓節律為主。通過研究三組OH的發生率,我們發現運動障礙組OH發生率(36.7%)最高,混合組(20.0%)居中,震顫組(16.7%)最低。通過研究三組HRV,發現三組SDANN、RMSSD比較無統計學差異(P>0.05),而SDNN比較差異具有統計學意義(P<0.05),運動障礙組SDNN最高,混合組SDNN居中,震顫組SDNN最低,說明運動障礙組心率變異性最大。通過研究三組肛門括約肌肌電圖,發現平均時限、平均波幅比較差異無統計學意義(P>0.05),而多項波百分比比較具有統計學差異(P<0.05),運動障礙組、混合組肛門括約肌肌電圖多項波百分比均高于震顫組。
綜上所述,通過對PD各運動亞型的胃腸道、心血管自主神經功能比較分析發現,震顫組以平型血壓節律為主,而運動障礙組以反勺型血壓節律為主,運動障礙組直立性低血壓發生率最高、心率變異性最大、肛門括約肌肌電圖多項波百分比最高。上述不同特點及差異能有效指導我們在臨床工作中早期評估、預判PD,盡早改善患者生活質量及預后。

