基于三階段SBM-Malmquist模型的中國醫療衛生資源配置效率分析
葉貽忠,陶群山
安徽中醫藥大學醫藥經濟管理學院,安徽 合肥 230012
黨的十九大報告指出,新時代中國社會主要矛盾已經轉化為人民日益增長的美好生活需要和不平衡不充分的發展之間的矛盾。對于醫療衛生領域而言,表現為人民群眾對優質醫療衛生資源的需求和醫療衛生資源配置不均衡及供給不足之間的矛盾。與此同時,新冠肺炎疫情傳播速度快、感染范圍廣、防控難度大,對全國人民的生命健康造成巨大威脅。北京清華長庚醫院董家鴻院士在參與疫情增援和調研后表示,“醫療衛生資源總量不是最大的問題,資源配置不當才是核心問題”[1]。隨著疫情常態化發展,感染人數此起彼伏,門診、住院人數日漸攀升,如何高效利用現有醫療衛生資源,最大限度提高資源利用效率,是擺在我們面前的一個重要問題。因此,研究我國衛生資源配置效率,對于引導衛生資源合理配置,構建優質高效醫療衛生服務體系,更好地應對今后可能發生的突發性公共衛生事件,確保人民生命健康具有重要的現實意義。
縱觀國內學者關于醫療衛生資源配置效率的相關研究,多聚焦于地區、省市及基層視角。如徐俐穎等[2]對長江經濟帶的衛生資源配置效率進行動態評價,發現各區經濟發展水平、衛生資源質量及人口等因素是造成長江經濟帶各省市衛生資源配置效率存在較大差異的主要原因。項盈如等[3]探討醫改前后我國省域衛生資源配置效率,發現醫改后,資源浪費和產出不足依舊困擾著某些地區,各地區效率的增長得益于技術進步,過多的公立醫院及人口老齡化進程的加速導致效率偏低。巴桑吉巴等[4]對2010—2018年西藏地區衛生資源配置效率進行分析,發現該地區衛生資源配置效率總體狀況良好,但投入過剩、技術水平低是造成非數據包絡分析(DEA)有效年份的主要原因。鄭存財等[5]對全國基層衛生資源配置效率進行分析,發現西部地區的基層衛生資源配置效率普遍不高,其他省份仍存在基層衛生資源未有效利用、投入規模過大等現象。
上述研究對于分析我國醫療衛生資源配置效率及其影響因素具有重要啟示,但仍存在一些不足。首先,各地衛生資源均等度失衡,醫療技術、管理水平參差不同,對單個地區的衛生資源配置效率研究不足以概括我國衛生資源配置整體效率。其次,對衛生資源配置效率的測算以傳統DEA 模型為主,該方法易受環境、隨機誤差等因素的影響,如若存在非零松弛(slack)的投入或產出,易高估決策單元的效率值。最后,運用三階段SBM 模型與Malmquist 指數法相結合的實證研究較少,且時段大多局限于某一年。基于此,本研究采用三階段SBMMalmquist 模型,分析2015—2020年我國31個省(自治區、直轄市,除港澳臺地區)衛生資源配置效率的靜態與動態變化趨勢。
一、資料和方法
(一)研究方法
1.三階段SBM模型
本文基于松弛變量分析、隨機誤差與環境因素影響的考慮,將SBM 模型與三階段DEA 模型相結合,構建三階段SBM模型進行效率評估[6-8]。第一階段,采用SBM 模型計算初始階段效率值及投入指標的松弛變量,模型結構公式如下:
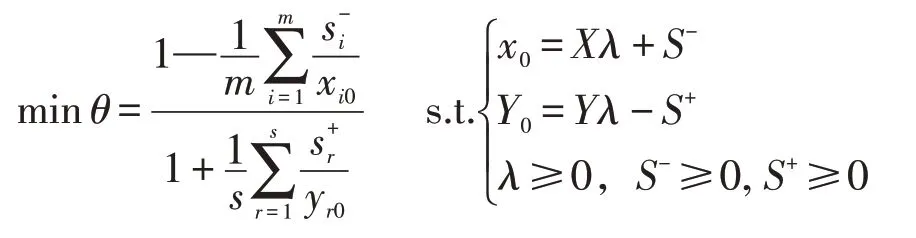
其中,θ為目標效率值,當θ=1 時,被評價的決策單元處于“有效”狀態;當θ<1 時,被評價的決策單元處于“無效”狀態。m、s代表投入、產出指標個數,S-、S+代表投入、產出的松弛變量。第二階段,通過SFA 回歸模型分析投入指標的松弛變量,剔除隨機誤差與環境因素的影響,重新測算調整后的投入變量值。第三階段,以調整后的投入變量值替代原始的投入變量值,再次運用SBM 模型測算最終效率狀況。
2.Malmquist指數
考慮到三階段SBM 模型局限于評估各決策單元的靜態效率,效率變化程度無法衡量。因此,本文添加Malmquist指數法,從時序上對我國衛生資源配置全要素生產率的動態變化進行分析。若Malmquist指數大于1,說明全要素生產率得到提升;小于1,說明全要素生產率相對降低;等于1,說明全要素生產率沒有變化。并進一步分解為技術變化(effch)、技術進步變化(techch)、純技術效率變化(pech)和規模效率變化(sech)。
(二)變量選取
在采用SBM 模型測算我國衛生資源配置效率時,選取適當的投入、產出指標,對于準確評價效率非常重要。
1.投入指標的選取
醫療衛生服務體系在提供衛生服務過程中,其投入主要由資本和勞動力構成[9]。資本投入變量選取醫療衛生機構數(X2)、床位數(X3),其反映醫療衛生資源投入狀況與醫療保障實力、醫療衛生機構建設規模與承載力;勞動力投入變量選取衛生技術人員數(X1),其反映醫療衛生機構的服務水平和能力。
2.產出指標的選取
從醫療衛生服務系統的產出來看,診療、住院服務是醫療衛生機構可提供的主要服務項目。診療服務產出變量選取診療人次數(Y1),其反映醫療衛生機構的工作量與工作效率;住院服務產出變量選取入院人數(Y2),在于強調醫療衛生機構的服務處理能力。
3.環境變量的選取
環境變量是影響效率值的外部變量,是無法在短時間內做出改變的因素。具體指影響衛生資源投入的環境因素,主要包括國家衛生政策、社會發展水平、宏觀經濟環境等。本研究選取各地區常住人口數(Z1)、城市化率(Z2)及各地區生產總值(Z3)作為環境變量[10-11]。
綜上,本文最終選取的評價指標見表1。
(三)資料來源
我國31 個省(自治區、直轄市,不含港澳臺地區)醫療資源投入及產出原始數據來源于2015—2020年《中國統計年鑒》《中國衛生和計劃生育統計年鑒》及《中國衛生健康統計年鑒》。
二、結 果
(一)第一階段基于原始數據的SBM模型分析
運用DEA-Solve 軟件,假設規模報酬可變,通過SBM 模型對2015—2020年我國31 個省(自治區、直轄市)衛生資源配置的綜合效率、純技術效率、規模效率進行測度。表2 顯示,我國衛生資源配置綜合效率、純技術效率和規模效率均值分別為0.712、0.819 和0.883。此外,有10 個省份呈現規模報酬遞增,13個呈現規模報酬遞減,僅有8個實現規模報酬不變,說明我國衛生資源配置效率仍存在很大改善空間。由于第一階段的效率值未排除環境因素、隨機誤差的影響,并不能反映各省份醫療衛生資源配置的真實效率,須進行第二階段調整。
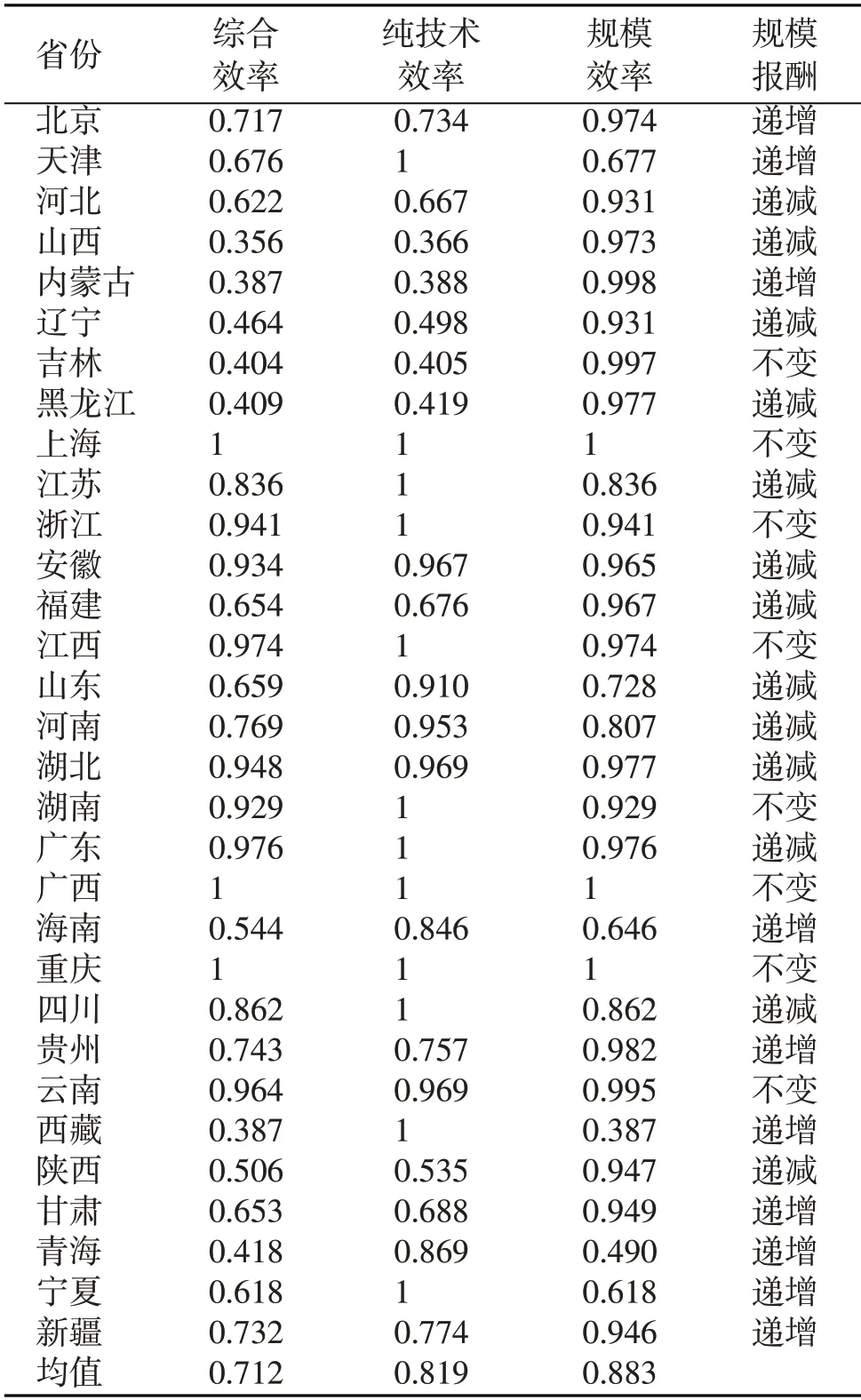
表2 第一階段SBM模型結果
(二)第二階段構建SFA回歸模型分析環境變量
運用Frontier4.1 軟件,進行SFA 回歸分析,進一步考察環境因素(各地區常住人口數、城市化率及各地區生產總值)對投入指標(衛生技術人員數、醫療機構數、床位數)松弛變量的影響(表3)。
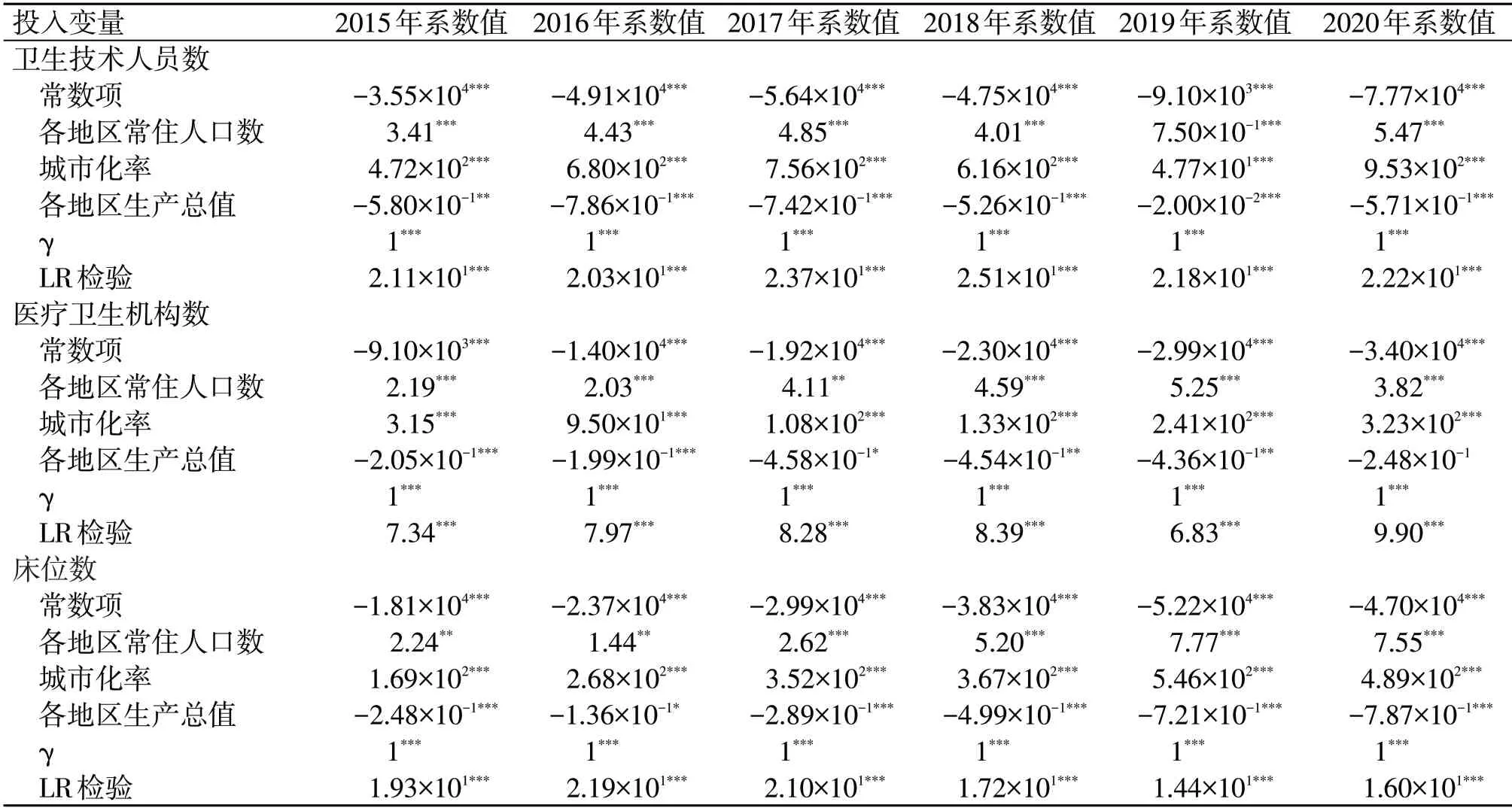
表3 投入松弛量SFA回歸結果
SFA 回歸模型的似然比(LR)檢驗通過了1%水平的顯著性檢驗,拒絕了不存在管理無效率的原假設,說明應用SFA 回歸模型是合理的。且三項投入松弛變量的γ值均為1,說明效率值受環境因素的影響較大,有必要對原始投入值進行調整。當回歸系數為正時,環境變量值的增加會增加投入變量浪費或削減產出;當回歸系數為負時,環境變量值的增加會減少投入變量浪費或提高產出。下面就三種環境變量對各投入松弛變量的影響進行說明。
1.各地區常住人口數
各地區常住人口數對投入松弛變量的回歸系數均為正,且幾乎都在1%的顯著性水平上顯著。該結果表明,各地區常住人口數的增加對衛生資源配置效率產生負向影響。部分原因為隨著各省市常住人口數量的增長,居民醫療服務訴求普遍增加,導致醫療機構、衛生人員等衛生資源過度投入,引發資源浪費或閑置等現象的發生,降低衛生資源利用效率。
2.城鎮化率
城鎮化率對投入松弛變量的回歸系數均為正,且都在1%的顯著性水平上顯著。該結果表明,城市化率的提升對衛生資源配置效率產生負向影響。主要原因在于,城市化水平的提高,加劇了城鄉醫療水平“二元化”,導致衛生資源過度集聚在城市醫院,而基層醫療衛生機構因無人問津使其資源利用率持續下降,最終影響衛生資源整體利用效率。
3.各地區生產總值
各地區生產總值對投入松弛變量的回歸系數均為負,且幾乎都在1%的顯著性水平上顯著。該結果表明,各地區生產總值的增長能夠吸收、整合先進醫療設備、高層次衛生人才等優質衛生資源,促進管理及技術水平提升,對衛生資源配置效率產生正向影響。
綜上所述,不同環境變量對衛生資源配置效率影響不同。鑒于此,為研究精確的效率水平,必須剔除環境變量影響,在同一個外部環境下評價各決策單元。
(三)第三階段基于調整后投入與產出數據的SBM模型分析
調整后,綜合效率、純技術效率及規模效率均值分別為0.720、0.838、0.859(表4)。與第一階段結果相比,綜合效率、純技術效率均值上升,規模效率均值下降。下面就省際、區域間①依據經濟發展水平與地理位置,將我國劃分為東、中、西部地區:東部地區包括北京、天津、河北、遼寧、上海、江蘇、浙江、福建、山東、廣東、海南11個省、直轄市;中部地區包括山西、吉林、黑龍江、安徽、江西、河南、湖北、湖南8個省;西部地區包括內蒙古、重慶、廣西、四川、貴州、云南、西藏、陜西、甘肅、青海、寧夏、新疆12個省、自治區、直轄市。各效率值進行對比分析。
1.綜合效率分析
剔除環境變量與隨機干擾后(表4、圖1A),31個省(自治區、直轄市)的綜合效率均值為0.720,其中安徽、湖南、廣東和廣西的綜合效率值為1,占所有決策單元的12.9%,表明該類地區衛生資源投入與產出較為合理,資源配置達到“有效”狀態。此外,13個省份的效率值被高估,17個省份的效率值被低估,廣西效率值保持不變。受環境影響較大的省份有寧夏、青海、新疆、西藏,效率值分別被高估0.165、0.106、0.096、0.079;河南、山東、四川、河北效率值分別被低估0.145、0.107、0.095、0.085。
省際衛生資源配置效率差異較大。調整后,對比6年間各省份衛生資源配置效率均值,發現綜合效率中最高為1,最低僅為0.308,極差達0.692,差異明顯。
2.純技術效率分析
剔除環境變量與隨機干擾后(表4、圖1B),31個省(自治區、直轄市)的純技術效率均值為0.838,其中天津、上海、廣東等11 個省份的純技術效率值為1,占所有決策單元的35.48%,表明該類地區的醫療技術、衛生管理處于較高水平,達到“有效”狀態。此外,西藏的純技術效率值為0.999,幾乎達到“有效”狀態,而其規模效率值卻為全國最低水平0.308,因此,須進一步擴大西藏地區醫療衛生資源投入,以達最優產出規模。黑龍江、吉林、內蒙古、山西調整后的純技術效率值分別為0.480、0.466、0.443、0.419,遠低于全國純技術效率均值0.838,表明該類地區的醫療技術、衛生管理水平相對較低,存在較大改善空間。
就純技術效率“無效”省份而言,如河南、湖北、江蘇和山東等經濟較為發達地區的純技術效率值分別為0.975、0.974、0.938、0.910;而經濟較為落后的地區,如貴州、新疆和甘肅等純技術效率值僅分別為0.754、0.741、0.711。說明同時處于非技術“有效”背景下,經濟較為發達地區與經濟較為落后地區相比,前者在醫療服務體系的管理及技術水平上具有一定的優勢。
3.規模效率分析
剔除環境變量與隨機干擾后(表4、圖1C),31個省(自治區、直轄市)的規模效率均值為0.859,規模“有效”地區僅有安徽、湖南、廣東及廣西4 個省份,占所有決策單元的12.9%,表明該類地區衛生資源投入已達最優產出規模。此外,2015—2020年全國87%的省份規模效率值小于1,表明大部分省份偏離最優產出規模。如海南、寧夏、青海及西藏的規模效率值僅分別為0.585、0.542、0.422、0.308,與全國規模效率均值0.859 存在較大差距,說明衛生資源總量不足依舊阻礙著我國衛生事業均衡發展。
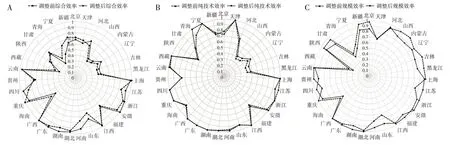
圖1 調整前后綜合效率圖(A)、純技術效率圖(B)和規模效率圖(C)
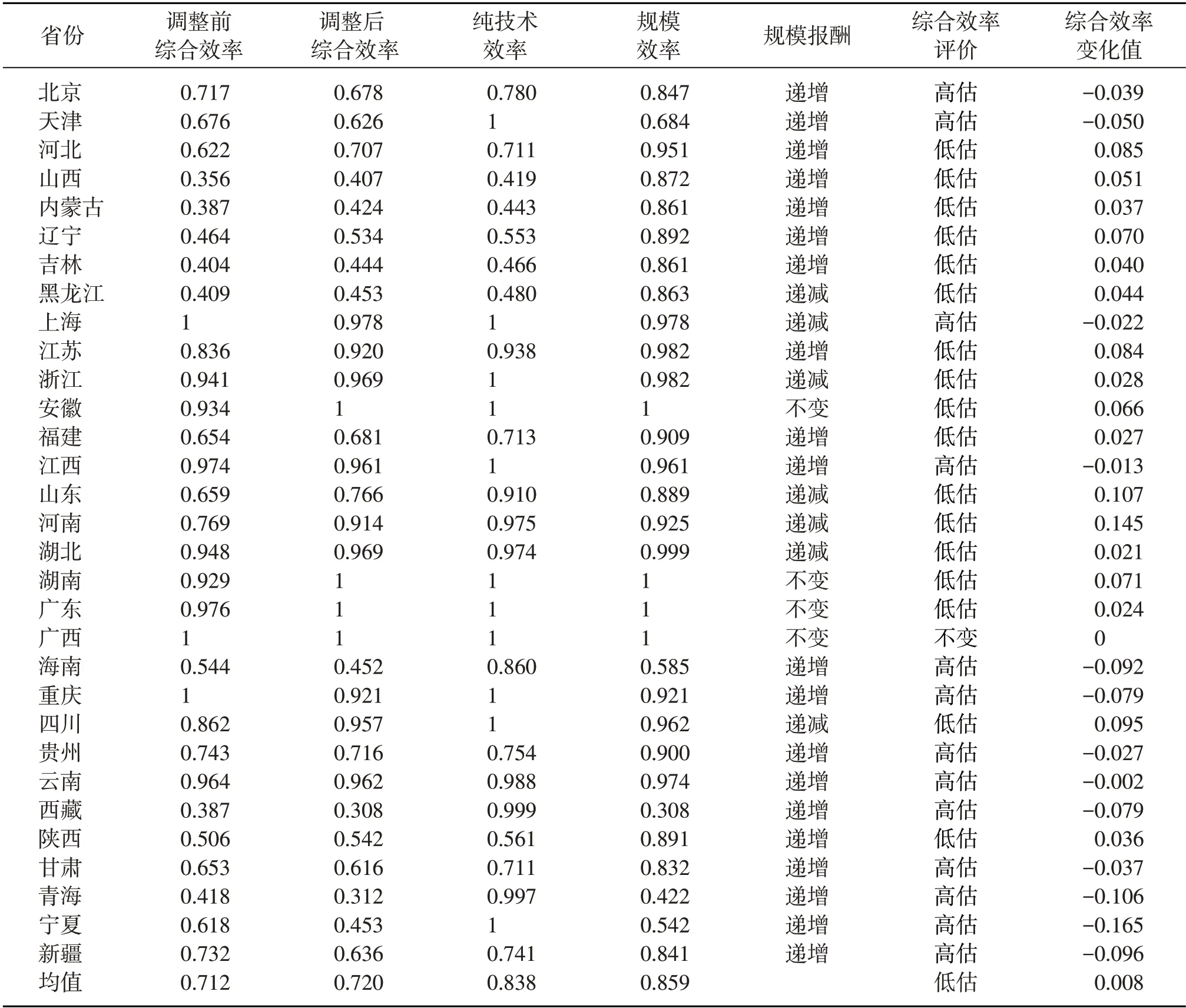
表4 第三階段SBM模型結果
就規模報酬而言,4 個省份為規模報酬不變,21 個省份為規模報酬遞增,6 個省份為規模報酬遞減。其中內蒙古、青海和西藏等呈規模效益遞增狀態,表明其衛生資源投入增速低于產出增速,應適當擴大衛生資源投入,以達最優產出規模;上海、浙江等呈規模效益遞減狀態,表明其衛生資源投入增速大于產出增速,應適當控制當前衛生資源投入規模。
4.區域間分析
調整后,衛生資源配置效率中部地區最高,東部地區次之,西部地區最低,僅綜合效率排序出現變化。除西部地區綜合效率、規模效率,中部地區規模效率值被高估外,其余各地區3 類效率值均被低估(表5)。
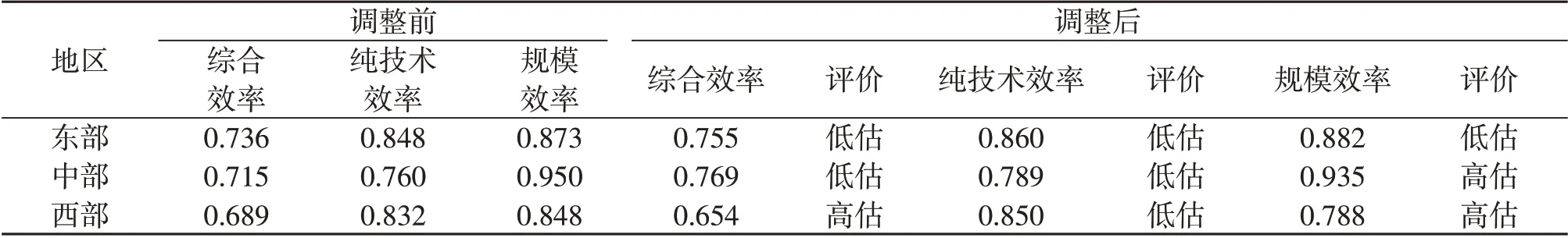
表5 調整前后我國各地區衛生資源配置效率對比
從地域上看,東部地區的3 類效率值調整后均有所提升,說明東部地區衛生資源配置管理水平高,規模效益良好;中部地區的純技術效率欠缺,須引進與培養優質衛生人才,提升醫療技術水平與組織管理能力;西部地區得益于西部大開發及對口援助、人才交流等幫扶政策,其管理技術處于較高水平,但該地區規模效率依舊偏低,須注重投入規模的擴大。
從數值上看,調整前后,區域間綜合效率、純技術效率、規模效率呈現不同程度的差異,效率值均小于1,處于“無效”狀態。具體來看,東部、中部、西部地區規模效率變異系數均值為0.169,說明投入規模的水平差異較小。與規模效率相比,純技術效率變異系數均值為0.255,說明各省份衛生資源利用能力及管理、技術水平之間的差別是造成區域間衛生資源配置效率存在差異的主要原因。
(四)Malmquist指數動態分析
為進一步探究我國衛生資源配置效率的動態趨勢[12],運用DEAP2.1 軟件對2015—2020年我國衛生資源配置效率Malmquist指數進行測算。
從整體上看,2015—2020年我國衛生資源配置效率的Malmquist 指數均值為0.937,平均降速6.3%,全要素生產率僅2016—2017年表現為上升,其余年份均表現為下降,其中2019—2020年降幅高達17%;從結構上看,技術進步變化均值為0.946,技術效率變化均值為0.991,純技術效率變化均值為0.993,規模效率指數變化為0.997,分別下降5.4%、0.9%、0.7%、0.3%。表明技術進步是阻礙我國衛生資源配置全要素生產率提升的主要因素。
從時序上看,2015—2016年,技術效率與純技術效率分別提升1.1%、1.0%,規模效率不變。但技術進步下降12.6%,使全要素生產率下降11.6%。2016—2018年,規模效率均下降0.4%,純技術效率在2016—2017年下降0.1%、在2017—2018年上升0.4%,故技術效率在2016—2017年下降0.5%,在2017—2018年沒有變化;技術進步波動下降,最終全要素生產率仍呈下降趨勢。2018—2020年,技術效率、純技術效率、規模效率均呈現不同程度的下降。而技術進步在2018—2019年先提升1.3%,2019—2020年后下降14.1%,變幅最大(表6)。

表6 2015—2020年全國衛生資源配置效率的Malmquist指數及其分解情況
從變化趨勢上看,技術效率、純技術效率變化態勢趨同,表現為降低—升高—降低。技術進步與全要素生產率變化態勢趨同,表現為升高—降低—升高—降低;從變化特征上看,2015—2020年,全要素生產率呈現2 個上升高峰、1 個下降波谷的特征。第一高峰在2016—2017年呈現,第二高峰在2018—2019年呈現;下降波谷在2017—2018年呈現。下降的主要原因在于,《深化醫藥衛生體制改革2017年重點工作任務》報告指出,2017年是我國形成系統的基本醫療衛生制度框架,完成醫改階段性目標任務的關鍵一年,為此,我國頒布多項醫改政策,如在醫藥方面提出所有公立醫院取消實行60 余年的藥品加成政策,在醫療服務方面提出全面啟動多元化醫聯體試點工作,推行分級診療制度。我國醫療衛生服務體系在這一系列醫療改革作用下打破了固有模式,在新舊政策交替實施初期,對醫療衛生事業的正常運轉產生影響,最終全要素生產率指數呈下降趨勢(圖2)。
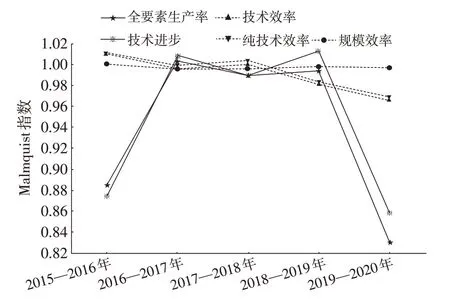
圖2 2015—2020年我國衛生資源配置效率Malmquist 指數及其分解
三、討 論
(一)我國衛生資源配置效率偏低,呈下降趨勢,技術進步制約明顯
從靜態上看,剔除環境影響和隨機干擾后,2015—2020年全國衛生資源配置綜合效率、純技術效率、規模效率均值分別為0.720、0.838、0.859;綜合效率始終保持有效的省份僅4 個,占比12.9%。可見,我國衛生資源配置效率整體偏低,受到規模效率與純技術效率共同制約。從動態上看,2015—2020年我國衛生資源配置的Malmquist 指數呈“M”型下降趨勢,下降6.3%。從分解因素上看,技術進步指數下降5.4%,成為阻礙全要素生產率提升的主要因素。表明一方面我國通過科技進步、技術創新提升衛生產出水平的能力有限;另一方面,當前政府對醫療衛生領域的投入過多集中于硬件配備與建設上,一定程度上忽略了衛生人員素質、衛生技術及醫療服務質量的提升。
(二)地域間存在差異,省份間發展不平衡
不同區域的醫療衛生資源配置效率存在差異。剔除環境影響和隨機干擾后,中部地區綜合效率最高,東部地區次之,西部地區最低,中部地區與西部地區相比效率均值相差11.5%。中、東部地區衛生資源配置的效率值之所以較高,部分原因為該區域發展規模較為適宜,管理能力、技術水平較為成熟,衛生資源規劃更為合理;而衛生技術進步不夠,衛生資源投入規模、衛生人才和先進設備的缺乏造成西部地區效率較低,故西部地區不僅要為發揮規模經濟作用而加大衛生資源投入力度,還要為提高純技術效率重視衛生技術創新、衛生人才培養。
省份間發展不均衡表現為前列、末位省份衛生資源投入冗余、投入不足的兩極化態勢。居前列的山東與河南,6年間均處于規模報酬遞減狀態,說明兩地過度投入衛生資源,產生低效率投入冗余。而居于末位的西藏、青海與寧夏,6年間均處于規模報酬遞增狀態,說明該類地區衛生投入與實際需求之間的缺口長期存在,須擴大其衛生資源投入規模。
(三)外部環境影響不容忽視
衛生資源配置效率受環境因素顯著影響。從地域來看,效率值被高估的省份大多屬于中西部地區,調整較小的省份大多屬于東部地區,說明環境因素對中西部地區衛生資源配置產生較大影響;從環境因素來看,各地區生產總值對衛生資源配置效率起正向作用,即經濟發達的城市在衛生資源配置方面通常更高效[13],這與實際情況相符。當一個地區經濟發展水平有所提升時,一方面,該地區的居民更加關注自身健康狀態,更傾向在醫療保健、疾病預防等方面消費,從而增加醫療服務需求,提高衛生資源利用水平;另一方面,政府部門會在公共衛生領域投入更多資金,集聚更多優質衛生資源,提升管理、技術水平,使衛生資源配置更為合理。而經濟欠發達地區,由于資源規劃不科學、衛生資源嚴重短缺、高質醫療服務可獲得性差等原因,衛生資源配置效率低下。各地區常住人口數及城市化率對衛生資源配置效率起負向作用[14-15]。隨著各地區常住人口數量的不斷增長,一方面為滿足人民群眾的醫療需求,醫療機構、設備、人員等醫療衛生資源投入相對增加,造成衛生資源閑置或利用不充分;另一方面,部分省份存在本地人員跨省就醫或醫療機構間就醫分流不均衡等情況,使衛生資源無法得到系統整合,阻礙衛生資源配置效率有效提升。隨著城市化率的提高,城市醫院對衛生資源實現從質到量的壟斷,惡化城鄉醫療水平“二元”結構,導致城市化進程與醫療衛生體制改革之間發展不協調,制約效率提升。
四、建 議
(一)以適宜發展規模為基礎,以技術進步為動力,實現效率提升
發展規模的適宜、技術水平的進步是持續提高效率的基石。因此,在發展規模上,各地要充分考慮自身規模報酬狀況,使其發展規模與功能定位相適應,防止盲目擴張而導致資源浪費。同時,醫療機構要引入先進管理方式,使其發展模式由原來的規模擴張型轉變為質量效益型。在技術發展上,首先應合理利用現有醫學手段,積極引入先進的醫療設備與衛生管理模式,加強醫療技術、信息化、組織管理等方面建設,提升診療疾病、綜合服務能力。其次,加強高層次、專業化衛生人才隊伍建設,持續提升醫療機構“軟實力”。最終,在適宜發展規模與技術提升的雙向驅動下,全面提高衛生資源配置效率。
(二)以區域協調為重點,增強衛生資源投入均衡性、公平性、精準性
統籌區域協調發展戰略,平衡省際衛生資源總量是持續提高效率的關鍵。對此,一是要依據各地經濟發展水平、醫療服務需求,制定區域間、城鄉間衛生資源配置綜合規劃,建立區域間醫療資源流動機制,促進區域衛生資源分布均衡化、均質化。二是要優化衛生資源投入結構,確保公平性。對投入相對不足區域,中央政府應增強區域調控效力,在二次分配中重視省際衛生資源投入的相對公平,有指向性地擴大規模效率較低省份的投入規模;對投入相對冗余區域,建立資源冗余區與資源匱乏區點對點精準對接的長效機制,建設區域資源集聚中心帶動周邊的“資源協同網”,使冗余資源流向區域間、區域內相對薄弱地區,實現衛生資源合理配置。
(三)以改善外部環境為突破口,健全醫療衛生服務體系
充分發揮衛生資源配置效率與環境變量的協調發展效應是持續提高效率的保障。就各地區生產總值而言,各地應集中精力發展經濟,注重發揮地域優勢,提升經濟發展質量,注重可持續發展,促進經濟發展和衛生資源配置的協調統一。就各地區常住人口而言,首先要結合本地人口特征、人群健康狀態等情況,因地制宜,實現合理配置衛生資源,滿足不同衛生服務需求的目標;其次要充分考慮地區人口增長、人口流動的未來趨勢,制定科學的衛生資源配置模型,避免由人口增長、流動引起的資源競爭或內需不足等現象。就城市化率而言,要推進緊密型“醫聯體”建設,提升衛生資源供給效率。一是建立不同層級醫院權責清單,確定不同層級醫院的職能定位,改革醫療機構的利益分配機制,使其回歸本位;二是加大基層資金投入,通過開展醫師多點執業,基層衛生人才培訓進修、定點幫扶等手段,為基層輸送更多優質醫療衛生資源,提升居民基層就醫滿意度。

