眼底熒光素鈉造影聯合眼底光學相干斷層掃描技術在糖尿病性視網膜病變中的應用
陳博文 楊莎 甄耀倫 陳麗軍 陳嬋娟
糖尿病性視網膜病變(DR)是糖尿病患者常見的眼部嚴重并發癥之一,其病理基礎主要是糖代謝異常引起視網膜周圍微血管病變,可導致視力下降甚至失明[1]。已有研究證實[2],黃斑水腫是導致DR患者視力下降的重要因素,明確黃斑水腫的原因和病灶范圍對指導臨床治療至關重要。另外,臨床上根據是否出現視網膜新生血管將DR 分為非增殖性DR(NPDR)和增殖性DR(PDR),不同性質的DR在治療上也有差異[3]。因此,采用科學的診斷方式及時明確DR 分期、黃斑水腫及水腫程度有助于指導臨床選擇適當的治療方案,減少致盲率。眼底熒光素鈉造影(FFA)是診斷黃斑水腫的傳統手段,可有效獲取黃斑周圍微血管缺血、血管滲漏、微血管瘤等信息,對指導病變部位的定位和激光光凝治療具有重要的意義[4]。眼底光學相干斷層掃描技術(OCT)是近年來興起的一種新型的視網膜成像手段,對視網膜各層次的微小結構具有理想的成像功能,并且具有無創、重復性高等優點[5]。本研究選取了在我院治療的68 例疑似DR 患者為研究對象,探討了FFA 聯合OCT 在DR 中的臨床應用價值。
1 材料與方法
1.1 一般資料選取2021年4月~2022年2月在我院治療的68 例(136 眼)疑似DR 患者為研究對象,其中男32 例,女36 例;年齡51~81 歲,平均(62.31±7.09)歲;糖尿病病程4~16年,平均(7.84±2.77)年。納入標準:①均符合2 型糖尿病的相關診斷標準[6];②具有清晰的屈光間質;③經臨床診斷、眼底鏡檢查判定為疑似存在視網膜病變;④既往史、家族史以及基本臨床信息等資料完整;⑤依從性良好,可積極配合臨床檢查;⑥對本研究內容知情同意,且自愿簽署知情同意書。排除標準:①既往接受過眼部疾病治療的患者;②既往有眼部手術或外傷史的患者;③存在嚴重的溝通、理解障礙者;④因其他原因引起的視網膜病變者;⑤合并青光眼、視網膜靜脈阻塞、黃斑變性等其他眼部疾病者;⑥眼壓≥21mmHg 的患者;⑦存在FFA或OCT 檢查禁忌證的患者;⑧近期參與了其他臨床試驗的患者。本研究已經獲得我院醫學倫理委員會的批準。
1.2 檢查方法
1.2.1 FFA 檢查 儀器采用ToPcon TRC-5 ODX 型造影儀,造影劑使用熒光素鈉(廣州白云山制藥廠,國藥準字H44023401,規格:3ml/支)。檢查前,所有患者均滴0.25%復發托吡卡胺滴眼液(沈陽興齊眼藥股份有限公司,國藥準字H20055546,規格:5ml:25mg)進行散瞳。待瞳孔直徑≥6mm 后,由肘靜脈緩慢注射3ml 20%熒光素鈉造影劑,密切觀察患者眼底熒光素的變化,并進行快速連續拍片。注射后即可拍1 張;注射后30s 內連續拍片30 張;31~60s內,每5s 拍1 張,一共6 張;隨后在2min、5min、10min 時各拍1 張,一共3 張;總共40 張。將獲得的圖像傳輸至后臺軟件進行處理分析,由兩名專業的醫師采用雙盲法進行結果診斷。
1.2.2 OCT 檢查 儀器采用眼后節OCT OSE-2000型光學相干斷層掃描儀(深圳市斯爾頓科技有限公司)。檢查前,所有患者均進行散瞳(同FFA 檢查)。待瞳孔直徑≥6mm 后,指導患者取坐位,按照操作標準將患者頭部、下頜進行固定。隨后以視盤中點為中心,掃查上方、顳側、鼻側、下方四個象限以及半徑3.4mm 內的范圍。另外,采用地形圖分析處理,計算視網膜神經纖維層(RNFL)厚度,四個象限的任一RNFL 厚度低于正常范圍則判定為陽性,其中上方RNFL 厚度正常值為140μm,顳側正常值為90μm,鼻側正常值為85μm,下方正常值為140μm。
1.3 觀察指標①參考《我國糖尿病視網膜病變臨床診療指南(2014年)》的相關標準[7],以最終臨床診斷為“金標準”,分析FFA、OCT 以及二者聯合檢查對DR 的診斷效能,并分析各檢查方式與金標準的一致性。敏感度=真陽性/(真陽性+假陰性);特異度=真陰性/(真陰性+假陽性);準確度=(真陽性+真陰性)/(真陽性+假陽性+真陰性+假陰性)。②比較FFA、OCT 以及二者聯合檢查對黃斑水腫的檢出結果,包括局部水腫型、彌漫性水腫型、黃斑缺血等。③根據OCT 檢查結果,比較NPDR 患者和PDR 患者上方、顳側、鼻側、下方四個象限的RNFL 厚度。
1.4 統計學方法采用SPSS 21.0 統計學軟件進行數據處理,計數資料以%表示,采用χ2檢驗;計量資料以±s表示,采用t檢驗;采用Kappa 檢驗分析FFA、OCT 及二者聯合檢測與金標準的一致性,Kappa 值≥0.75 表示一致性較好,0.4 ≤Kappa 值<0.75 表示一致性一般,Kappa 值<0.4 表示一致性差;P<0.05 為差異有統計學意義。
2 結果
2.1 各檢查方式對DR 的診斷效能比較以臨床診斷為金標準,FFA 檢查和OCT 檢查診斷DR 的敏感度、特異度、準確度均無顯著性差異(P>0.05),但二者聯合檢查診斷DR 的敏感度、準確度均顯著高于FFA 檢查和OCT 檢查,差異有統計學意義(P<0.05)。見表1、2。Kappa 檢驗分析顯示,FFA 檢查的Kappa值=0.523、OCT 檢查的Kappa 值=0.618,與金標準的一致性一般(P<0.05),二者聯合檢查的Kappa 值=0.912,與金標準的一致性較好(P<0.05)。

表1 各檢查方式對DR 的診斷結果
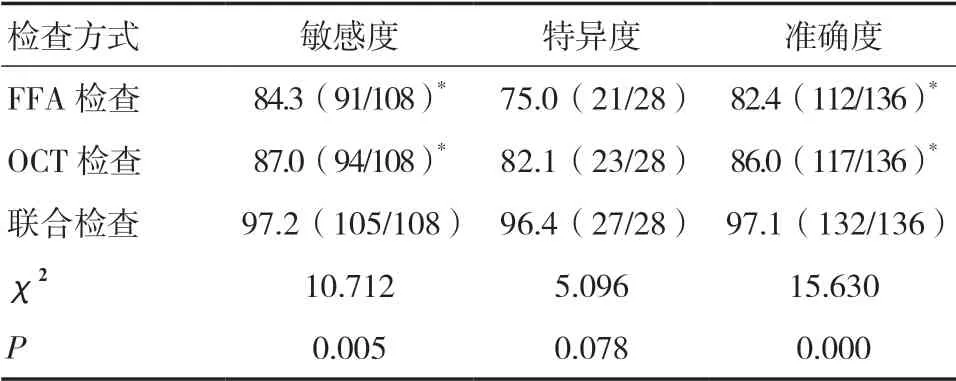
表2 各檢查方式對DR 的診斷效能比較(%)
2.2 各檢查方式對黃斑水腫的檢出結果比較三種檢查方式對局部水腫型、黃斑缺血的檢出率比較差異無統計學意義(P>0.05)。FFA 檢查、二者聯合檢查對彌漫性水腫型的檢出率高于OCT 檢查,差異有統計學意義(P<0.05),但FFA 檢查和二者聯合檢查對彌漫性水腫型的檢出率比較差異無統計學意義(P>0.05)。見表3。
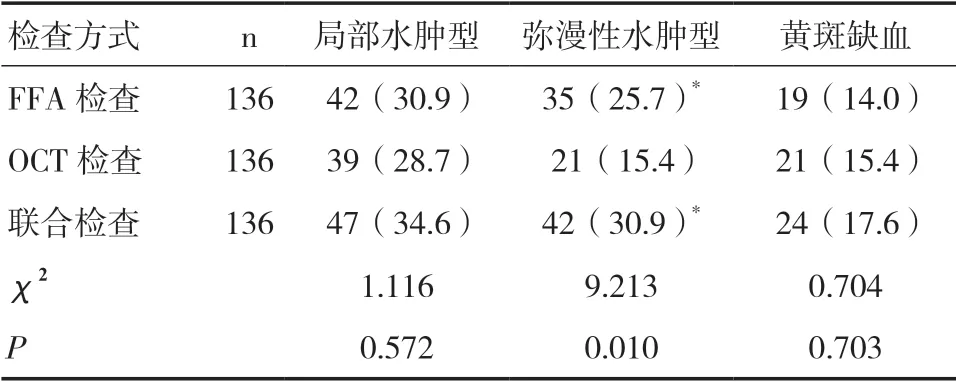
表3 各檢查方式對黃斑水腫的檢出率比較[n(%)]
2.3 NPDR 患者和PDR 患者RNFL 厚度比較在108 只DR 患眼中,NPDR 患眼74 只,PDR 患眼34只,其中NPDR 患眼上方、顳側、鼻側、下方的RNFL厚度均高于PDR 患眼,差異有統計學意義(P<0.05)。見表4。
表4 NPDR 和PDR 患眼RNFL 厚度比較(±s,μm)
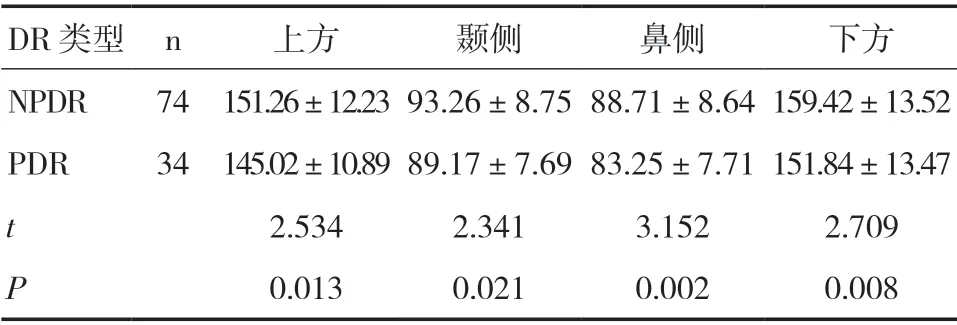
表4 NPDR 和PDR 患眼RNFL 厚度比較(±s,μm)
DR 類型 n 上方 顳側 鼻側 下方NPDR 74 151.26±12.23 93.26±8.75 88.71±8.64 159.42±13.52 PDR 34 145.02±10.89 89.17±7.69 83.25±7.71 151.84±13.47 t 2.534 2.341 3.152 2.709 P 0.013 0.021 0.002 0.008
3 討論
近年來,隨著我國老齡化社會的不斷進展,糖尿病的發病率逐漸攀升,DR 的發病率也隨之升高,給患者日常生活質量帶來了極大影響[8,9]。有資料顯示[10],我國糖尿病患者中的DR 發病率約為37%,其中糖尿病病程>10年的患者DR 發病率高達54%,已成為了糖尿病患者致盲的主要原因。現階段,對于DR 的具體發病機制尚無報道明確闡述,也無根治性的治療手段,所以早期診斷并指導臨床治療對緩解視功能損害尤為重要。FFA 是目前臨床診斷DR 的常用手段,其主要是通過拍攝血管內熒光素鈉的滲漏情況(滲漏位置、滲漏程度)來評估黃斑水腫狀況[11]。此外,FFA 檢查還可以觀察熒光素鈉在眼底血管的分布情況,進而判斷眼底血管結構、功能以及缺血情況,了解微血管堵塞和破損的程度及位置,這對臨床精準激光治療具有良好的指導價值[12]。
陳素燕等[13]指出,FFA 檢查對糖尿病患者眼底熒光素滲漏的檢出率顯著高于OCT 檢查(58.47%vs 15.52%,P<0.05),認為FFA 檢查對糖尿病患者黃斑結構和功能的診斷價值顯著。但需要指出的是,FFA 屬于一種有創檢查,存在肝腎功能不全、免疫功能異常、過敏體質、哮喘疾病等禁忌證,加上部分中老年患者常合并全身性疾病,無法重復FFA檢查[14]。近年來,OCT 的臨床應用優勢越來越明顯,彌補了FFA 檢查禁忌證多、重復性差等弊端,同時其還可以顯示視網膜內各層次的微小結構,已成為了FFA 診斷DR 的有效補充。在國內的一項研究中,莊秋霞等[15]選取了76 例(152 眼)糖尿病患者為研究對象,均進行FFA 和OCT 檢查,分析結果顯示FFA 和OCT 聯合診斷DR 的敏感度、準確度分別為97.39%和92.76%,均高于FFA 檢查的83.64%和84.87%(P<0.05),這與本研究結果類似。
本研究結果顯示,二者聯合檢查診斷DR 的敏感度、準確度均顯著高于FFA 檢查和OCT 檢查(P<0.05),且二者聯合檢查的診斷結果與金標準的一致性較好(Kappa 值>0.75,P<0.05)。由此可見,FFA 聯合OCT 檢查可顯著提高臨床對DR 的診斷效能,減少漏診、誤診的發生,這在李艷等[16]研究中也得以體現。分析其原因可能在于:①在DR 發病早期,血-視網膜外屏障尚未破損,FFA 檢查時不會顯示熒光素滲漏情況,但在該階段視網膜血管缺血可增加血-視網膜內屏障通透性,通過OCT 檢查可顯示黃斑水腫[17]。②FFA 檢查以觀察眼底血管結構和功能為主,OCT 可觀察視網膜微小結構,還可測量RNFL 厚度,二者可互相補充,提高臨床診斷準確率。另外,本研究結果顯示,FFA 檢查、二者聯合檢查對彌漫性水腫型的檢出率高于OCT 檢查(P<0.05)。從該結果也可以看出,雖然OCT 可觀察不同層面視網膜血管的結構和形態,但由于未使用造影劑,無法確定黃斑區微血管滲漏的準確部位和程度。
臨床認為,RNFL 不僅是臨床診斷DR 的有效指標,也是病情監測、預后評估的參考指標。也有研究指出[18],RNFL 厚度降低可出現在多種眼底病變中,該指標單獨對DR 的診斷特異度一般,但可作為輔助診斷DR 的參考依據。已有研究證實[19],RNFL 厚度的降低與糖代謝異常密切相關,DR 患者的RNFL 厚度明顯低于健康人群。通過OCT 檢查測量RNFL 厚度可以進一步評估DR 病情的嚴重程度,為臨床診斷和治療提供指導。在本研究中,NPDR 患眼上方、顳側、鼻側、下方的RNFL 厚度均高于PDR 患眼(P<0.05),提示OCT 檢查對評估DR患者病情嚴重程度也具有重要的臨床價值,與封東來等[20]的研究結果相符。
綜上所述,FFA 和OCT 均可作為臨床診斷DR的有效方式,FFA 可動態觀察視網膜微血管循環情況,OCT 可無創、定量分析視網膜各層次微小結構,二者聯合檢查可有效提高診斷DR 的敏感度和準確度,有助于明確黃斑水腫情況和病情嚴重程度。

