縫線穿引器輔助單孔腹腔鏡治療小兒腹股溝斜疝60例療效分析
黃杰,浦惠民,李新國,王虎,王進,王亮,劉燕勇,張勁松,吳斌,崔其軍,李浩
腹股溝斜疝是小兒常見病和多發(fā)病,近20年來,腹腔鏡下小兒腹股溝斜疝疝囊高位結扎術幾乎成為小兒腹股溝斜疝的首選手術方法[1]。相對于傳統(tǒng)開放手術,腹腔鏡手術術中不解剖精索輸精管,同時可以發(fā)現(xiàn)對側隱性疝、術后疼痛較輕、恢復時間快和住院周期短、腹部切口小等[2-4]。隨著腹腔鏡器械的不斷改進以及操作技能的提高,經臍單孔腹腔鏡下小兒腹股溝斜疝疝囊高位結扎術技術迅速在臨床得以實施[5-7]。文獻報道腹腔鏡下使用注射器針頭或大圓針等在行疝囊高位結扎術時,容易損傷精索血管、輸精管血管以及輸精管等[8-10]。本研究采用縫線穿引器輔助單孔腹腔鏡下進行疝囊高位結扎與常規(guī)腹腔鏡進行療效比較,探討縫線穿引器的安全性和可行性。
1 資料與方法
1.1 一般資料選取2019年1月至2020年6月淮南市婦幼保健院收治小兒腹股溝斜疝病兒,且符合納入標準及排除標準的病兒作為研究對象。納入標準:(1)年齡范圍1~10歲;(2)術前72 h內無疝嵌頓;(3)入院前1周無發(fā)熱、流涕、咳嗽、咳痰等上呼吸道感染癥狀,無腹瀉、腹脹等腹部表現(xiàn);(4)無先天性心臟病等內科疾病史。排除標準:(1)排除腹股溝斜疝合并隱睪、嵌頓疝;(2)先天性心血管、肺部及代謝性疾病;(3)有上呼吸道感染及凝血功障礙病兒。納入符合標準病兒共120例,采用隨機數(shù)字表法將其分為觀察組和對照組,觀察組60例病兒采用縫線穿引器,對照組60例病兒采用常規(guī)腹腔鏡治療。觀察組5例術前診斷為雙側,55例術前診斷為單側,其中女性為4例,男性為56例,年齡(3.19±1.66)歲;對照組6例術前診斷為雙側,54例術前診斷為單側,其中女性為5例,男性為55例,年齡(2.75±1.27)歲。病人或其近親屬知情同意,本研究符合《世界醫(yī)學協(xié)會赫爾辛基宣言》相關要求。
1.2 方法
1.2.1 手術器械 ①均采用美國Stryker公司生產的5 mm腹腔鏡(30°鏡);②2-0號慕絲編織線;③縫線穿引器MINILAP-S,型號規(guī)格為zcA-1.6x100(廈門施愛德醫(yī)療器材有限公司):由內芯及外鞘兩部分組成,直徑1.6 mm,長約10 cm,內芯尖端伸出時為一抓持鉗,專門用于抓持折疊線;9號注射器針頭。
1.2.2 手術方法 觀察組:病兒術前禁食水6 h,手術前排空膀胱,取仰臥位,術前常規(guī)清洗臍部,采取喉罩吸入全身麻醉,麻醉滿意后,取頭低足高仰臥位,術區(qū)消毒鋪巾,臍孔再次清洗消毒。經臍部右側邊緣做一5 mm切口,開放式置入5 mm Trocar,建立氣腹(壓力6~10 mmHg,流量3.0 L/min),置入5 mm 30°腹腔鏡,經腔鏡探查內環(huán)口閉合情況,對側有無隱性疝存在。采用縫線穿引器夾持從中間對折的2-0號慕絲編織線從內環(huán)口上方體表投影處穿刺進入腹膜外,先潛行穿引內環(huán)口內側半圈到達輸精管處,用預先注射器抽取生理鹽水從縫線穿引器末端通道注入,使輸精管及血管與腹膜完全分離,縫線穿引器由此間隙穿過,繼續(xù)向前潛行穿引至精索處,在末端通道內再次注入生理鹽水,使精索與腹膜完全分離后,縫線穿引器穿過精索并刺穿腹膜出針(女孩則可直接從子宮圓韌帶下方穿過),向前推動內芯,抓持鉗張開線頭留于腹腔內[2,5,8,11]。退出縫線穿引器于內環(huán)口上方原點穿刺處,再次于內環(huán)口處腹膜外潛行穿引外側半圈后到達精索原腹膜刺破處原點進入腹腔,再次向前推動內芯,張開抓持鉗,夾持線頭原孔退出,擠壓陰囊和腹股溝區(qū),排出疝囊內氣體及液體,使雙股結扎線在腹膜外全部環(huán)繞疝囊頸部,在雙股結扎線中點剪斷調整為2根單股線,分別于體外收緊打結,雙重結扎線使內環(huán)口閉合,提起腹壁使結扎線結完全位于肌層下腹膜外[13]。退出腹腔鏡及Trocar,4-0可吸收線縫合戳孔皮下組織,醫(yī)用生物組織膠粘貼皮膚戳孔切口,無需縫合。手術順利,術中無明顯出血。見圖1。
對照組:病兒采取喉罩吸入全身麻醉,取頭低足高仰臥位。臍部右側邊緣做一5 mm切口,置入5 mm Trocar,建立氣腹,置入5 mm 30°腹腔鏡,經腔鏡探查內環(huán)口閉合情況。于左下腹反麥氏點再做一5 mm切口,置入5 mm Trocar,并在Trocar內置入5 mm操作鉗,預先在9號針頭腔內穿雙股4-0號滌綸編織線做圈套線,在圈套線內穿入2-0號慕絲編織線做為結扎線;從內環(huán)口上方體表投影處9號針頭帶線穿刺進入腹膜外,先潛行縫合內環(huán)口內側半圈越過輸精管到達精索處,刺破腹膜出針,用5 mm操作鉗輔助抓持圈套線內2-0號慕絲編織線使其留于腹腔內,退出針頭于內環(huán)口上方原點穿刺處,再潛行縫合外側半圈到達內側刺入腹腔穿刺點,穿刺入腹腔,用操作鉗夾持2-0號慕絲編織線放入圈套線內,收緊圈套線,結扎線及針頭同時退出,腹膜外打結完成疝囊高位結扎。
術后處理:觀察組及對照組所有病例手術前和手術后均不使用抗菌素預防感染,術后常規(guī)第1天出院。
1.3 統(tǒng)計學方法采用SPSS 21軟件進行統(tǒng)計學分析,計量資料以表示,兩組手術時間比較采用兩獨立樣本t檢驗,計數(shù)資料以例(%)表示,兩組術中血管損傷及術后復發(fā)情況比較采用χ2檢驗,P<0.05為差異有統(tǒng)計學意義。
2 結果
兩組病兒臨床資料比較,在年齡、性別、位置及病史方面差異無統(tǒng)計學意義(P>0.05),見表1。所有病兒均順利完成手術。觀察組5例術前診斷為雙側,55例術前診斷為單側,其中單側術中發(fā)現(xiàn)24例為雙側鞘狀突未閉(或隱性疝),予以同期處理。對照組6例術前診斷為雙側,54例術前診斷為單側,其中單側術中發(fā)現(xiàn)26例為雙側鞘狀突未閉(或隱性疝),予以同期處理。觀察組中雙側手術時間與對照組比較差異無統(tǒng)計學意義(P>0.05);觀察組中單側手術時間與對照組比較同樣差異無統(tǒng)計學意義(P>0.05),見表2。觀察組中輸精管血管損傷0例,對照組輸精管血管損傷6例(10%),差異有統(tǒng)計學意義(P<0.05);觀察組中精索血管損傷0例,對照組精索血管損傷5例(8.3%),差異有統(tǒng)計學意義(P<0.05)。切口無感染并發(fā)癥。所有病兒均獲得隨訪,觀察組隨訪時間為(10.87±3.89)月,對照組隨訪時間(10.62±3.48)月,隨訪期間對照組中有2例復發(fā),再次行腹腔鏡手術治療后痊愈,觀察組無復發(fā)病例,差異無統(tǒng)計學意義(P>0.05)。隨訪期間觀察組和對照組病兒均未發(fā)生線結反應,觀察組和對照組術后切口均愈合良好,觀察組體表外觀無明顯手術瘢痕,對照組左下腹部可見明顯手術瘢痕,兩組病人均無睪丸萎縮。
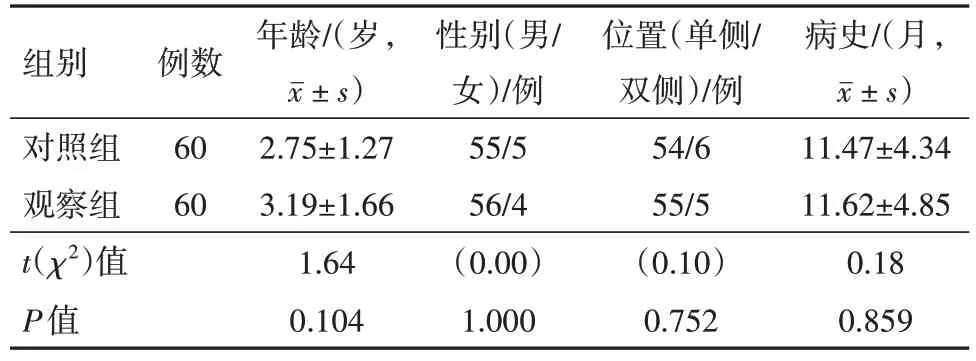
表1 小兒腹股溝斜疝120例臨床資料的比較
表2 小兒腹股溝斜疝120例手術時間比較/(min,)

表2 小兒腹股溝斜疝120例手術時間比較/(min,)
組別對照組觀察組t值P值例數(shù)60 60單側斜疝10.25±1.21 10.42±1.50 0.48 0.673雙側斜疝19.25±2.52 19.34±2.51 0.15 0.884
3 討論
腹股溝斜疝是小兒常見疾病,其發(fā)病機理系發(fā)育過程中腹膜鞘狀突未閉或閉鎖不完全所形成,并無腹股溝區(qū)肌肉薄弱,手術不需要行腹壁結構修補,只需行單純的疝囊高位結扎即可達到治療目的[12-14]。傳統(tǒng)手術需要解剖腹股溝區(qū)域,破壞了腹股溝管的完整性,可能會發(fā)生損傷腹股溝神經、輸精管、精索血管等,術后可能會出現(xiàn)腹股溝區(qū)肌肉疼痛或肌肉萎縮、睪丸萎縮、陰囊血腫、醫(yī)源性隱睪、成年后不育等并發(fā)癥[4,5,14]。
腹腔鏡下小兒疝囊高位結扎術改變了傳統(tǒng)的手術入路,不需要解剖腹股溝管區(qū)域及游離疝囊,且具有放大手術視野的作用,使得術中可以清晰地顯露精索和輸精管,從而可以避免精索血管、輸精管及其血管的損傷,減少并發(fā)癥,另外腹腔鏡還具有發(fā)現(xiàn)及處理隱性疝的優(yōu)勢,降低術后復發(fā)率[4,8,11,15]。本研究觀察組術前診斷為單側疝病兒對側隱性疝的概率為43.6%,對照組為48%,與王燕惠等[1]報道的單側疝病兒存在對側隱性疝的概率為47.4%的結果相近;術中均同時予以處理隱性疝,避免日后出現(xiàn)延時疝的可能,這是腹腔鏡手術較傳統(tǒng)開放手術不可比的優(yōu)勢[3,16]。 腹 腔 鏡 下 診 斷 鞘 狀 突 未 閉 的 靈 敏 度 為99.4%,特異度為99.5%,可作為診斷腹股溝疝的金標準,將來可能成為小兒疝手術治療的金標準,同時達到真正意義上的疝囊高位結扎[16]。
近年來隨著腹腔鏡技術的日益嫻熟,單孔腹腔鏡下小兒腹股溝斜疝疝囊高位結扎術的應用日趨增多[7,17]。本研究觀察組采用單孔腹腔鏡下使用縫線穿引器,術中無血管損傷,對照組精索血管損傷發(fā)生率為8.3%,輸精管血管損傷發(fā)生率為10%,使用縫線穿引器具有明顯優(yōu)勢。單孔腹腔鏡下小兒疝囊高位結扎術需要手術者有一定的腹腔鏡手術操作基礎,需通過一段時間的學習才能掌握[17]。常規(guī)腹腔鏡手術采取兩孔法腹腔鏡下疝囊高位結扎術,此方法效果雖然肯定,但在開展過程中存在一些不足:①部分小兒由于肥胖、疝囊過大、內環(huán)口處腹膜皺褶較多,9號注射器針頭因其長度較短,約4 cm,難以完整縫合整個內環(huán)口處腹膜,不能行腹膜外疝囊完整高位結扎,容易復發(fā);而使用縫線穿引器,其長度較長,約10 cm,在手術操作時可以從縫線穿引器末端通道注入生理鹽水,使腹膜皺褶完全展平,能夠完整縫合內環(huán)口,易于手術操作,從而降低了手術操作難度;②9號針頭針尖銳利,易損傷血管;注射器針頭進針時往往由于解剖層次顯露不清,在輸精管或精索血管與腹膜沒有完全分離的情況下,容易使輸精管或精索血管成角,誤扎輸精管或精索血管,造成輸精管及精索血管的損傷,可導致術后出現(xiàn)血腫或睪丸萎縮,可能會導致成年后不育[18]。③部分病兒內環(huán)口腹膜較薄,在結扎時容易撕裂,單純結扎一次容易復發(fā)。縫線穿引器夾持從中間對折的2-0號慕絲線完整環(huán)繞疝囊頸,從對折處中點剪斷調整為2根單股線分別于體外打結行疝囊高位結扎,使用了兩道結扎線,可大大降低手術后的復發(fā)率[13]。本研究中觀察組無一例復發(fā),而對照組則有2例術后復發(fā),可能與此有關[4]。本研究中嚴格保證縫線穿引器單次穿過肌層到達腹膜外,避免結扎腹壁下過多組織,在保證結扎線結牢固的前提下,盡可能減少打結的數(shù)量,打結完成后提起腹壁使結扎線結完全位于腹膜外,而非皮下和腹外斜肌腱膜表面,可有效避免線結反應,目前所有病例隨訪暫未出現(xiàn)線結反應。
本研究使用縫線穿引器輔助單孔腹腔鏡是在兩孔法腹腔鏡的基礎上開展,手術只需要使用一個Trocar,縫線穿引器有獨特的鉗口設計,容易抓持縫線,操作簡單;在縫線穿引器前進過程中注水分離,可以有效使血管、輸精管與腹膜分離,避免損傷輸精管及精索血管,同時避免結扎過多的腹膜及腹膜外組織而導致輸精管或精索血管的成角或扭曲,這對于減少成年后排精異常、影響睪丸附睪發(fā)育或誘發(fā)繼發(fā)性精索靜脈曲張等并發(fā)癥可能有很好的作用[18-19]。縫線穿引器因其直徑略粗,在使用過程中如果直接經皮膚穿刺縫合,其阻力相對較大,不易操作;我們的體會是可以先在穿刺孔處用手術刀尖沿皮紋方向做一長度大小約2 mm的皮膚小切口,縫線穿引器再進行穿刺縫合,這樣有利于降低穿刺阻力,容易操作。對照組在隨訪過程中,部分病兒左下腹切口色素沉著或瘢痕明顯。觀察組切口的位置比較隱蔽,術后手術切口瘢痕與臍部皺褶在一起,外觀良好。
綜上所述,使用縫線穿引器經臍單孔腹腔鏡下完全腹膜外疝囊高位結扎手術可以達到常規(guī)腹腔鏡治療的相同效果,并具有創(chuàng)傷小、不易損傷血管、瘢痕隱蔽等優(yōu)勢,值得臨床推廣。

