急性近江粉褶蕈中毒的臨床特征及護理觀察
李秀花 楊志前 范遠玉
1.廣州市第十二人民醫院職業健康監護中心,廣東廣州 510620;2.廣州市第十二人民醫院職業病科,廣東廣州 510620
毒蕈種類繁多,全世界有記載的已超過1000 種,2014年我國有文獻分類的超過435 種。 不同種類的毒蕈所含毒素各不相同,毒性有強有弱,損害的靶器官各不相同, 由其導致的急性中毒臨床表現多種多樣。 目前我國學者根據毒蕈毒素累及不同的靶器官,出現不同的中毒臨床表現,將急性毒蕈中毒分為急性肝損型、急性腎衰竭型、溶血型、橫紋肌溶解型、胃腸炎型、神經精神型、光過敏皮炎型等7 種中毒臨床類型。 毒蕈中毒需根據致病毒蕈的種類及中毒類型的不同而采取不同的治療與護理措施。隨著人們對有毒蘑菇的認識不斷深入, 新的有毒蘑菇種類被逐漸發現,所有新發現的毒蕈的致病特點均需及時總結并進行臨床分型,以便指導臨床精準救治與護理。 廣州市第十二人民醫院于2016年6月首次發現以往國內未見報道的急性近江粉褶蕈中毒病例,此后又陸續收治同類患者,本研究對近年廣州市第十二人民醫院收治的急性近江粉褶蕈中毒患者的臨床特征和救治經過進行了總結與分析,為今后該類毒蕈中毒的臨床救治與護理提供科學依據。
1 資料與方法
1.1 一般資料
回顧性分析2016年6月至2021年7月廣州市第十二人民醫院收治的31 例急性近江粉褶蕈中毒患者的臨床資料,其中男16 例,女15 例;年齡1 歲9 個月~72 歲,平均(38.5±22.7)歲。31 例患者來源于10 起中毒事件,每起中毒事件涉及2~4 例,所有患者均為誤采有毒野生蘑菇,家庭聚餐進食后發病。納入標準:①進食野生蘑菇后出現中毒癥狀;②所食蘑菇種類經菌類鑒定專家明確鑒定為近江粉褶蕈;③經專業醫師及公共衛生醫師開展流行病學調查,確診急性近江粉褶蕈中毒;④臨床資料完整。排除標準:①合并其他毒物中毒;②所食蘑菇種類未進行鑒定;③臨床資料不完整。 收集所有患者的臨床資料,進行回顧性分析和總結。本研究經廣州市第十二人民醫院醫學倫理委員會批準。
1.2 方法
1.2.1 中毒救治 患者來院后即盡早洗胃,清除胃內未吸收的毒素,無腹瀉或腹瀉不明顯者予20%甘露醇或聚乙二醇導瀉;早期予大量輸液,促進毒素排出,補充葡萄糖、生理鹽水,保證能量供應,補充鈉鉀鈣鎂等電解質、復合維生素等,維持水、電解質、酸堿平衡;積極制酸護胃等對癥治療,并予還原性谷胱甘肽靜脈輸注等非特異性解毒護肝治療。
1.2.2 護理措施 ①洗胃護理。 盡早洗胃,清除胃內尚未吸收的毒素,患者左側臥位頭稍低,選擇合適的胃管經口腔插入,確定胃管進入胃內后,接自動洗胃機,以微溫清水洗胃,每次入液量300 ml 左右,注意每次進出量基本平衡,反復徹底清洗,洗至洗出液清潔無味,總量10~20 L,洗胃后予藥用碳片溶解后經胃管灌入。 ②監測病情與生命體征。 嚴密觀察患者的意識狀態、體溫、脈搏、呼吸、血壓、各項癥狀的變化,注意觀察皮膚濕度、溫度、出汗、瞳孔等情況。 ③及時開放靜脈通道,按醫囑輸液,補充電解質,認真觀察藥物的作用與反應,及時向醫生報告;準確記錄輸液量,記錄嘔吐與腹瀉的次數、量、性狀、顏色和氣味等,記錄尿量、24 h 出入量。④嘔吐護理。患者發生嘔吐時及時幫助患者坐起或側臥,頭偏向一側,以免誤吸。 吐畢漱口,更換被污染的衣服被褥,并開窗通風,去除異味。⑤飲食護理。 洗胃后根據病情按醫囑暫禁食,消化道癥狀減輕后先進食米湯或粥水等流質,病情好轉后改為半流質至普通飲食,以易消化食物為宜,避免進食油膩或刺激性的食物。
1.3 觀察指標
觀察并分析患者的臨床表現(臨床癥狀與實驗室結果)以及病情演變與轉歸情況。
1.4 統計學方法
2 結果
2.1 臨床表現
31 例患者臨床特征均符合胃腸炎型毒蕈中毒。潛伏期短,20 min~5 h,平均(1.18±1.16)h,大多在2 h內發病,出現急性胃腸炎表現。主要癥狀為惡心31 例(100.0%),嘔吐30 例(96.8%),嘔出物為胃內容物,其中嘔吐劇烈、嘔出黃色膽汁者20 例(66.7%),腹瀉31例(100.0%),腹痛19 例(61.3%),腹瀉均為黃色水樣便或稀爛便;主要伴隨癥狀:頭暈8 例(25.9%),乏力9 例(29.0%),體溫升高1 例(3.2%),尿量減少12例(38.7%),血壓偏低4 例(12.9%),心率>100 次/min 8例(25.8%)。 主要異常檢查結果為:白細胞(white blood cell,WBC)計數及中性粒細胞百分比(neutrophil granulocyte,NEUT%)異常升高29 例(93.5%),C 反應蛋白(C-reactive protein,CRP)輕度升高6 例(19.4%);低鉀血癥8 例(25.8%),低鈉血癥8 例(25.8%)、血漿滲透壓(plasma osmotic pressure,Osm)下降2 例(6.5%)、血漿二氧化碳總量(total plasma carbon dioxide content,TCO)下降17 例(54.8%)、血尿素氮(blood urea nitrogen,BUN)升高11 例(35.5%)、肌酐(creatinine,Cr)升高12 例(37.7%),肝功能檢查大致正常(表1)。
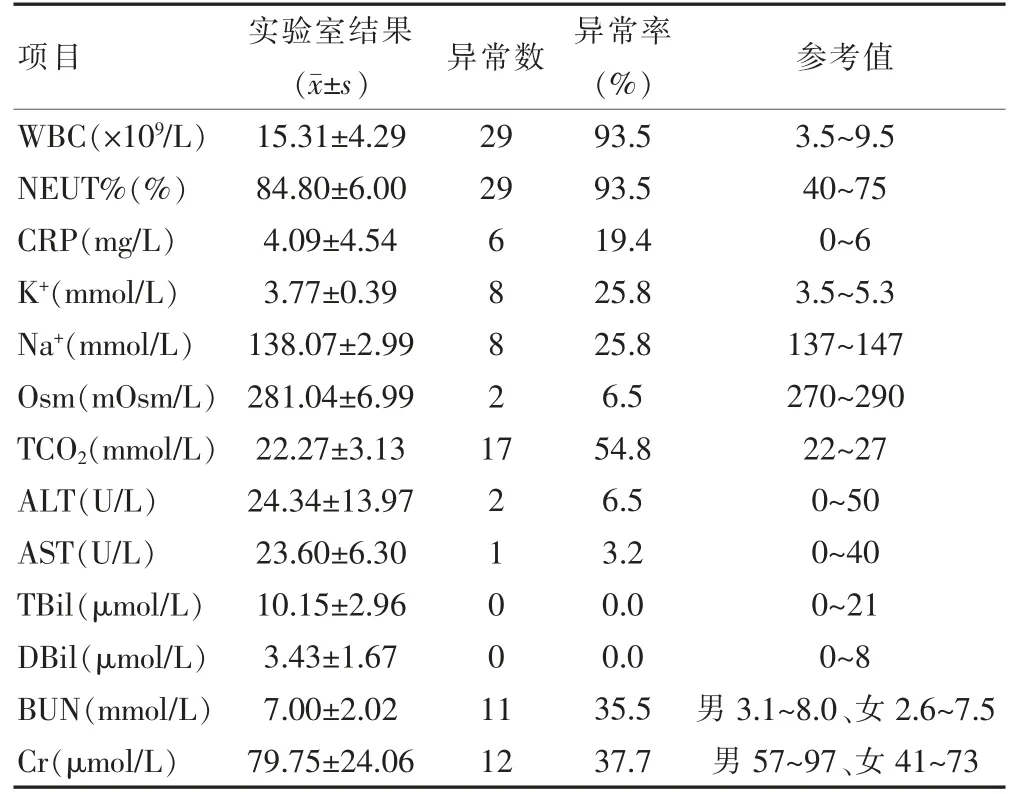
表1 31 例急性近江粉褶蕈中毒患者實驗室檢查結果
2.2 病情演變與轉歸
31 例患者均在積極治療后6~48 h 內癥狀完全緩解;外周血WBC 計數、NEUT%、CRP 均在1~2 d 內恢復正常;水、電解質紊亂及代謝性酸中毒、失水導致的BUN、Cr 升高亦均在短期內恢復。 所有患者經監測肝腎酶學指標均無異常,尿常規檢查、心電圖、胸片檢查、肝膽脾胰及泌尿系B 超檢查無特殊改變,監測肝、腎、心腦等器官功能均正常,住院1~4 d,均治愈出院,平均住院日(2.58±1.06)d。出院后隨訪1 周,患者均未出現病情反復,追蹤復查肝腎功能正常。
3 討論
3.1 急性毒蕈中毒臨床表現多種多樣, 病死率及預后差異大
蘑菇是我國人民喜好的一類食物。 蘑菇種類繁多,世界上已報道的大型真菌數約14 000 種,我國報道的有3800 種以上。誤食有毒蘑菇引起的毒蕈中毒,是我國常見的食源性中毒,已成為我國食源性疾病中病死率最高的一類急診。 我國多地食源性疾病統計數據顯示,毒蕈中毒報告起數和死亡人數均居首位。 毒蕈中毒已經成為全球性的公共衛生問題。然而,因導致中毒的毒蕈種類不同,急性毒蕈中毒可分為急性肝損型、急性腎衰竭型、溶血型、橫紋肌溶解型、胃腸炎型、神經精神型、光過敏皮炎型等7 種中毒臨床類型。 不同類型的毒蕈中毒病死率及預后差異很大。 導致死亡的毒蕈中毒主要是具有肝毒性的鵝膏菌屬品種,占我國占毒蕈中毒總死亡人數的90%以上。 大多數種類的毒蕈中毒只導致急性胃腸炎,屬胃腸炎型毒蕈中毒,預后良好。
3.2 近江粉褶蕈是新發現的有毒蘑菇, 需及時研究其中毒臨床特征
隨著人類生產實踐的發展,新的有毒蘑菇種類逐漸被發現,研究新發現的毒蘑菇品種的中毒臨床特征,在防治毒蕈中毒中起著非常關鍵的作用。 粉褶蕈屬是傘菌目粉褶蕈科中最大的一個屬,我國對其研究起步較晚。 近江粉褶蕈又名奧米粉褶蕈,是粉褶蕈屬中的一種, 目前對近江粉褶蕈的相關研究較少,近江粉褶蕈在云南、貴州、廣東、海南、江西等地均有分布。 2016年以前國內尚無近江粉褶蕈中毒的報告,2016年6月廣州市第十二人民醫院首次發現由近江粉褶蕈導致的毒蕈中毒患者。
3.3 相關部門應加強宣教,防范近江粉褶蕈中毒的發生
本研究對近年廣州市第十二人民醫院收治的10起共31 例急性近江粉褶蕈毒蕈中毒患者的臨床資料進行了回顧性分析,發現近江粉褶蕈中毒在廣東地區的發生有明顯的季節性,集中發生于每年6月至7月初,此期間同時也是當地較稀缺的可食用菌雞樅(俗稱“荔枝菌”)的生長時期,因近江粉褶蕈與“荔枝菌”的外形、生長習性相近,容易混淆而導致誤采誤食,發生中毒事件。 本研究10 起中毒事件誤采毒蕈者均非首次采食野蘑菇,其中7 起事件中采摘者誤認為所采野蘑菇為當地可食用的“荔枝菌”,3 起事件中采摘者同時采摘到可食用菌與毒蕈,混合進食后導致中毒發生, 故各相關部門應強化禁止采食野蘑菇的宣教,防范急性毒蕈中毒事件的發生。
3.4 近江粉褶蕈中毒屬胃腸炎型毒蕈中毒,預后良好
本研究患者均于進食近江粉褶蕈后出現中毒癥狀,潛伏期短,20 min~5 h,大多在2 h 內發病,發病的快慢及病情嚴重程度與食用毒蕈的量明顯相關,出現惡心、嘔吐、腹痛、腹瀉、頭暈、乏力等急性胃腸炎表現; 所有患者經積極治療后胃腸炎癥狀均在短期內好轉,病程后期無出現肝腎、腦及神經系統等實質臟器損傷。吳春蕾等報告2 起共3 例近江粉褶蕈中毒病例,3 例患者均只發生急性胃腸炎表現, 未出現肝腎等實質臟器損傷,治療后短期內好轉。 與本研究患者表現相似。 可見急性近江粉褶蕈中毒臨床類型屬胃腸炎型毒蕈中毒。 毒蕈中毒應盡快明確致病毒蕈的種類,并結合臨床表現、中毒潛伏期等臨床資料,盡快明確毒蕈中毒的臨床類型,對于非致死性的胃腸炎型毒蕈中毒,可避免盲目使用血液凈化、血液灌流等過度治療手段, 加大患者的經濟負擔與心理負擔。
3.5 急性近江粉褶蕈中毒需積極防治并發癥
本研究中毒患者進食毒蕈的量較小,食入量3~270 g,平均(59.8±57.5)g,但胃腸炎癥狀均較嚴重,提示近江粉褶蕈含有大量的胃腸毒素,可引起嚴重的胃腸炎表現;其中2 例患者僅飲用湯汁、未進食蘑菇食料,亦出現明顯的中毒癥狀,而進食者飲用湯汁量越大,則中毒病情程度越重,可能與該毒蕈毒素屬水溶性,且在高溫下不被破壞有關。由于劇烈嘔吐并腹瀉,本研究患者出現水、電解質失調、低鉀、低鈉、脫水、代謝性酸中毒、低血壓、腎前性腎功能不全等并發癥的發生率高,其中代謝性酸中毒發生率達54.8%(17/31),明顯失水、血壓偏低發生率達38.7%(12/31),低鉀血癥發生率達25.8%(8/31)。 中毒患者外周血WBC 計數及NEUT%升高率達93.5%(29/31),CRP 升高率達19.4%(6/31),病程中患者大多數無發熱,對癥治療后大多于1~2 d 內恢復正常,提示為非細菌性急性炎癥反應。
3.6 毒蕈中毒應盡快明確中毒類型, 積極采取精準的護理對策
急性近江粉褶蕈中毒發病機制尚未完全闡明,無特效解毒藥物。對中毒患者的護理應強調盡早洗胃以清除胃內尚未吸收的毒素,減輕癥狀、吸附、導瀉,積極對癥支持、嚴密觀察生命體征,準確記錄出入量,及時補液、補充營養,維持水、電解質、酸堿平衡,尤其需警惕進食量大者或有基礎疾病者可能出現嚴重的脫水、內環境紊亂、酸堿失調,甚至低血壓、休克、繼發性腎損害,造成危險。 因群體性中毒容易造成患者緊張焦慮,應加強心理護理,對患者多作鼓勵,耐心解答患者及家屬提出的問題,加強心理疏導,化解患者及家屬的緊張情緒。毒蕈中毒的護理中還應積極配合流行病學調查,詳細詢問可疑食物進食史,同時進食者情況等,盡快將可疑毒蕈樣品送專業機構進行蘑菇種類鑒定;精準評估每例患者進食毒蕈的時間、食入量、毒蕈的烹煮方式、有無同時飲用湯汁、發病潛伏期等,有利于病情程度及預后的判斷。
綜上所述,急性近江粉褶蕈中毒屬胃腸炎型毒蕈中毒,治療后病情在短期內均能緩解,總體預后良好。近江粉褶蕈中毒后胃腸炎癥狀常較嚴重,臨床上應盡早洗胃、導瀉,對癥支持并積極綜合護理,密切觀察監測病情,積極防治酸堿失調、電解質紊亂、脫水、低血壓、休克、繼發性腎損害等并發癥。毒蕈中毒應及時鑒定致病毒蕈的種類,明確毒蕈中毒的臨床類型,根據致病毒蕈的種類及中毒類型采取精準的治療與護理措施,方能達到良好的治療效果,并可避免不必要的過度醫療。

