胸痛中心持續改進機制對急性ST段抬高型心肌梗死患者 救治成功率及心血管不良事件發生率的影響
谷茜
南京醫科大學第二附屬醫院 210011
急性ST段抬高型心肌梗死(STEMI)是臨床較兇險的心腦血管疾病,患者起病急、發展迅速、風險性高、治療時間依賴性強,故為了能使STEMI患者得到及時有效的識別與救治,臨床特別成立胸痛中心,同時不斷提高胸痛中心醫護人員的相關知識與技能水平,優化規范救治流程、節約急診救治時間,充分保障患者的生命安全〔1-2〕。鑒于此,該院胸痛中心借鑒他院胸痛中心工作流程,自2019年1月起實施持續改進機制,不斷磨合總結、分析整改,旨在探討該機制對SETMI患者救治成功率及防治心血管不良事件(MACE)發生率的影響。
1 資料與方法
1.1 一般資料
將南京醫科大學第二附屬醫院胸痛中心2018年6~12月實施持續改進機制前收治的50例STEMI患者作為對照組,2019年1~6月實施持續改進機制后收治的52例STEMI患者作為試驗組。納入標準:①心電圖提示ST段抬高,確診為STEMI;②首次發病,胸痛發作時間<12 h;③存在明顯胸痛癥狀及血流動力學紊亂者;④行經皮冠狀動脈介入手術(PCI)手術治療;⑤臨床資料完整。排除標準:①院前溶栓治療后再通;②既往有PCI手術史或手術禁忌證;③合并嚴重臟器功能障礙、精神障礙者;④病情不穩定,引起延遲再灌注者。對照組男38例,女12例;年齡58~78歲,平均(62.26±5.58)歲;胸痛發作至就診時間2~6 h,平均(3.56±0.48)h。試驗組男41例,女11例;年齡59~78歲,平均(63.04±5.62)歲;胸痛至就診時間2~7 h,平均(3.60±0.51)h。組間資料對比差異無統計學意義(P>0.05),具有可比性。
1.2 方法
成立胸痛中心,并借鑒其他醫院胸痛中心的救治流程,與本院實際情況相結合并分析其存在的問題,為此制定相應的系統培訓計劃以及改進流程,于2019 年1月完成胸痛中心醫護人員的系統化培訓、考核及流程改進,并加以落實。具體措施如下:①系統化培訓和考核:綜合評估胸痛中心醫護人員心電圖判讀能力、鑒別診斷胸痛能力以及救治流程的掌握度和執行度等方面的實際情況,制定相應的系統化培訓方案,包括安排醫護人員到心電圖室學習,對其進行胸痛識別與處理等方面的知識和技能培訓,進行時間點管理、肌鈣蛋白檢測、手續辦理流程等方面的培訓和考核;加強醫護人員對STEMI的重視度和對救治目標的意識。②簡化手續辦理流程,患者進入急診科后由分診護士接待并直接辦理建卡注冊手續;預設胸痛醫囑包,讓接診醫師及時下醫囑,啟動患者診療;于床旁進行肌鈣蛋白定量檢測。③開通家屬綠色通道卡,指導患者家屬到指定窗口繳費/記賬或取藥,直接將患者送入導管室后,家屬可補辦入院手續。④與中心運輸合作,院外便可將患者心電圖傳送至胸痛中心,待確診為STEMI,提前做好手術準備,患者入院后繞行急診直接送入導管室,相關手續入院后補辦。
1.3 觀察指標
①對比實施持續改進機制前后收治的STEMI患者的救治成功率和救治流程時間等指標,包括急診掛號時間、首次下醫囑時間、急診停留時間及D2B時間。其中急診掛號時間是指患者自進入急診科后到完成注冊建卡的時間;首次下醫囑時間是指自進入急診科至醫生首次下醫囑時間;急診停留時間是指患者自進入急診室至離開急診室時間;D2B時間是指患者自進入急診室至轉入導管室行球囊擴張的時間。②對比兩組出現嚴重心力衰竭、惡性心律失常、再發心肌梗死、心源性休克、心源性死亡等MACE發生率。
1.4 統計學方法
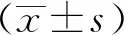
2 結果
2.1 兩組救治成功率比較
對照組救治成功率為84.00%(42/50),試驗組救治成功率為98.08%(51/52);組間對比,差異有統計學意義(χ2=4.651,P<0.05)。
2.2 兩組救治流程時間指標比較
試驗組急診掛號、首次下醫囑、急診停留以及D2B時間均短于對照組,差異有統計學意義(均P<0.05)。見表1。
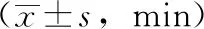
表1 兩組STEMI患者的救治流程時間指標對比
2.3 兩組MACE發生率比較
試驗組MACE發生率低于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組MACE發生率對比〔n(%)〕
3 討論
因胸痛中心成立初期臨床經驗較少,需借鑒其他醫院胸痛中心的救治流程,但這些流程與該院臨床實際情況內容不完全相符,實施進展較為緩慢且困難,需不斷磨合總結,對其工作展開過程中存在的問題加以分析整改,以實現救治流程的規范化、優越化、科學化〔3-4〕。
自胸痛中心成立后,通過對醫護人員在心電圖判讀、胸痛鑒別診斷、急診流程執行等方面進行綜合評估,可及時發現醫護人員和流程制度中所存在的問題,以便制定相應的培訓方案〔5-6〕。加強醫護人員的培訓,可提高醫護人員的知識掌握度及流程運用熟練度。同時加強醫護人員對胸痛患者的重視度,確定救治目標,不斷強化時效意識,可明顯縮短患者救治時間,提高救治成功率〔7-8〕。由于初期患者家屬需前往收費室辦理建卡注冊手續,大大延長患者的救治時間,導致患者病情危重,救治成功率較低,為節約患者救治時間,該院將原本填寫個人信息及收費室建卡注冊等手續均轉移至分診臺,簡化手續辦理流程,患者個人信息及時轉入醫院信息系統,促使家屬快速完成掛號流程,縮短掛號時間〔6〕;同時預設胸痛醫囑包,可節約醫生逐條勾選醫囑時間,以便節省時間觀察評估患者病情或進行其他操作,縮短急診診療總時間〔9-10〕。而加強多科合作流程是節省診療總時間的關鍵環節,優先急診患者先注冊,并為胸痛患者預設綠色通道窗口,讓其優先繳費或急診和取藥〔11-12〕;同時實現床旁肌鈣蛋白定量檢測,有利于快速準確評估患者病情;實行心內科與中央運輸合作,可先行評估確診,使患者入院后繞行急診科直接送至導管室,實現無縫銜接,縮短患者救治時間,提高救治成功率〔13-14〕。本研究證實,胸痛中心采用持續改進機制有利于縮短STEMI患者救治救治時間,提高救治成功率,減少MACE的發生,保證患者生命安全。但持續改進機制也存在一定局限性,如STEMI發病時間超過12h,患者病情處于危重期,血流動力學紊亂,需先在急診科進行搶救,以便穩定病情,但過長的急診搶救時間可導致急診停留時間延長,增加總救治時間;同時本研究未納入患者近期及遠期病死率,無法準確判斷胸痛中心持續改進機制是否有利于提高患者治療有效率及生存周期。
綜上所述,胸痛中心實施持續改進機制可提高STEMI患者救治成功率,采用系統化培訓可加強胸痛中心醫護人員心電圖判讀能力、鑒別診斷胸痛能力,增強時效意識及診療水平;同時不斷磨合改進、優化救治流程,加強多學科協助,有利于節約救治時間,加快診療進程,提高救治成功率。因此不斷探索、改進胸痛中心管理機制有利于為STEMI患者提高更加快速、便捷、高效的診療服務。
利益沖突所有作者均聲明不存在利益沖突

