鼠尾草酸基于TLR4/NF-κB/NLRP3通路對膿毒血癥所致急性腎損傷大鼠腎臟及血管內皮的保護作用▲
商健茹 黃光慶 趙 旭 柏 勇 劉 杰
(湖北醫藥學院附屬十堰市人民醫院急危重癥中心重癥醫學科,湖北省十堰市 442000)
膿毒血癥是指一種因感染性因素而導致的全身性炎癥反應綜合征,其中有42%的膿毒血癥患者會出現急性腎損傷(acute kidney injury,AKI)[1]。膿毒血癥合并AKI患者的病死率高達70%以上,是單純AKI或單純膿毒血癥患者的5倍[2]。AKI的主要病理機制是缺血或腎毒性因素而導致腎小管急性壞死[3]。研究表明,血管內皮細胞的損傷可減少血管灌注及腎小管上皮細胞供氧和營養物質的輸送,加重腎臟的缺氧缺血,從而導致腎功能損傷[4]。目前,尚缺乏治療AKI的有效方案。因此,尋找治療AKI的有效藥物具有重要意義。鼠尾草酸是迷迭香的主要活性成分,具有抗氧化、抗炎、神經保護等藥理作用[5]。研究表明,鼠尾草酸可抑制核因子κB(nuclear factor kappa-B,NF-κB)信號通路,改善糖尿病導致的腎損傷[6]。但鼠尾草酸對膿毒血癥所致AKI的作用,目前尚未見到相關報告。本研究采用盲腸結扎穿刺法構建膿毒血癥AKI大鼠模型,并采用鼠尾草酸進行干預,觀察鼠尾草酸對膿毒血癥所致AKI大鼠模型的腎臟和血管內皮細胞的保護作用,探討鼠尾草酸對Toll樣受體4(Toll-like receptor 4,TLR4)/NF-κB/NOD樣受體熱蛋白結構域相關蛋白3(NOD-like receptor thermal protein domain associated protein 3,NLRP3)信號通路的影響,以期為鼠尾草酸的臨床應用提供理論依據。
1 材料與方法
1.1 材料
1.1.1 實驗動物:50只無特定病原體級SD雄性大鼠由廣州市旭生生物科技有限公司提供[SCXK(粵)2019-0045],12周齡,體質量200~220 g,每籠5只,飼養于(22±2)℃恒溫、50%~60%濕度且無特殊病原體的環境中,水和食用飼料均經滅菌后由大鼠自由攝入。所有動物實驗均通過本院醫學倫理委員會批準。
1.1.2 主要試劑和儀器:鼠尾草酸(≥97%)購自上海阿拉丁生化科技股份有限公司(批號:C117958);戊巴比妥鈉購自青島捷世康生物科技有限公司(批號:191109);HE染色液、ECL試劑盒購自北京索萊寶科技有限公司(批號:G1120、PE0010);SDS-PAGE、RIPA裂解液、PVDF膜均購自上海碧云天生物技術有限公司(批號:P0690、P0013C、FFP32);血肌酐和血尿素氮ELISA試劑盒購自上海吉泰依科賽生物科技有限公司(批號:02161、07531);二喹啉甲酸(bicinchoninic acid,BCA)試劑和牛血清白蛋白(bovine serum albumin,BSA)購自美國Thermo Fisher Scientific有限公司(批號:23225、23209);兔抗鼠NF-κB、NF-κB抑制蛋白(inhibitor of NF-κB,IκB)α、TLR4、NLRP3、血管性血友病因子(von Willebrand factor,vWF)和β-actin單分子抗體及山羊抗兔二抗均購自英國Abcam公司(批號:ab239882、ab18450、ab217274、ab263899、ab6994、ab199553、ab150077)。CX43型電子顯微鏡購自日本Olympus公司;SAF-680T型酶標儀購自上海巴玖實業有限公司;Experion型電泳儀購自美國Bio-Rad公司。
1.2 模型建立與干預 采用隨機數字表法將實驗大鼠分為健康對照組、模型組、鼠尾草酸低劑量組(50 mg/kg)、鼠尾草酸中劑量組(100 mg/kg)和鼠尾草酸高劑量組(200 mg/kg),每組10只。除健康對照組外,其他4組大鼠參照文獻[7]建立膿毒血癥所致AKI模型:給予大鼠經腹腔注射30 mg/kg戊巴比妥鈉1.4 mL進行麻醉,體溫維持在36.5 ℃~37.5 ℃。麻醉成功后,將大鼠側臥固定于操作臺,腹部脫毛,碘附消毒后鋪孔巾,腹部正中線做一2 cm切口,暴露盲腸,在回盲瓣1.5 cm的盲腸末端用4-0線結扎,接著在盲腸遠端用18號針頭刺穿2次。擠壓盲腸,擠出腸腔內少許糞便后將盲腸放入腹腔內,用3-0線縫合腹腔。健康對照組大鼠經腹腔注射30 mg/kg戊巴比妥鈉1.4 mL進行麻醉,剖腹探查后再以3-0線縫合腹腔。所有大鼠術后6 h皮下注射1 mL生理鹽水改善循環。
給藥劑量參考文獻[8],以羧甲基纖維素鈉溶解鼠尾草酸,配制濃度為50、100、200 mg/kg的鼠尾草酸藥液。在盲腸結扎穿刺術后3 d,分別給予鼠尾草酸低、中、高劑量組大鼠灌胃50、100、200 mg/kg的鼠尾草酸藥液,給予健康對照組、模型組灌胃等量的生理鹽水,1次/d,持續4周。
1.3 樣本處理 于末次干預后24 h,采用30 mg/kg戊巴比妥鈉腹腔注射麻醉所有大鼠后對其進行腹部解剖,經腹主動脈采血8 mL,常溫靜置30 min后,4 ℃下3 000 r/min離心15 min收集血清,用于檢測肌酐、尿素氮水平。然后處死大鼠,經腹主動脈反復灌注預冷的PBS,當腎臟顏色轉為白色后取出左側腎臟,去除包膜,濾紙吸干后沿著腎門沿冠狀面破開,一半放入10%多聚甲醛中固定,常規脫水、浸蠟、包埋及切片,用于觀察腎臟病理形態,另一半放入液氮中凍存備用。
1.4 腎臟病理形態學檢測 將固定于10%多聚甲醛的大鼠腎臟組織制作成5 μm石蠟切片,將切片烤干后進行脫蠟處理,之后順序置入不同濃度的酒精中脫水3 min,使用蘇木精染色5 min后流水清洗3次,使用鹽酸酒精分化處理30 s,充分清洗之后使用0.5%伊紅液染色5 min后,在光學顯微鏡下觀察各組大鼠腎組織的病理學變化。采用半定量評分規則評價腎損傷程度[9]:腎小管有無損傷、腎小管上皮細胞有無凋亡及刷毛緣有無減少(無=0分,有=1分),腎小管腔內有無擴張(無=0分,有=1分),腎間質或腎小球毛細血管有無充血情況(無=0分,有=1分),腎間質有無管型(無=0分,有=1分),腎間質有無炎癥浸潤(無=0分,有=1分)。計算總分0分為無明顯病變,評分越高表明腎損傷程度越重。
1.5 ELISA檢測血清肌酐和尿素氮水平 根據ELISA說明書,將標準品梯度稀釋后,依次加入100 μL樣品,孔板覆膜后于37 ℃下進行孵育。孵育1 h后,棄去上清液,依次加入抗體工作液和酶結合液,覆膜后37 ℃孵育30 min。加入顯色液,避光孵育10 min,加入終止液,于酶標儀450 nm波長處檢測各孔吸光度值。每組設置5個復孔。
1.6 Western blot檢測相關蛋白表達量 取凍存于液氮中的大鼠腎臟組織0.5 mg,采用低溫勻漿儀勻漿30 s,蛋白裂解混懸裂解液[RAPI ∶苯甲基磺酰氟(phenylmethylsulfonyl fluoride,PMSF) ∶磷酸蛋白酶抑制劑體積比為100 ∶1 ∶1]緩沖液裂解蛋白后提取各樣品的總蛋白。采用BCA試劑檢測蛋白質的總濃度后,將其變性并儲存于-20 ℃。通過SDS-PAGE分離蛋白后將其轉移到PVDF膜,采用3% BSA常溫封閉膜2 h,TBST洗滌3次,10 min/次。將膜分別放入一抗NF-κB、IκBα、TLR4、NLRP3、vWF和β-actin中(抗體 ∶稀釋液=1 ∶1 000),4 ℃孵育過夜。TBST洗滌3次,10 min/次,放入二抗混懸液(二抗 ∶3% BSA=1 ∶4 000)中,室溫孵育2 h。TBST洗滌3次,10 min/次,使用ECL孵育1~3 min,放入化學發光成像儀進行顯影。通過ImageJ軟件分析灰度值,以β-actin為內參計算目的蛋白的相對表達量。
1.7 統計學分析 采用GraphPad Prism 7軟件進行統計學分析。計量資料以(x±s)表示,多組間比較采用單因素方差分析,進一步兩兩比較采用LSD-t檢驗。以P<0.05為差異有統計學意義。
2 結 果
2.1 各組大鼠腎臟組織病理形態學的比較 健康對照組大鼠腎臟組織結構清晰,形態完整,無損傷。模型組大鼠腎組織水腫,可見炎性細胞浸潤,腎小球皺縮,內皮細胞腫脹,腎小管管腔變窄。與模型組比較,鼠尾草酸低、中、高劑量組大鼠腎臟組織結構和形態趨于完整,炎性細胞浸潤減少,存在輕度腎組織水腫現象,腎小球皺縮恢復,內皮細胞結構趨于正常,腎小管管腔變大,腎臟組織病理損傷不同程度減輕,其中高劑量組減輕程度最為明顯。模型組腎臟組織病理損傷評分高于健康對照組(P<0.05);與模型組比較,鼠尾草酸低、中、高劑量組腎臟組織病理損傷評分均降低,且呈劑量依賴性(均P<0.05)。見表1。
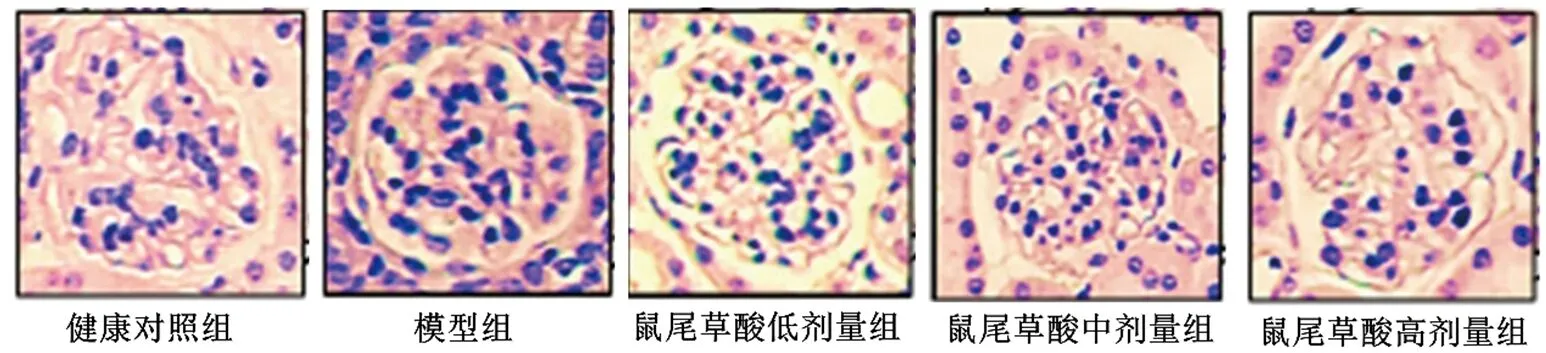
圖1 各組大鼠腎臟HE染色結果(×200)
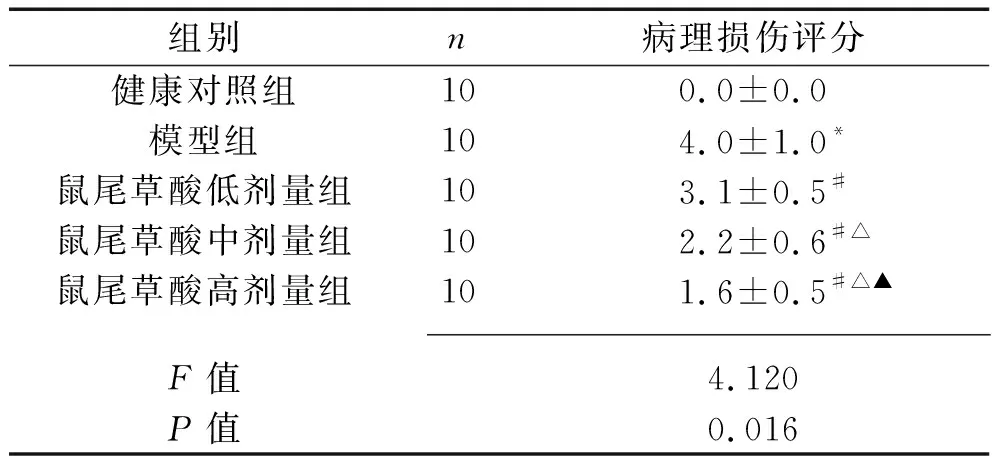
表1 各組大鼠腎臟病理損傷評分的比較(x±s,分)
2.2 各組大鼠腎組織中vWF表達量的比較 與健康對照組比較,模型組大鼠腎組織中vWF表達量增加(P<0.05)。與模型組比較,鼠尾草酸低、中、高劑量組vWF表達量均降低(均P<0.05),但各劑量鼠尾草酸組vWF蛋白表達量差異無統計學意義(均P>0.05),見表2和圖2。
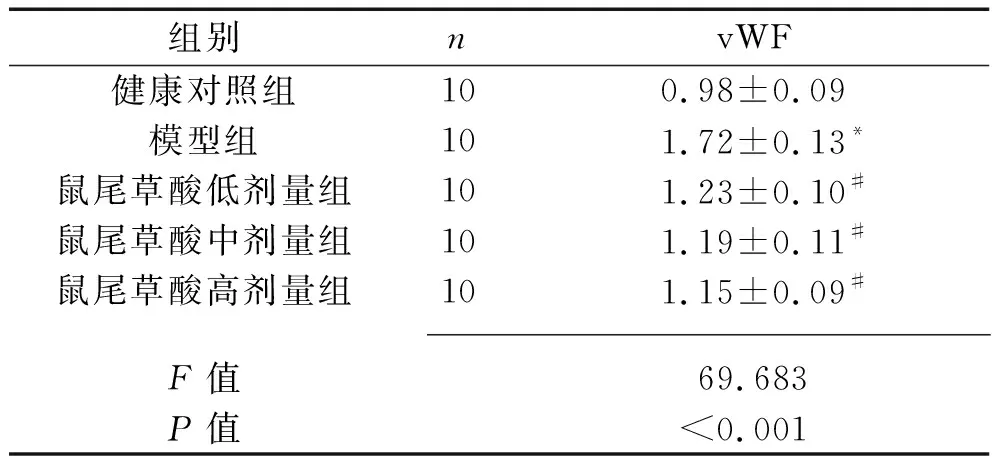
表2 各組大鼠腎組織中vWF蛋白相對表達量的比較(x±s)

圖2 各組大鼠腎組織中vWF蛋白的表達情況
2.3 各組大鼠血清肌酐和尿素氮水平的比較 與健康對照組比較,模型組血清肌酐和尿素氮水平增加(P<0.05)。與模型組比較,鼠尾草酸低、中、高劑量組血清肌酐和血尿素氮水平均降低,且呈劑量依賴性(均P<0.05)。見表3。
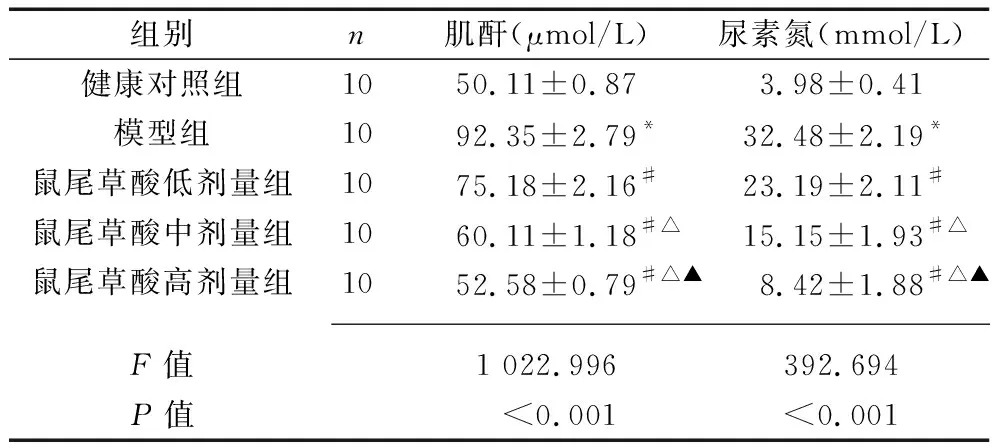
表3 各組大鼠血清肌酐和尿素氮水平的比較(x±s)
2.4 各組大鼠腎組織中TLR4、NF-κB、NLRP3、IκBα蛋白表達量的比較 與健康對照組比較,模型組大鼠腎組織中TLR4、NF-κB和NLRP3蛋白表達量均增加(均P<0.05),IκBα蛋白表達量降低(P<0.05)。與模型組比較,鼠尾草酸低、中、高劑量組TLR4、NF-κB和NLRP3蛋白表達量均降低(均P<0.05),IκBα蛋白表達量均增加(P<0.05),但鼠尾草酸各劑量組的NF-κB、IκBα、TLR4和NLRP3表達量比較差異無統計學意義(均P>0.05),見表4,圖3。
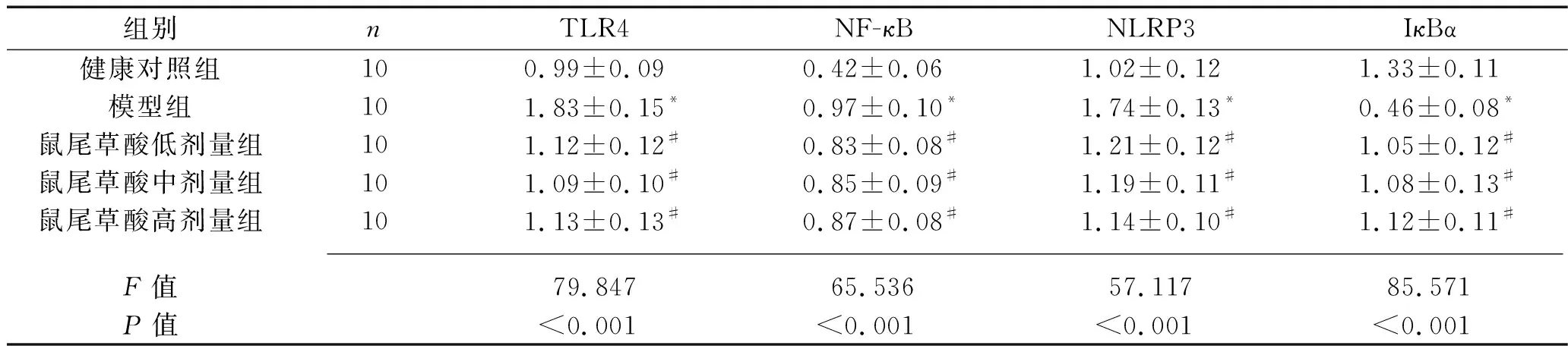
表4 各組大鼠腎組織中TLR4、NF-κB、NLRP3、IκBα蛋白表達量的比較(x±s)
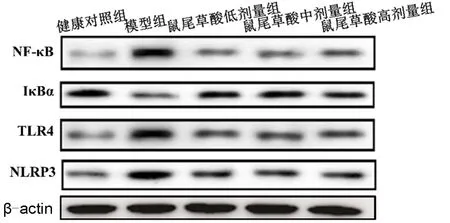
圖3 各組大鼠腎組織中TLR4、IκBα、NF-κB、NLRP3蛋白表達情況
3 討 論
AKI的主要臨床癥狀是尿量減少、腎小球濾過率降低、血清肌酐和尿素氮水平增加、腎小管上皮損傷,在短時間內可誘發包括腎臟等多器官功能衰竭[10]。AKI病情發展迅速,病死率高,預后差[11]。膿毒血癥是誘發AKI的主要原因之一[12]。目前認為膿毒血癥引起AKI的主要因素是炎性介質釋放增加、凝血功能異常、腎缺血再灌注、內毒素釋放和細胞壞死,而血管內皮細胞的活化是膿毒血癥致AKI發生的重要血液動力學因素,主要機制是內皮細胞受損、血管擴張因子減少、血管內壁結構完整性被破壞導致腎微循環功能障礙[13]。
盲腸結扎穿孔法制備的膿毒血癥模型是目前公認的與臨床相關性較強的膿毒血癥急性腎損傷模型。本研究根據相關文獻[7]采用盲腸結扎穿孔法制備膿毒血癥模型,結果顯示,與健康對照組比較,模型組大鼠腎組織水腫,可見炎性細胞浸潤,腎小球皺縮,內皮細胞腫脹,腎小管管腔變窄。血清肌酐和尿素氮水平明顯增加,說明模型組大鼠的腎功能受損。vWF在止血和血栓形成過程中有重要作用,血管內皮細胞損傷后,機體產生大量vWF,形成微血栓,導致微循環障礙[14]。因此,vWF可作為血管內皮細胞損傷的標志物。本研究結果顯示,與健康對照組比較,模型組大鼠腎組織中vWF蛋白表達量增加(P<0.05),與以往研究結果[15]相似,上述結果說明本研究的膿毒血癥所致AKI大鼠模型構建成功。
鼠尾草酸是酚型二萜類化合物,是迷迭香的強氧化劑[16]。研究表明,鼠尾草酸可降低慶大霉素誘導的AKI大鼠血清中肌酐和尿素氮水平,改善腎臟損傷[8]。此外,鼠尾草酸還可減輕順鉑誘導的大鼠腎臟損傷[17]。但鼠尾草酸對膿毒癥所致AKI的影響目前尚不清楚。本研究使用鼠尾草酸干預膿毒血癥致AKI大鼠模型,結果顯示,鼠尾草酸能減輕膿毒血癥致AKI大鼠模型的腎臟損傷,下調其血清肌酐、尿素氮及vWF蛋白的水平,說明鼠尾草酸對膿毒血癥致AKI大鼠模型具有積極的治療作用,可以抑制缺血缺氧引起的內皮細胞損傷,從而發揮保護血管內皮細胞的作用。本研究結果還顯示,鼠尾草酸對膿毒血癥致AKI大鼠模型腎組織損傷及血清肌酐、尿素氮水平的改善作用具有劑量依賴性,高劑量鼠尾草酸的干預效果更明顯。而隨著鼠尾草酸劑量的增加,膿毒血癥致AKI大鼠模型腎臟組織中的vWF蛋白表達量降低,但各劑量間差異無統計學意義(P>0.05),說明低劑量的鼠尾草酸即可有效減輕膿毒癥AKI大鼠腎血管內皮細胞的損傷。這些研究結果為鼠尾草酸保護血管內皮細胞提供了理論依據。
TLR4/NF-κB/NLRP3信號通路是機體調節細胞增殖和凋亡、氧化應激及免疫炎癥等的主要信號通路,在AKI的發生、發展過程中具有重要的調控作用[18]。TLR4的激活可促進NF-κB蛋白向細胞核內轉移[19]。在正常情況下,細胞質中的NF-κB蛋白二聚體與IκBα結合形成復合物,當IκBα磷酸化失活后,NF-κB被活化并移位至細胞核,誘導NLRP3炎癥小體的表達[20]。研究表明,NLRP3在膿毒血癥AKI模型中起著非常重要的作用,其通過激活NF-κB信號通路進一步促進炎癥反應,加重臟器損傷,可成為治療腎損傷的新靶點[21]。本研究結果顯示,與模型組比較,鼠尾草酸低、中、高劑量組TLR4、NF-κB和NLRP3蛋白表達量均降低(均P<0.05),IκBα蛋白表達量增加(P<0.05),說明鼠尾草酸可以抑制TLR4、NF-κB和NLRP3蛋白的表達,促進IκBα的表達,提示鼠尾草酸可通過阻礙TLR4/NF-κB/NLRP3信號通路的傳導,減輕血管內皮損傷,從而保護腎臟功能。但鼠尾草酸各劑量組NF-κB、IκBα、TLR4和NLRP3蛋白表達量差異無統計學意義(均P>0.05),由此可見低劑量鼠尾草酸即可發揮調節TLR4/NF-κB/NLRP3信號通路的作用,但高劑量鼠尾草酸對腎的保護作用更具優勢。
綜上所述,鼠尾草酸對膿毒血癥致AKI大鼠模型具有較好的腎臟保護作用,其主要機制可能與改善血管內皮細胞損傷,以及抑制TLR4/NF-κB/NLRP3信號通路有關。本研究還存在一定不足,后續需深入研究鼠尾草酸干預膿毒血癥致AKI的藥理機制及相關劑量關系。

