評價乳腺癌免疫組織化學染色及質量控制的臨床效果
朱曉琳 尚宇
(1 大連市中心醫院病理科,遼寧 大連 116000;2 大連醫科大學附屬第一醫院,遼寧 大連 116000)
乳腺癌是女性最為常見的惡性腫瘤之一,發病率較高,發病率僅次子宮癌,對于女性的威脅較大。乳腺癌病變較特殊,中晚期時存在明顯的病灶轉移情況,腋下、甲狀腺等位置的淋巴結均可能存在局部浸潤的情況,此時治療措施受限,僅能經放化療延續生命,而且治療效果有限。而乳腺癌早期能實現較好的臨床轉歸,因該階段內病灶并未轉移,僅需通過乳腺切除治療或予以保乳手術治療,均能消除癌變細胞,延長乳腺癌患者的生存期,因而予以乳腺癌早期鑒別診斷至關重要[1]。乳腺癌均需要進行病理檢查以便為臨床治療提供數據參考。病理檢查中,標本染色是檢查的關鍵,染色后在特定條件下標本會出現不同的顏色,以此提示是否存在乳腺癌。以往的常規染色措施有穩定性不足的情況,會造成檢查結果的異常,不利于提高乳腺癌的檢出準確率[2]。免疫組織化學染色作為病理檢查的重要方法之一,在臨床上占有重要意義,在進行免疫組織化學染色的過程中,不同性質的乳腺細胞會形成不同的顏色,能準確鑒別乳腺癌,可把握癌癥治療的時機[3]。但操作者的質量控制水平均會對試驗結果造成影響,在研究中需由同一位檢驗人員完成乳腺標本組織的染色處理,以維持檢查穩定性,使乳腺癌患者得到準確且及時的治療。因此本文通過我院于2017年10月至2018年10月進行治療的乳腺癌患者50例,評定乳腺癌進行免疫組織化學染色的臨床效果以及質量控制的方式。
1 資料與方法
1.1 一般資料 將我院于2017年10月至2018年10月進行治療的乳腺癌患者50例作為本次研究對象,取兩份標本,將其分成免疫組織化學染色組和常規組。其中患者的年齡最大68歲,最小35歲,平均年齡(48.00±12.2)歲;體質量最低為46 kg,體質量最高為74 kg,平均體質量(60.31±2.53)kg;BMI指數最低為17 kg/m2,BMI指數最高為28 kg/m2,平均BMI指數(22.79±1.66)kg/m2;病程最短為3個月,最長為9個月,平均病程(6.41±1.53)個月。
納入依據:經過診斷確診為原發性高血壓[2];經過醫院倫理會批準,且患者及其家屬對研究均屬于知情、配合的狀態,同意書已簽署。排除依據:存在嚴重的肝腎功能不齊全;其他癌癥,精神障礙等患者。
1.2 方法
先準備試驗中所需要的用品:磷酸緩沖鹽溶液,第一抗體為免抗人雌激素受體,免抗人孕激素受體[4],免抗人CerbB-2單克隆抗體,第二抗體選擇快速免疫組化Elivision試劑盒,DAB顯色試劑盒。
準備完成之后,進行標本的制作,提取患者乳腺標本,進行提取的時候將其分成兩份,一份進行免疫組織化學染色,另一份進行常規的染色處理,提取的步驟如下:先利用含量為10%的甲醛溶液(福建石化集團三明化工有限責任公司綜合廠,國藥準字H35021355)進行固定[5-6],之后提取病變的組織,先用酒精進行梯度的脫水處理,利用二甲苯透明,以58%的石蠟進行浸蠟,在溫度為60 ℃的石蠟進行包埋,將標本制作成蠟塊,利用一次性的刀片將石蠟切片,切片的厚度在2~3 μm,在溫度為40 ℃的水中將切片展開,可以在水中加入適量的乙醇,這樣能夠讓切片更有張力,還能充分的展開,沒有褶皺的情況,之后將已經處理過的載玻片載體進行呈放,以溫度為65 ℃的烤箱進行處理,時間為1~4 h。
免疫組織化學染色組進行染色的方法為:進行切片烤片之后梯度酒精已經脫蠟脫水,利用蒸餾水清洗,之后用磷酸緩沖鹽溶液浸泡2 min,重復3次,同時將含量為3%的過氧化氫浸泡5~10 min[7],這樣能夠清除內源性過氧化物酶的活性。經磷酸緩沖鹽溶液浸泡3次后,高壓鍋內裝載磷酸緩沖鹽溶液,加熱到沸騰,將切片放在耐高溫的塑料切片架上,并且將切片架放進鍋內,并將鍋蓋蓋上,將壓力閥扣上,持續加熱一直到出現噴氣,從開始噴氣開始計算1~2 min,將壓力鍋從水源移開,冷卻到常溫,再將切片取出,這樣能夠確保切片中不含有生物素,減少因生物素造成的非特異性的背景染色的情況。利用磷酸緩沖鹽溶液清洗切片2次之后,滴加第一抗工作液,保持37 ℃ 1 h,再利用磷酸緩沖鹽溶液清洗切片2次滴入第二抗工作液,同樣為37 ℃,15~20 min后,利用磷酸緩沖鹽溶液清洗切片3次,加入DAB進行顯色處理,復染并封片。常規組進行HE染色,以此作為對照組。
質量控制:在標本染色期間,為減少外界因素對染色結果造成的影響,需在同一環境下儲存乳腺病變標本,由同一位檢驗人員完成乳腺標本的染色。在檢查期間,還需保持無菌操作,防止手部攜帶污染物造成的染色結果異常。
1.3 觀察指標
1.3.1 測評對比兩組不同的染色方式的結果以及免疫組織化學染色組的染色結果,兩種檢測方式的顯色結果。
1.3.2 測評兩組的染色質量,評估維度有染色均勻度、染色效率、染色準確度等,共有100分,0~59分即染色質量差,60~79分即染色質量可,80~89分即染色質量良,90~100分即染色質量優。染色質量良與染色質量優之和為染色優良率。
1.3.3 測評兩組染色滿意度,內容包括顯色情況、染色結果、診斷結果、使用價值等,各項均10分,由乳腺癌患者自主評分,0~4分,對免疫組織染色不滿意,5~7分,對免疫組織染色相對滿意,8~10分,對乳腺組織染色很滿意。滿意與很滿意之和為乳腺癌患者的滿意度。
1.4 統計學處理 本次試驗所有的患者數據均采用計算機軟件SPSS20.00進行處理,計數資料以(%)的形式表示兩組不同的染色方式的結果、免疫組織化學染色組的染色結果,并且進行χ2檢驗,組間對比P<0.05,即可證實數據間差異較大。
2 結果
2.1 對比兩組不同的染色方式的結果 免疫組織化學染色組的診斷準確率高于常規組,組間具有差異(P<0.05)。見表1。

表1 兩組不同的染色方式的結果對比[n(%)]
2.2 免疫組織化學染色組的染色結果 免疫組織化學染色組進行ER、PR、CerbB-2、P53、Ki67檢測,陽性率分別為76.00%、56.00%、58.00%、72.00%、80.00%。見表2。

表2 免疫組織化學染色組的染色結果
2.3 兩種檢測方式的顯色結果 常規組染色后較為鮮艷,并且細胞核呈現出較為鮮明的藍色,細胞質則能夠出現深淺不一的粉紅色,核仁為紅色。免疫組織化學染色組則能夠在鏡下看到病變的組織完整,未發現脫片情況,陽性以及陰性對比也比較明顯,陽性物質的定位也較準確,背景十分的干凈和清晰,細胞的結構和輪廓均能清晰的呈現,染色的結果也比較穩定,ER、PR中切片為深褐色,CerbB-2下切片的細胞核為藍色,細胞膜為褐色。
2.4 兩組染色質量優良率 免疫組織化學染色組方案下的染色質量優良率為96.00%,常規組方案下的染色質量優良率為84.00%,免疫組織化學染色組高于常規組,P<0.05,有統計學意義。
2.5 兩組染色方式的滿意度 免疫組織化學染色組獲得的染色情況(98.00%)、染色結果(100.00%)、診斷結果(96.00%)、使用價值滿意度(98.00%)高于常規組(86.00%、90.00%、82.00%、84.00),P<0.05。
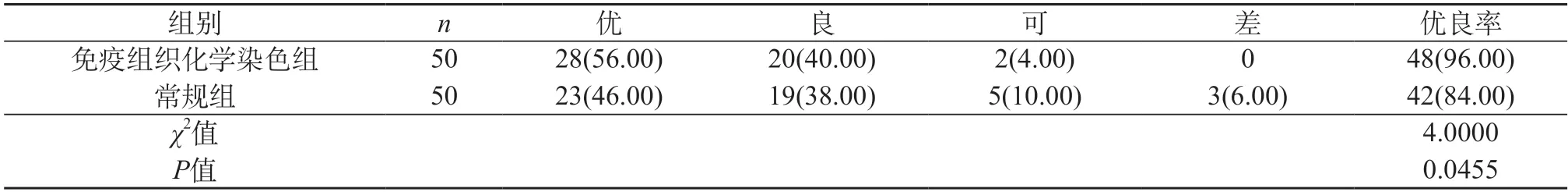
表4 兩組染色質量優良率[n(%)]
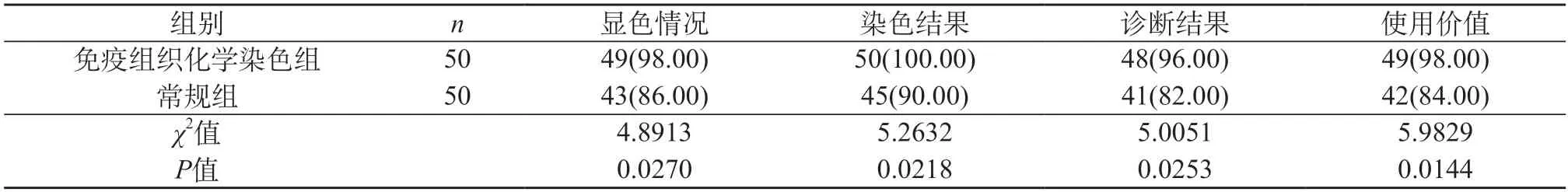
表5 兩組染色方式的滿意度[n(%)]
3 討論
近些年,隨著各類不同的抗體進行推廣和應用,醫學者們逐漸意識到免疫組織化學染色對于病理的診斷,對臨床治療有著重要的意義。但需要注意的是,目前的免疫組織化學染色技術仍有著不足和缺陷[8],因免疫組織化學染色的復雜性,在試驗的過程中還是會影響病理的檢測結果,因此在進行檢測的過程中,需要進行質量控制,以此提高整體的診斷準確率。
質量控制的方式包括:①制作高質量的石蠟切片是整個檢測的基礎,組織是否固定好是影響試驗結果的因素之一。在試驗中乙醇的脫水盡可能從較低的濃度開始,這樣能夠避免組織過度收縮,并且在常溫下二甲苯的透明時間要小于30 min,這樣不會造成組織變脆。②免疫組織化學染色所使用的玻片,在試驗正式開始之前,必須要用飽和的重鉻酸鉀濃硫酸進行浸泡,且時間不能少于3 d,浸泡完成之后,將其撈起用水清洗[9-11],再用含量為95%的乙醇清洗一遍,晾干并涂上防脫片劑,將其烘干并備用。進行裱片時,切片的片膜不能有氣泡,烤片的溫度也不能太低,時間不能太短,這樣很容易出現脫片的情況,倘若溫度太高,時間太長,還會對原先的抗原造成影響,烤片之后專用的二甲苯和乙醇進行脫蠟和清洗,脫蠟需要徹底。同時進行高溫高壓的時間也要控制得當,時間太長會造成染色背景太深,并且磷酸緩沖鹽溶液也不能反復的進行使用,使用的容量還必須是讓所有的切片都能浸泡到,在試驗的過程中不能讓切片干涸[12-13]。在顯色鏡的輔助下,時間控制在3~7 min,在陽性明確的區域出現黃色,即可馬上停止染色,這樣能夠阻止出現背景著色的情況,更有利于觀察。③提高特異性著色,降低非特異性的染色,以上兩點都是確保試驗質量的關鍵,抗體作為免疫組織化學染色最重要的試劑,質量既關乎到試驗結果的判定,也會影響臨床的診斷。因乳腺癌組織的淋巴細胞、脂肪細胞均會出現非特異性的染色,因此對于一抗的選擇,需要其特異性強的試劑,抗體最好使用即開即用類型[14-15],這樣能夠避免在進行稀釋的過程中進行錯誤操作,或者稀釋太多,抗體失效,對試驗的結果造成影響。
本次試驗數據證實,免疫組織化學染色診斷準確率優于常規組(90.00%vs.60.00%),組間差異顯著,其結果說明了進行免疫組織化學染色準確率較高,出現漏診或者誤診的可能性較小,在進行試驗的過程中,需要嚴格的質量控制,才能提高準確率。另外本次試驗數據還證實,對免疫組織化學染色組的ER、PR、CerbB-2、P53、Ki67進行檢測,陽性率分別為76.00%、56.00%、58.00%、72.00%、80.00%。通過ER、PR、CerbB-2、P53、Ki67的檢測,根據不同的顯色反應能夠更為準確的判定病情。但在免疫組織化學染色實施期間,仍可能出現診斷不準確的問題。針對此類情況,需增強檢驗人員培訓,讓其掌握乳腺標本染色流程,并能根據相關要求嚴格落實染色措施,以減少外界因素造成的染色結果異常。在較穩定的染色操作下,能控制染色質量,檢查期間能觀察到清晰的顏色變化,可準確檢出乳腺癌病變。本研究中,免疫組織化學染色組獲得的染色情況(98.00%)、染色結果(100.00%)、診斷結果(96.00%)、使用價值滿意度(98.00%)高于常規組(86.00%、90.00%、82.00%、84.00),P<0.05。即免疫組織化學染色法可獲得更高的滿意度。常規染色過程中存在較多影響因素,均會降低染色質量,對乳腺癌病理檢查結果的準確度產生負面影響。而在免疫組織化學染色法落實過程中,雖然也有較多影響因素,但通過質量控制后,能制作出高質量的切片,保持較好的病灶染色度,精準染色下能確定病灶情況,提高乳腺癌病理診斷準確率,因而能獲得較高的染色滿意度。
綜上所述,乳腺癌進行免疫組織化學染色能夠降低出現錯診、漏診的情況,準確率較高,臨床方案的確定可以根據其病理結果進行制定,值得在臨床上推廣和應用。

