格拉斯哥評分在顱腦損傷護理觀察中的應用研究
林明霞
(安溪縣醫院,福建 安溪 362400)
顱腦損傷是一種常見外傷,可單獨存在,也可與其他損傷復合存在[1]。其分類根據顱腦解剖部位分為頭皮損傷、顱骨損傷與腦損傷,三者可合并存在[2]。頭皮損傷包括頭皮血腫、頭皮裂傷、頭皮撕脫傷,顱骨骨折包括顱蓋骨線狀骨折、顱底骨折、凹陷性骨折,腦損傷包括腦震蕩、彌漫性軸索損傷、腦挫裂傷、腦干損傷[3-5]。目前大部分顱腦損傷患者采用顱內壓監護、亞低溫治療、脫水治療、營養支持療法、呼吸道處理、腦血管痙攣防治等非手術治療,而顱內血腫或顱腦損傷后遺癥采用手術治療,臨床上常用格拉斯哥評分對顱腦損傷患者的意識狀態進行評估,以此來判斷顱腦損傷患者的治療和護理效果[6-8]。本院于2021年1月至2022年9月收治的顱腦損傷患者中,隨機選取60例作為樣本,觀察格拉斯哥評分在顱腦損傷護理觀察中的應用效果。現將結果報道如下。
1 資料與方法
1.1 一般資料 選取本院于2021年1月至2022年9月收治的顱腦損傷患者60例,按照隨機數字表法分為對照組(30例)和觀察組(30例),本試驗通過醫學倫理委員會批準。顱腦損傷患者一般資料情況見表1。

表1 顱腦損傷患者一般資料情況
納入標準:經診斷為打擊、墜落、車禍導致的顱腦損傷患者;患者及家屬知情同意。排除標準:合并腦部腫瘤者;患者年齡過大者;生存時間不足7 d者;有開顱手術史者。
1.2 方法 對照組顱腦損傷患者采用常規護理,觀察組顱腦損傷患者采用綜合護理。①常規護理。監測患者生命體征,給予藥物指導和環境干預,提高患者護理舒適度[9]。患者意識逐漸恢復時,護理人員應該給予患者心理疏導,防止患者失去肢體控制產生恐慌、焦慮、抑郁等情緒[10]。②綜合護理。在常規護理的基礎上開展皮膚護理、營養支持、呼吸護理、并發癥預防,皮膚護理即每日采用溫水和軟毛巾對患者身體進行擦拭,保持擦拭力度輕柔,每日擦拭2次即可,若患者皮膚干燥可以涂抹無刺激的護膚霜;營養支持可以采用鼻飼營養供給,維持患者生命,鼻飼液溫度應該控制在40 ℃左右;呼吸護理主要采用霧化治療稀釋患者痰液,降低患者肺部感染概率;并發癥預防中可以通過控制鼻飼速度避免胃潴留情況出現,也可以通過多食用水果蔬菜以及腹部按摩刺激腸胃運動,降低便秘概率。
1.3 觀察指標 對比兩組顱腦損傷患者的營養指標、護理滿意度、格拉斯哥評分、神經功能缺損評分、日常生活能力評分、生活質量評分、并發癥情況。①根據紅細胞血清總膽紅素、白蛋白、轉鐵蛋白各項指標對兩組顱腦損傷患者的營養指標進行評價[11]。②根據醫院顱腦損傷患者滿意度調查問卷,直接得到“非常滿意”“滿意”“不滿意”三項指標的最終調查結果,總滿意度=[(非常滿意+滿意)/(非常滿意+滿意+不滿意)]×100%[12]。③采用GCS量表對兩組顱腦損傷患者的意識狀態進行評價,GCS格拉斯哥評分滿分15分,評分越高表示意識狀態越好[13];采用NIHSS量表對兩組顱腦損傷患者的神經功能缺損情況進行評價,NIHSS神經功能缺損評分滿分45分,評分越低表示神經功能恢復效果越好[14]。④采用ADL量表對兩組顱腦損傷患者的日常生活能力進行評價,ADL日常生活能力評分滿分100分(10項,每項0~10分)[15],評分越高表示自理能力越強。⑤采用WHO-QOL-100量表對兩組顱腦損傷患者的生活質量進行評價,WHO-QOL-100生活質量評分滿分100分(4項,每項0~25分)[16],評分越高表示生活質量越高。⑥統計兩組顱腦損傷患者肺部感染、泌尿感染、壓瘡各項并發癥的發生率[17]。
1.4 統計學方法 采用SPSS 21.0軟件處理數據,計數資料采用χ2檢驗,以(%)表示。計量資料采用t檢驗,以(均數±標準差)表示。P<0.05視為差異有統計學意義。
2 結果
2.1 兩組顱腦損傷患者營養指標對比 觀察組顱腦損傷患者紅細胞血清總膽紅素、白蛋白、轉鐵蛋白各項營養指標分別為(74.83±3.45)g/L、(40.10±3.38)g/L、(3.68±0.40)g/L,對照組顱腦損傷患者紅細胞血清總膽紅素、白蛋白、轉鐵蛋白各項營養指標分別為(60.52±4.61)g/L、(33.40±2.57)g/L、(2.07±0.29)g/L,觀察組顱腦損傷患者紅細胞血清總膽紅素、白蛋白、轉鐵蛋白各項營養指標高于對照組,有統計學意義(t=11.326、8.425、6.469,P<0.05)。見表2。
表2 兩組顱腦損傷患者營養指標對比(g/L,)

表2 兩組顱腦損傷患者營養指標對比(g/L,)
2.2 兩組顱腦損傷患者護理滿意度對比 觀察組顱腦損傷患者護理總滿意度為93.33%,對照組顱腦損傷患者護理總滿意度為76.67%,觀察組顱腦損傷患者護理總滿意度高于對照組,有統計學意義(χ2=6.259,P<0.05)。見表3。

表3 兩組顱腦損傷患者護理滿意度對比[n(%)]
2.3 兩組顱腦損傷患者格拉斯哥評分、神經功能缺損評分對比 觀察組顱腦損傷患者護理后GCS格拉斯哥評分高于護理前,NIHSS神經功能缺損評分低于護理前,有統計學意義(t=7.281、13.765,P<0.05);對照組顱腦損傷患者護理后GCS格拉斯哥評分高于護理前,NIHSS神經功能缺損評分低于護理前,有統計學意義(t=5.450、8.043,P<0.05);觀察組顱腦損傷患者護理后GCS格拉斯哥評分高于對照組,NIHSS神經功能缺損評分低于對照組,有統計學意義(t=5.648、6.822,P<0.05)。見表4。
表4 兩組顱腦損傷患者格拉斯哥評分、神經功能缺損評分對比(分,)
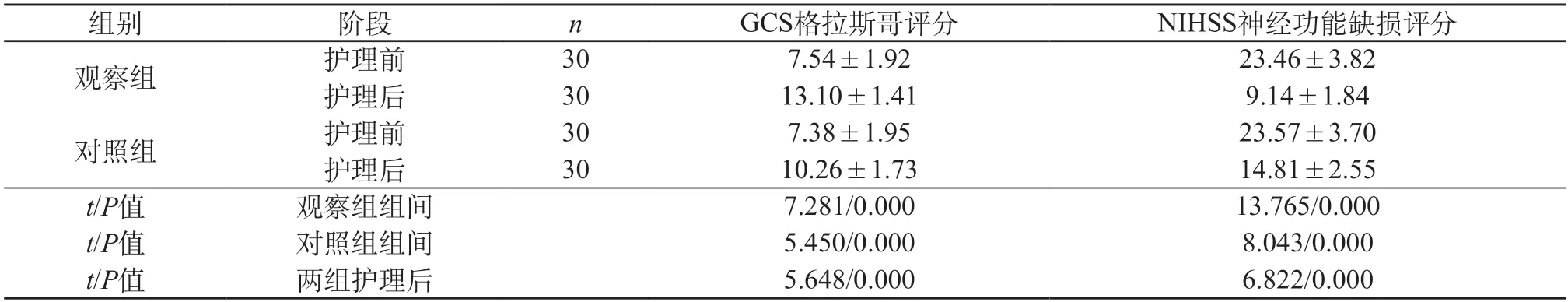
表4 兩組顱腦損傷患者格拉斯哥評分、神經功能缺損評分對比(分,)
2.4 兩組顱腦損傷患者日常生活能力評分對比 觀察組顱腦損傷患者ADL日常生活能力評分高于護理前,有統計學意義(t=10.203,P<0.05);對照組顱腦損傷患者ADL日常生活能力評分高于護理前,有統計學意義(t=7.167,P<0.05);觀察組顱腦損傷患者ADL日常生活能力評分高于對照組,有統計學意義(t=8.481,P<0.05)。見表5。
表5 兩組顱腦損傷患者日常生活能力評分對比(分,)

表5 兩組顱腦損傷患者日常生活能力評分對比(分,)
2.5 兩組顱腦損傷患者生活質量評分對比 觀察組顱腦損傷患者WHO-QOL-100生活質量評分高于護理前,有統計學意義(t=9.354,P<0.05);對照組顱腦損傷患者WHO-QOL-100生活質量評分高于護理前,有統計學意義(t=7.237,P<0.05);觀察組顱腦損傷患者WHO-QOL-100生活質量評分高于對照組,有統計學意義(t=5.148,P<0.05)。見表6。
表6 兩組顱腦損傷患者生活質量評分對比(分,)

表6 兩組顱腦損傷患者生活質量評分對比(分,)
2.6 兩組顱腦損傷患者并發癥情況對比 觀察組顱腦損傷患者并發癥(未見肺部感染,泌尿感染、壓瘡各1例)總發生率為6.67%,對照組顱腦損傷患者并發癥(肺部感染2例,泌尿感染3例,壓瘡4例)總發生率為30.00%,觀察組顱腦損傷患者并發癥總發生率低于對照組,有統計學意義(χ2=8.754,P<0.05)。見表7。
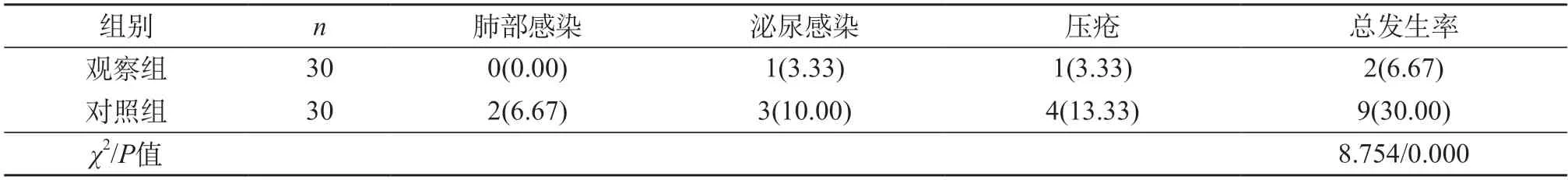
表7 兩組顱腦損傷患者并發癥情況對比[n(%)]
3 討論
本文以打擊、墜落、車禍導致的顱腦損傷患者為例,對其采用綜合護理方法,與常規護理方法下顱腦損傷患者的營養供給情況、意識狀態、神經功能恢復情況、自理能力、生活狀態進行比較,查看皮膚護理、營養支持、呼吸護理、并發癥預防等護理措施是否能夠改善患者臨床治療和護理效果,試驗結果表明綜合護理方法在顱腦損傷護理觀察中的效果顯著提高,可見本文研究具有積極意義。本文不足之處在于沒有對顱腦損傷患者的嚴重程度進行統一,患者輕度、中度、重度、深度昏迷情況均有,未能排除護理前昏迷嚴重程度對顱腦損傷患者預后護理效果的影響,若能夠以昏迷程度相同的患者為試驗樣本,則本文試驗結果更加精準,可信度更高。本文試驗結果表明:兩組顱腦損傷患者的營養指標、護理滿意度、格拉斯哥評分、神經功能缺損評分、日常生活能力評分、生活質量評分、并發癥情況對比有統計學意義(P<0.05),可見顱腦損傷患者在綜合護理下營養指標顯著好轉、護理滿意度顯著提高、昏迷情況顯著好轉、神經功能缺損情況顯著減少、日常生活能力顯著提高、生活質量顯著提高、并發癥發生率顯著下降,因此綜合護理在顱腦損傷患者中的應用效果顯著優于常規護理。
綜上所述,綜合護理在顱腦損傷患者中的應用效果顯著優于常規護理,顱腦損傷患者在綜合護理下營養指標顯著好轉、護理滿意度顯著提高、昏迷情況顯著好轉、神經功能缺損情況顯著減少、日常生活能力顯著提高、生活質量顯著提高、并發癥發生率顯著下降,因此綜合護理在顱腦損傷患者中更具推廣價值。

