洼田吞咽功能評分聯合熒光吞咽透視檢查評分在神經性吞咽障礙患者營養不良中的預測價值
林書陽 陳 妙 周 榮 黃祖秀 胡萬華
浙江中醫藥大學附屬溫州中醫院神經內科,浙江溫州 325000
由神經系統疾病引起的吞咽障礙稱作神經性吞咽障礙,神經性吞咽障礙患者的口腔、眼部感覺障礙,肌肉功能失常,導致患者出現吞咽啟動延遲,聲門無法完全遮蔽,使食團殘留,增加誤吸風險[1-3]。此外,患者長時間吞咽障礙導致蛋白質和能量攝入不足,可引發營養不良,進而影響患者的神經功能恢復,形成惡性循環,嚴重威脅患者的身體健康[4]。研究發現,監測神經性吞咽障礙患者的營養狀態,及時調整治療方案,對改善患者預后具有重要作用[5]。然而,臨床中一直缺乏準確有效預測神經性吞咽障礙患者營養不良的方法。洼田吞咽功能評分通過患者飲水試驗進行測試,對患者飲水次數和嗆咳情況進行評定,臨床中應用廣泛,信度較高[6]。熒光吞咽透視檢查評分采用多功能胃腸造影機觀察患者吞咽過程,根據食物殘留、滲透和誤吸等情況進行評分,明確患者進食情況[7]。既往研究顯示,洼田吞咽功能評分和熒光吞咽透視檢查評分均可用于腦卒中患者的營養風險預測[8]。二者聯合可更加全面地評定神經性吞咽障礙患者的吞咽功能,但在神經性吞咽障礙患者營養不良中的預測價值尚不清楚。鑒于此,本研究選取92 例神經性吞咽障礙患者,探究洼田吞咽功能評分聯合熒光吞咽透視檢查評分的預測價值,現報道如下。
1 資料與方法
1.1 一般資料
回顧性分析2018 年5 月至2021 年5 月浙江中醫藥大學附屬溫州中醫院收治的92 例神經性吞咽障礙患者的臨床資料,隨訪1 個月,根據患者是否發生營養不良,將其分為發生組和未發生組。納入標準:符合《中國吞咽障礙評估與治療專家共識(2017 年版)第二部分 治療與康復管理篇》[9]中神經性吞咽障礙的診斷標準,且均經頭顱磁共振成像或CT 檢查確診;患者生命體征穩定。排除標準:入院時營養不良患者;惡性腫瘤患者;精神疾病患者;血液系統疾病患者;心肝腎嚴重功能障礙患者;神經遺傳代謝性疾病患者。本研究獲得浙江中醫藥大學附屬溫州中醫院倫理委員會批準(批件號:WTCM-KT-2020055)。患者及其家屬均簽署知情同意書。
1.2 方法
所有患者入院后均接受降顱壓、改善腦循環、營養神經等對癥支持治療,另給予耳穴磁療,選取腦干、口、皮質下、咽喉、三焦點、支點等穴位,將耳穴磁貼固定于上述穴位,6d 1 個療程,療程間休息1d,共治療1 個月。治療1 個月后,統計患者的營養不良發生情況。營養不良判斷方法[10]:肱三頭肌皮褶厚度(男8.3mm,女15.3mm),健側上壁肌肉周長(男24.8cm,女21.0cm)和血清白蛋白(正常>35g/L),上述指標任意一項低于正常值則判斷為營養不良,肱三頭肌皮褶厚度和健側上壁肌肉周長均測量3 次取平均值,且由同一小組完成測定。所有患者于入院24h 內進行洼田吞咽功能評分和熒光吞咽透視檢查評分評定。洼田吞咽功能評分評定:囑咐患者飲用30ml 純凈水,觀察飲水次數和嗆咳癥狀,其中1 次飲完,無嗆咳計1 分;2 次及以上飲完,無嗆咳計2 分;1 次飲完,有嗆咳計3 分;2 次及以上飲完,有嗆咳計4 分;不能全部飲完,且不時出現嗆咳計5 分[11]。熒光吞咽透視檢查評分:采用日本東芝ultimax 多功能胃腸造影機觀察患者吞咽過程,根據食物殘留、滲透和誤吸等情況進行評分,總分10 分,分數越低表示神經性吞咽障礙越嚴重[12]。收集并統計兩組患者的性別、年齡、基礎疾病、病程、體質量指數、合并糖尿病、合并高血壓、飲食狀況、意識障礙、睡眠障礙、入院時美國國立衛生研究院卒中量表(National Institute of Health stroke scale,NIHSS)評分[13]、白蛋白(albumin,ALB)、總蛋白(total protein,TP)、血紅蛋白(hemoglobinassay,Hb)、淋巴細胞計數(total lymphocyte count,TLC)、尿酸(uric acid,UA)、甘油三酯(triacylglycerol,TG)、總膽固醇(total cholesterol,TC)等資料。
1.3 統計學分析
采用SPSS 22.0 軟件對數據進行統計學分析。符合正態分布的計量資料采用均數±標準差()表示,比較采用t檢驗,計數資料采用例數(百分率)[n(%)]描述,比較采用χ2檢驗;采用Logistic 回歸分析探討神經性吞咽障礙患者發生營養不良的影響因素,采用受試者操作特征曲線(receiver operator characteristic curve,ROC 曲線)分析洼田吞咽功能評分聯合熒光吞咽透視檢查評分預測神經性吞咽障礙患者發生營養不良的價值。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者入院24h 內的洼田吞咽功能評分和熒光吞咽透視檢查評分比較
隨訪1 個月,共有24 例患者發生營養不良,營養不良發生率26.09%(24/92);發生組患者的洼田吞咽功能評分高于未發生組,熒光吞咽透視檢查評分低于未發生組(P<0.05),見表1。
表1 兩組患者入院24h 內洼田吞咽功能評分和熒光吞咽透視檢查評分比較(,分)

表1 兩組患者入院24h 內洼田吞咽功能評分和熒光吞咽透視檢查評分比較(,分)
2.2 兩組患者的臨床特征比較
兩組患者的性別、年齡、基礎疾病、病程、合并糖尿病、合并高血壓、睡眠障礙構成比及血清ALB、TP、Hb、TLC、UA、TG、TC 水平比較,差異均無統計學意義(P>0.05),發生組患者的體質量指數<18.5kg/m2、飲食≤正常1/2、意識障礙患者的構成比及NIHSS 評分均顯著高于未發生組(P<0.05),見表2。

表2 兩組患者的臨床特征比較
2.3 影響神經性吞咽障礙患者發生營養不良的因素
將上述有統計學意義的項目作為自變量對其進行賦值,以是否發生營養不良為因變量,進行多因素Logistic 回歸分析,結果顯示飲食狀況、意識障礙、NIHSS 評分、洼田吞咽功能評分和熒光吞咽透視檢查評分均是影響神經性吞咽障礙患者發生營養不良的獨立危險因素(P<0.05),見表3、表4。
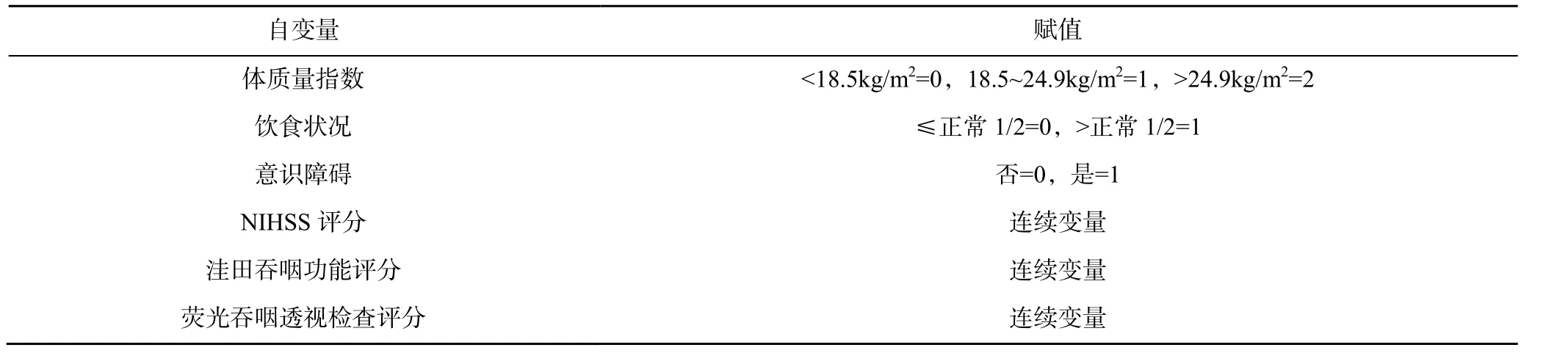
表3 自變量賦值表

表4 影響神經性吞咽障礙患者發生營養不良的多因素Logistic 回歸分析
2.4 洼田吞咽功能評分聯合熒光吞咽透視檢查評分預測神經性吞咽障礙患者發生營養不良的價值
ROC 曲線顯示,洼田吞咽功能評分、熒光吞咽透視檢查評分預測神經性吞咽障礙患者發生營養不良的最佳截斷值分別為2.73 分、4.12 分,敏感度分別為 87.50%、79.17%,特異性分別為 76.47%、85.29%,曲線下面積(area under the curve,AUC)分別為0.800、0.835,二者聯合預測的AUC 為0.851,敏感度和特異性分別為79.17%和97.06%,見圖1。

圖1 洼田吞咽功能評分聯合熒光吞咽透視檢查評分預測神經性吞咽障礙患者發生營養不良的ROC 曲線
3 討論
神經性吞咽障礙患者多因局部神經功能損傷引發,其中腦卒中、癡呆及阿爾茨海默病患者神經性吞咽障礙發生率較高[14,15]。臨床研究發現,營養不良是神經性吞咽障礙患者常見并發癥,患者一旦發生營養不良,嚴重影響病情轉歸和臨床結局[16]。因此,有效預測神經性吞咽障礙患者營養不良的發生對改善預后具有重要意義。
本研究結果顯示,92 例神經性吞咽障礙患者中,營養不良發生率為26.09%。本研究中飲食狀況、意識障礙、NIHSS 評分、洼田吞咽功能評分和熒光吞咽透視檢查評分均是影響神經性吞咽障礙患者發生營養不良的獨立危險因素。神經性吞咽功能障礙患者攝食和咀嚼能力降低,日常攝食減少,無法滿足常規營養攝入需求。歐洲營養學會指出,吞咽障礙是導致營養不良的主要原因[17]。意識障礙患者認知功能受損,容易忘記是否進食,且多數患者不能獨立完成進食,導致營養缺失,誘發營養不良的發生。NIHSS 評分包括意識水平、肢體運動、共濟失調、感覺等內容,分數越高表示患者病情越嚴重,神經性吞咽功能障礙患者意識障礙、感覺及肢體活動障礙均可影響日常攝食。洼田吞咽功能評分是吞咽功能障礙患者臨床常用主觀評定方法之一,能夠在一定程度上反映患者飲食攝入情況,通過飲水試驗,觀察患者飲食次數和嗆咳情況,測定方法簡潔、高效,臨床應用價值較高[18]。熒光吞咽透視檢查評分采用多功能胃腸造影機觀察患者食用不同性狀的含硫酸鋇劑米粉時會厭谷、梨狀窩的殘留、滯留、誤吸及環咽肌開放情況,根據量化評分標準進行準確評估,進而反映患者營養攝入情況[19]。ROC 曲線顯示,洼田吞咽功能評分和熒光吞咽透視檢查評分預測神經性吞咽障礙患者發生營養不良的最佳截斷值分別為2.73 分和4.12 分,二者聯合預測的AUC 為0.851。洼田吞咽功能評分和熒光吞咽透視檢查評分均有一定的主觀性,二者聯合預測,在不犧牲敏感度的情況下,明顯提高特異性,進而提高預測價值。臨床醫生以此定量評估患者的營養風險,能夠及時了解患者的營養狀況,便于及時調整治療方案,從而降低神經性吞咽障礙患者的營養不良發生風險。
綜上,神經性吞咽障礙營養不良患者洼田吞咽功能評分和熒光吞咽透視檢查評分均發生異常變化,可作為預測神經性吞咽障礙患者發生營養不良的敏感指標。然而,本研究病例選取較少,研究結果可能存在一定偏倚,仍需擴大樣本量進行多中心研究以進一步證實洼田吞咽功能評分聯合熒光吞咽透視檢查評分預測神經性吞咽障礙患者營養不良的價值。

