分級護理預防雙源CT增強掃描造影劑外滲的效果
陳海燕 楊麗平 黃榕 劉昌華 王志斌 歐陽玲
1第七十三集團軍醫院影像科,廈門 361003;2第七十三集團軍醫院康復理療科,廈門 361003;3第七十三集團軍醫院軍醫院院辦,廈門 361003;4第七十三集團軍醫院皮膚科,廈門 361003
雙源CT是一種通過兩套X射線球管系統和兩套探測器系統同步采集圖像的CT裝置,具有圖像分辨率高、診斷正確率高的優點,已廣泛應用于疾病的診斷,增強掃描造影是通過靜脈注射造影劑促使目標區域與周圍組織密度差異放大,繼而更好地顯示病變部位。CT增強掃描需經高壓注射器在短時內將造影劑注射至靜脈,該過程由于局部血管承受了較大的壓力,容易造成造影劑外滲[1-2]。造影劑外滲是造影劑腸外給藥后的并發癥,隨CT儀器的廣泛使用,CT檢查人次的增加,造影劑外滲數量逐漸上升[3]。國外報道,造影劑外滲發生率為0.45%~0.70%[4],國內報道發生率為0.49%~1.78%[5],整體發生率較低。大多數造影劑外滲發生后僅表現為皮膚腫脹與紅斑,通常在數天內逐漸消退,不會產生長期后果;但3.0%~10.0%的造影劑外滲可表現為皮膚潰爛、軟組織壞死與隔室綜合征,甚至需外科手術治療[6-7],因此,需重視造影劑外滲的預防。分級護理是根據不同人群造影劑外滲風險等級,制定不同的護理對策,以降低造影劑外滲發生風險。鑒于造影劑外滲發生率較低的現況,無須將大量的護理資源應用于每位CT增強掃描受試者,本研究采用分級護理思路加強了造影劑外滲中高風險人群的護理,有效降低了造影劑外滲發生率,現報道如下。
資料與方法
1.一般資料
本研究通過第七十三集團軍醫院醫學倫理學會批準,受試者知情并同意。研究類型為前瞻性對照研究。(1)納入標準:均接受雙源CT增強掃描受試者;有良好的認知、理解能力,能遵循CT檢查相關規范,并配合完成檢查者;檢查前均簽署《碘對比劑使用同意書》;年齡≥18周歲。(2)排除標準:碘過敏史;未治愈的甲狀腺功能亢進及明顯的甲狀腺毒癥表現者;糖尿病腎病;理解與溝通障礙經評估難以完成CT增強掃描相關配合者;精神分裂癥、人格障礙、神經癥等嚴重精神病疾病者;檢查前拒絕簽署同意書者。將2021年1—8月第七十三集團軍醫院CT室接受雙源CT增強掃描檢查的受試者1 646例作為對照組;將2021年9月至2022年5月接受雙源CT增強掃描檢查的受試者1 682例作為研究組。對照組受試者中男894例,女752例;年齡26~74(48.30±8.65)歲;文化程度:初中及以下1 045例,高中及中專472例,大專及以上129例;掃描部位:腦部324例、頸部185例、脊椎164例、胸部384例、腹膜腔416例、其他173例。研究組男912例,女770例;年齡23~75(48.38±8.79)歲;文化程度:初中及以下1 064例,高中及中專485例,大專及以上133例;掃描部位:腦部340例、頸部192例、脊椎168例、胸部389例、腹膜腔421例、其他172例。兩組受試者的年齡、性別、文化程度、掃描部位基線資料比較差異均無統計學意義(均P>0.05)。
2.方法
2.1.對照組 實施常規護理,所有受試者均采用西門子Siemens Somatom Definition Flash雙源CT儀掃描,注射器為ACIST雙筒高壓注射器。入CT室后,護士充分地與受試者溝通,了解是否存在過敏史、特殊用藥史、既往疾病史,確定是否能進行CT增強掃描檢查;CT掃描前講解雙源CT增強掃描的相關流程,并簽署同意書,指導穿著無紐扣防護服,指導佩戴的金屬首飾全部取下,說明掃描體位為仰臥位,沿頭足方向掃描,掃描中保持雙手自然下垂。首選右側肘正中靜脈(經鎖骨下動脈,直接進入上腔靜脈;左側則需跨過主動脈弓,走形較長),次選前臂頭靜脈、前臂貴要靜脈,合理選擇穿刺靜脈,優先選擇粗大、直行、注射次數少的靜脈,并且避開疤痕、放射治療、血栓形成區域,采用20或22 GA留置針在目標血管上方以15°~20°直刺,見少量回血后,壓低5°~10°向前方推進少許,穿刺成功立即回抽見回血,代表穿刺成功,采用覆蓋面較大的敷貼以穿刺點為中心橫向固定,后固定針柄,最后將螺紋連接管固定在手臂上,保持留置針穩定。造影劑高壓注射前,先快速推注20 ml生理鹽水,注射速率為5.0~6.0 ml/s,受試者無不適后,以4.0~5.5 ml/s的速度經ACIST雙筒高壓注射器自動注入非離子型等滲造影劑碘比醇,造影劑注射劑量根據體質量計算(1.5 ml/kg),造影劑注射劑量最大不超過120 ml;造影劑推注完畢后,立即以相同速率推注生理鹽水30 ml,完成標準的二段式推注,推注的同時開啟自動掃描功能。CT增強掃描過程中,打開語音控制系統,指導受試者聽從語音提示,若受試者在高壓注射造影劑過程中,出現有關不適感,或ACIST注射中壓力突然上升超過300 psi,立即停止高壓注射,并探查穿刺部位局部皮膚是否出現造影劑水腫情況。CT掃描后指導受試者于CT室休息30 min,無不適則拔出留置針后允許離開。造影劑注射后24 h內加強水化管理,指導受試者采用靜脈補液或口服補液的方式加強水化,補液速度為60~100 ml/h。
2.2.研究組 采用分級護理干預完成CT增強掃描過程。(1)造影劑外滲風險評估。采用院內CT室設計的《CT增強掃描造影劑外滲風險評估表》(表1)評估,該量表包含4個條目,采用李克特(Likert)4級評分法,賦值0~3分,得分范圍為0~12分。(2)分級護理。得分為0分的為低風險人群,按照對照組CT增強掃描流程完成雙源CT增強掃描程序。得分為1~2分為造影劑外滲中風險人群,均由放射科靜脈穿刺經驗>5年的高年資護士執行靜脈穿刺操作,穿刺前耐心與受試者溝通,指導受試者配合方式,盡可能地1次穿刺成功,減少穿刺次數;并在雙源CT增強掃描開始前,利用專用加熱爐將造影劑加熱至37 ℃時進行高壓注射。得分≥3分為造影劑外滲高風險人群,強化以下幾項護理內容:①造影劑注射前測試。CT掃描前,先采用ACIST雙筒高壓注射器進行注射耐受程度測試,向ACIST 雙筒高壓注射器的閉管針筒中抽吸50 ml生理鹽水,設置初始注射速率為4.0 ml/s,最大注射速率為5.5 ml/s,經控制系統設置注射時間為10 s,注射速率勻速提升,模擬高壓注射過程,測試所選靜脈導管的通暢性與對高壓注射的耐受性,測試合格標準:受試者無不適,可耐受,未出現生理鹽水滲漏。測試合格后休息20 min開始雙源CT增強掃描。測試失敗的換其他靜脈重新測試,若仍舊不合格則與放射科醫師溝通,決定是否推遲檢查時間。②造影劑注射方式。根據體質量計算造影劑用量,經ACIST雙筒高壓注射器造影管定量吸取90.0%的造影劑,剩余10.0%的造影劑與生理鹽水20~30 ml混合均勻吸入ACIST雙筒高壓注射器閉管中,第一階段以4.0~5.5 ml/s速度注射90.0%造影劑,第二階段以同樣的速度推注剩余的10.0%造影劑生理鹽水混合溶液。③注射過程中,除控制室的語音提示操作外,高年資護士于檢查室內陪護,加強相關指導,適當給予積極心理暗示,并及時觀察注射部位情況。

表1 CT增強掃描造影劑外滲風險評估表
3.評價指標
3.1.造影劑外滲發生率 符合以下任意一項可診斷造影劑外滲:(1)穿刺處皮膚蒼白、起皰、潰瘍、疼痛(持續超過24 h);(2)穿刺肢體肢端發紺、動脈搏動減弱、肢體麻木、感覺異常、疼痛;(3)相交90°的兩張X線片發現存在“羽毛狀”“團狀”等形狀代表造影劑分布的不透射區域[8]。
3.2.造影劑外滲所致損傷分級 (1)輕度:除輕微疼痛、紅腫外,無其他不適;(2)中度:紅斑、水皰,明顯的水腫與疼痛;(3)重度:持續性的水腫、疼痛、肢體活動受限、感覺異常、麻痹,或者需要外科治療者。
3.3.CT圖像質量評價 參考Cheng等[9]對CT影響圖像評分法評價:無偽影,邊緣顯示清楚(3分);輕度偽影,邊緣顯示較好,可滿足診斷需求(2分);中度偽影,邊緣可以顯示,能用于診斷(1分);重度偽影,邊緣無法顯示,無法用于診斷(0分)。由1名影像醫師在不知曉分組的情況下,對CT圖像進行評價,并記錄得分。
4.統計學方法
數據處理采用SPSS 22.0統計學軟件,計數資料以例(%)表示,組間比較采用χ2檢驗,等級資料采用秩和檢驗;計量資料符合正態分布,以均數±標準差()表示,組間比較采用獨立樣本t檢驗,以P<0.05表示差異有統計學意義。
結 果
1.造影劑外滲發生率
對照組造影劑外滲發生率為1.40%(23/1 646),研究組造影劑外滲發生率為0.59%(10/1 682),研究組造影劑外滲發生率顯著低于對照組,兩組比較差異均有統計學意義(χ2=5.461,P=0.019)。
2.造影劑外滲所致損傷分級
研究組造影劑外滲所致損傷分級低于對照組,差異有統計學意義(Z=2.159,P=0.031),詳見表2。
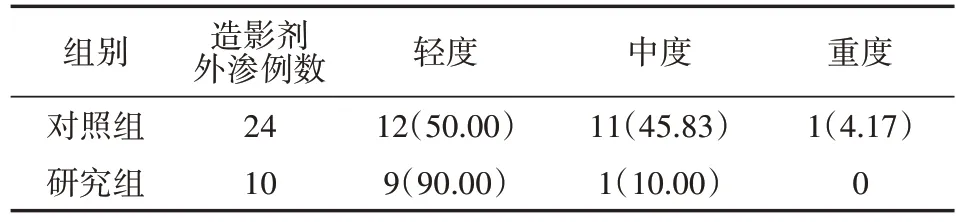
表2 兩組雙源CT增強掃描受試者造影劑外滲所致損傷分級比較[例(%)]
3.CT圖像質量評價
對照組CT圖像質量評分為2~3(2.75±0.43)分;研究組CT圖像質量評分為2~3(2.77±0.45)分,兩組CT圖像質量評分比較差異無統計學意義(t=1.297,P=0.295)。
討 論
CT增強掃描需經高壓快速將造影劑注射至體內,以改變機體局部組織的影像對比度,協助影像醫生探查器官的異常形態結構與功能損害,幫助醫師診斷早期的、微小的病變。造影劑使用量與造影劑不良反應(惡心、嘔吐、寒戰、血壓下降、休克及其他延期反應等)密切相關[10-11],因此需控制造影劑注射量。造影劑注射后將迅速隨血液循環擴散,并經腎臟代謝排出。CT增強掃描需在造影劑注射后數分鐘內快速掃描,以避免造影劑擴散后失去濃度差異,達不到預期的顯影效果。因此造影劑注射速率通常較快,這將帶來較大的注射壓力,在脆性血管受試者中易引起造影劑外滲。在預防CT增強掃描造影劑外滲發生率方面,有關研究發現:非離子型造影劑外滲發生率低于離子型[12-13];反復穿刺的靜脈造影劑外滲發生率更高[4];相對較少的造影劑注射量造影劑外滲發生更低[14];塑料靜脈留置針比金屬留置針的造影劑外滲發生率更低[15];右側上肢靜脈注射造影劑的造影劑外滲發生率低于左側;粗大血管造影劑外滲發生率低于遠端細小血管[16-17]。上述預防造影劑外滲的措施已逐漸應用于國內基層醫院,在減少造影劑外滲發生率方面發揮了積極作用。
鑒于增強掃描中造影劑外滲發生率較低,損害通常較輕微,本研究將分級護理應用于雙源CT增強掃描受試者的造影劑外滲預防,在提升護理資源利用率的同時,盡可能降低造影劑外滲風險及損害程度。造影劑外滲風險通常和較差的靜脈條件、基礎疾病及溝通配合能力差等因素有關。馮春燕等[18]對6 100例CT增強掃描患者造影劑外滲風險因素研究發現,化療受試者是造影劑外滲的風險因子(比值比 =2.067,95% 置 信 區 間 0.978~4.370)。Heshmatzadeh Behzadi等[1]對17篇論文包含1 104 872次造影劑注射的meta分析顯示,高齡、身體狀態(糖尿病、高血壓)等是造影劑外滲的風險因素。Kim等[19]認為,靜脈注射后外滲的風險有老年血管脆弱者、頻繁靜脈穿刺導致血管硬化或增厚者、慢病致使靜脈管腔細小或容易破裂者、靜脈穿刺時血管容易移動者等。Wang等[20]對約7萬例次CT增強掃描后造影劑外滲風險調查研究發現,嬰幼兒、老人、不合作、化療受試者、高血壓、糖尿病等是造影劑外滲發生風險較高。嬰幼兒、老人、不合作者由于其溝通能力差,在造影劑注射過程中的不適感未能及時報告;化療受試者、高血壓、糖尿病患者靜脈血管更為脆弱、血管較細,在高壓靜脈注射造影劑時容易滲漏[21]。結合以往對造影劑外滲風險因素的相關研究,醫院CT室開展分級管理,將接受雙源CT增強掃描的受試者分為造影劑外滲低風險人群、中風險人群與高風險人群。低風險人群執行常規的CT增強掃描流程。造影劑外滲中高風險人群由經驗豐富的護士執行穿刺,提升血管選擇的準確性,提升一次性穿刺成功率,以避免反復靜脈穿刺引起血管損傷;加熱造影劑,讓造影劑溫度接近生理溫度,不影響造影劑功能前提下,造影劑分子運動速度加快,粘連程度下降,雙筒注射壓力下降,有助于減少造影劑外滲風險。造影劑外滲高風險人群造影劑注射前用生理鹽水模擬造影劑注射過程,消除受試者緊張、不安感,提升CT增強掃描的配合依從性;此外生理鹽水模擬造影劑注射過程可讓CT醫師明確受試者可耐受的注射速率,有助于預估受試者對高壓注射的耐受性,避免不耐受的造影劑高壓注射后引起造影劑外滲;造影強化程度和造影劑劑量有正相關性,第二階段推注生理鹽水可保證造影劑連續經血管向前推進,提高造影劑使用效率,降低造影劑使用量,并減輕注射靜脈內造影劑濃度,是常見的造影劑注射方式;在造影劑注射方式改進方面,將10.0%的造影劑量與20~30 ml生理鹽水稀釋,有助于減少大量造影劑短期內快速注射引起造影劑外滲風險;此外稀釋后注射,可減少常規的生理鹽水第二階段注射導致造影劑濃度稀釋過快,引起偽影風險;雙源CT增強掃描期間,高年資護士留在CT檢查室,加強相關指導,方便聽取患者對不適感的主訴,及時了解不適癥狀,異常狀況下終止高壓注射,有助于降低造影劑外滲發生率與造影劑外滲損害程度。
本研究顯示,對照組造影劑外滲發生率為1.40%,研究組為0.59%,研究組造影劑外滲發生率顯著低于對照組,說明分級護理有助于降低雙源CT增強掃描中造影劑外滲發生率。原因主要為:在保證CT檢查效率的同時,分級護理識別了造影劑外滲風險人群,并與針對性的措施預防有關。Ko等[22]對67 129名受試者接受非離子型造影劑檢查的受試者調查研究發現,造影劑外滲中77.8%為輕度外滲(造影劑外滲量<20 ml)。本研究兩組造影劑外滲受試者均以輕度為主,研究組造影劑外滲程度低于對照組,說明分級護理有助于降低造影劑外滲嚴重程度。原因與分級護理有更嚴格的CT增強掃描流程及管理內容,為減輕造影劑外滲程度提供了更高的安全邊界。在CT圖像質量評分方面,兩組受試者得分均較高,且兩組比較差異無統計學意義,提示分級護理中調整的造影劑注射方式并未對CT圖像質量產生明顯影響。
綜上,分級護理在雙源CT增強掃描受試者中應用,可降低造影劑外滲發生率,減輕造影劑外滲所致損傷嚴重程度分級,且對CT圖像質量無明顯影響,有良好的應用價值。

