不同入路行髂筋膜間隙神經阻滯對老年股骨頸骨折手術患者疼痛及術后轉歸影響
時洪武,張曉青,白 明,焦林波,吳 燕,馬 寧
北京市健宮醫院 麻醉科,北京 100054
股骨頸骨折(femoral neck fracture,FNF)為常見髖部損傷疾病,多見于中老年人,主要病因為骨質疏松引發的骨質量降低[1-2]。人工股骨頭置換術(artificial femoral head replacement,AFHR)是臨床上治療FNF的重要方法,可幫助患者恢復正常肢體行動能力,且術后恢復快、安全性好[3]。近年來,有研究報道,由于老年群體各器官組織及機能逐漸退化,且部分老年FNF患者合并基礎疾病,導致AFHR預后不佳[4]。付益計等[5]研究報道,完善老年骨折患者手術麻醉方案對保證其良好的預后十分關鍵,既往AFHR中常采取的椎管內麻醉在穿刺階段的體位擺放、移位等操作可能會引發患者劇烈疼痛,進而誘發應激反應,使患者基礎疾病惡化,影響治療進程。有研究報道,髂筋膜間隙神經阻滯(fascia iliaca compartment block,FICB)可為老年患者提供良好的圍術期鎮痛,降低并發癥風險[6]。目前,隨著超聲技術的不斷精進,超聲引導下的FICB技術日益成熟[7],但有關該麻醉方法的入路方式仍存在爭議,有待結合臨床實際進一步判斷。本研究擬觀察腹股溝韌帶下行FICB與腹股溝韌帶上行FICB在老年FNF患者AFHR中的影響。現報道如下。
1 資料與方法
1.1 一般資料 選取自2019年1月至2021年12月北京市健宮醫院收治的106例FNF患者為研究對象。納入標準:(1)根據相關診斷標準[8]、影像學檢查及臨床體征等確診為FNF,滿足AFHR適應癥且擇期完成手術;(2)美國麻醉師協會分級為Ⅰ~Ⅳ級;(3)年齡65~90歲;(4)手術全程操作時間≤4 h。排除標準:(1)對本研究相關麻醉藥物不耐受或過敏;(2)急性感染期或確診為嚴重全身性感染疾病;(3)精神疾病、認知功能障礙或無溝通能力等;(4)凝血功能障礙;(5)嚴重惡性腫瘤疾病;(6)嚴重腦、心、肝、腎等器官功能性疾病;(7)椎管內麻醉穿刺失敗。采用隨機數字表法將患者分為A組與B組,每組各53例。兩組患者的一般資料比較,差異均無統計學意義(P>0.05),具有可比性。見表1。本研究通過醫學倫理委員會審批。所有患者自愿參與本研究且簽署知情同意書。
1.2 研究方法 兩組患者均接受AFHR,術前禁食禁飲8 h,建立靜脈通道,常規監測心電圖、有創動脈血壓、氧飽和度與呼吸頻率,以及面罩吸氧等。兩組均為平面內進針。A組實施腹股溝韌帶下入路:患者仰臥,高頻線陣探頭(5~10 MHz)平行置于腹股溝韌帶中外1/3下方1~2 cm處,對闊筋膜淺層和髂深筋膜進行掃描,并確定穿刺點進針,在超聲引導下將22 G短斜面穿刺針由尾側向頭側進針,保證清晰的進針路徑,當針尖進入髂筋膜、髂腰肌間隙,回抽驗證無血后,輸注生理鹽水2 ml,觀察液體擴散情況,確認無誤后,再推注30~35 ml的鹽酸羅哌卡因(0.3%)。B組實施腹股溝韌帶上入路:患者仰臥,高頻線陣探頭(5~10 MHz)垂直置于腹股溝韌帶處(于髂前上棘與恥骨結節連線中外1/3處),觀察并明確“領結征”(腹內斜肌與縫匠肌),探明髂筋膜定位穿刺點,在超聲引導下將22 G短斜面穿刺針由尾側向頭側進針,保證清晰的進針路徑,當針尖通過髂筋膜至髂筋膜間隙并回抽驗證無血后,輸注生理鹽水2 ml,觀察液體擴散情況,確認無誤后,再推注30~35 ml的鹽酸羅哌卡因(0.3%)。兩組阻滯完成20 min后行椎管內麻醉,根據腰椎CT結果選擇L2~L3或L3~L4行腰硬聯合穿刺,使用2.5 ml羅哌卡因(0.5%)完成腰麻,留置硬膜外導管,根據手術情況必要時硬膜外給予利多卡因和羅哌卡因。術后鎮痛:靜脈泵,氫嗎啡酮0.1 mg/kg,稀釋至200 ml,背景劑量4 ml/h,追加劑量2 ml/次,鎖定追加間隔時間15 min。
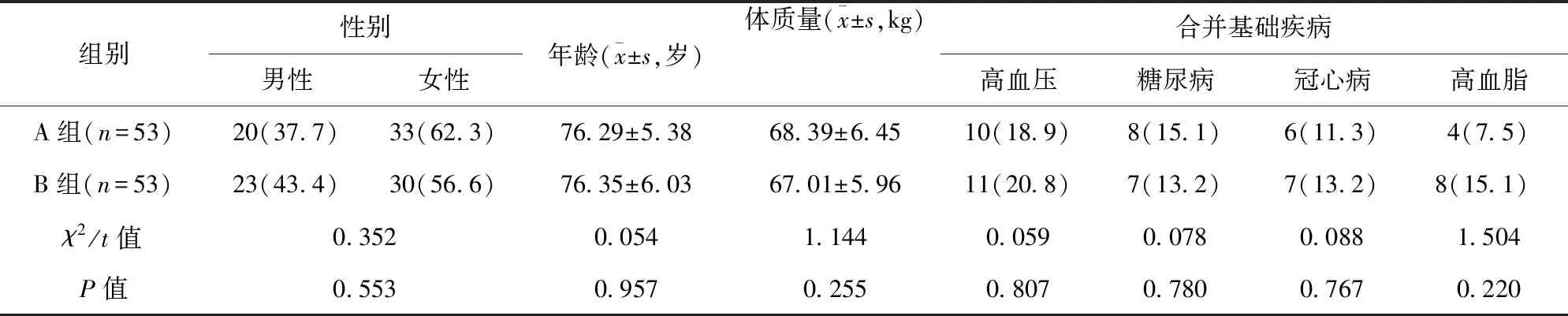
表1 兩組患者的一般資料比較/例(百分率/%)
1.3 觀察指標
1.3.1 主要指標 比較兩組患者穿刺前(Ta)、椎管內麻醉體位擺放前(Tb)、切皮前(Tc)、切皮后(Td)、術后即刻(Te)的疼痛評分,以及術后6 h、12 h、24 h的疼痛評分。疼痛評分采用視覺模擬評分法(visual analogue scale,VAS)[9]評估,總分0~10分,評分越高則表示疼痛程度越高。
1.3.2 次要指標 (1)比較兩組Ta、Tb、Tc、Td、Te的心率變化。(2)比較兩組手術情況(手術時間、術中失血量)與術后轉歸情況(靜脈鎮痛泵用藥量、術后住ICU率、術后首次下床時間、出院時間)。(3)比較兩組并發癥發生情況。
2 結果
2.1 兩組手術過程中不同時間點的VAS評比較 兩組Tb時VAS評分低于Ta時,差異有統計學意義(P<0.05);兩組Tc、Td、Te時VAS評分均降為0分。B組Tb時VAS評分低于A組,差異有統計學意義(P<0.05)。見表2。
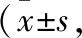
表2 兩組手術過程中不同時間點的VAS評分比較評分/分)
2.2 兩組手術過程中不同時間點的心率比較 兩組Ta時心率高于Tb時,Tb時高于Tc時,Tc時高于Td時,Td時高于Te時,差異均有統計學意義(P<0.05)。B組Tb、Tc、Td、Te時心率均低于A組,差異有統計學意義(P<0.05)。見表3。
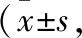
表3 兩組手術過程中不同時間點的心率比較次/min)
2.3 兩組術后不同時間的疼痛評分比較 兩組患者術后24 h的VAS評分高于術后6、12 h,且術后12 h高于術后6 h,差異均有統計學意義(P<0.05)。B組術后12 h、24 h時VAS評分均低于A組,差異有統計學意義(P<0.05)。見表4。
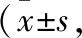
表4 兩組術后不同時間的疼痛評分比較評分/分)
2.4 兩組手術情況與術后轉歸情況比較 兩組患者的手術時間、術中失血量及術后住ICU率比較,差異均無統計學意義(P>0.05)。B組靜脈鎮痛泵用藥量、術后首次下床時間、出院時間均低于A組,差異均有統計學意義(P<0.05)。見表5。
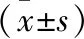
表5 兩組手術情況與術后轉歸情況比較
2.5 兩組并發癥發生情況比較 B組發生嗜睡2例、惡心嘔吐1例、尿潴留1例、下肢靜脈血栓1例、切口感染1例,并發癥總發生率為11.3%(6/53)。A組發生嗜睡3例、惡心嘔吐3例、尿潴留2例、下肢靜脈血栓4例、切口感染2例,并發癥總發生率為26.4%(14/53)。B組總并發癥發生率低于A組,差異有統計學意義(P<0.05)。
3 討論
老年群體隨著年齡的增長,骨質出現退行性變化,易導致骨質疏松,當遭受一定程度的壓力時易骨折,其中,髖部骨折發生率較高[10]。FNF是較為常見的髖部骨折疾病之一,而FNF極易發生股骨頭壞死,若未采取及時有效的治療,患者的髖關節功能會嚴重受損甚至喪失功能,嚴重時致死[11]。對于無嚴重手術禁忌證的老年FNF患者,早期接受AFHR治療十分必要。國外研究報道,對于行骨折手術的老年患者,術中麻醉方案如椎管內麻醉與全身麻醉在改善患者存活率、下床活動及并發癥方面的優勢相當[12]。而國內相關研究報道,與全身麻醉及腰硬聯合椎管內麻醉比較,FICB有望進一步提高麻醉效果,保障患者圍術期安全,特別是FICB在緩解術前疼痛方面具有較大優勢,但選擇合適的FICB入路方式十分重要[13-14]。
本研究中,兩組患者均采用平面內進針,此進針法可保證穿刺針的穿刺全過程、針桿均處于超聲掃查面之內,使術者較直觀地觀察進針位置,有助于保障穿刺的準確性。經腹股溝韌帶下行FICB在臨床上應用較多,但仍有一定局限之處,包括麻醉藥物注射部位與目的神經之間的距離較遠,麻醉藥量隨之增加;另一方面,麻醉起效等待時間延長,可能導致疼痛無法及時緩解[15]。而腹股溝韌帶上行FICB更貼合機體生理解剖結構,更易順利完成麻醉,因為腹股溝韌帶上方的髂筋膜阻滯阻斷股外側皮神經在骨盆區域、髂筋膜下方走行分布更穩定[16]。本研究結果顯示,兩組Tb時VAS評分均低于Ta時,表明髂筋膜神經阻滯可有效減輕體位擺放時的疼痛刺激,同時,Tb時B組VAS評分低于A組,提示腹股溝韌帶上行FICB鎮痛效果優于腹股溝韌帶下行FICB。李振威等[17]研究結論與本研究相符,可能原因在于腹股溝韌帶上行FICB可有效擴散麻醉藥物至股外側皮神經、股神經,使病變區域及手術創傷造成的疼痛感覺盡快受到阻滯[18]。本研究進一步比較兩組患者手術過程的心率變化,結果顯示,兩組心率變化為Ta>Tb>Tc>Td>Te,B組Tb、Tc、Td、Te時心率均低于A組,提示腹股溝韌帶上行FICB患者的心率較腹股溝韌帶下者慢。分析原因可能在于患者Ta時因疼痛產生劇烈生理應激反應,表現為心率升高,給予麻醉藥物后疼痛逐漸緩解至消退,應激反應減小后心率降低,而本研究中腹股溝韌帶上行FICB鎮痛效果更顯著,患者心率值更低。
本研究結果還發現,兩組VAS評分為術后24 h>術后12 h>術后6 h,表明隨術后恢復時間的延長,患者疼痛感逐漸增強,這可能與麻醉藥效逐漸消退有關。B組術后12 h、24 h時VAS評分均低于A組,且術后24 h靜脈鎮痛泵用藥量更少,表明腹股溝韌帶上行FICB鎮痛效果更確切。本研究結果還發現,B組術后首次下床時間、出院時間短于A組,這提示,腹股溝韌帶上行FICB有助于縮短患者的康復時間,可能與該入路方式行FICB可有效控制患者疼痛、減輕生理應激反應、提高治療依從性等原因有關,患者得以早期開展康復訓練。于雙等[19]研究也提到,腹股溝韌帶上行FICB有助于加快患者康復進程,與本研究結果相似。此外,本研究還發現,B組并發癥總發生率低于A組,提示腹股溝韌帶上行FICB安全性更高,這可能也與本研究樣本選取量較小、時間跨度較大有關,導致研究結果存在一定偏差,后續有待進一步擴大樣本量完善相關研究。
綜上所述,FNF患者AFHR術中實施腹股溝韌帶上行FICB能夠有效減輕其疼痛,減緩術中心率,并加快患者術后康復進程,安全性更好。

