慢性鼻-鼻竇炎伴鼻息肉鼻內鏡術后復發調查及危險因素分析
楊花榮,陳影影,高 英,趙 康,王娜娜,陳 艷
(延安大學附屬醫院耳鼻咽喉科,陜西 延安 716000)
慢性鼻-鼻竇炎伴鼻息肉(CRSwNP)指的是由于多因素刺激(疾病或其他原因)使鼻及鼻竇黏膜表面形成凸起組織,阻塞鼻腔,致使患者出現呼吸受阻、流涕、頭面痛、嗅覺減退等一系列臨床癥狀的慢性疾病[1-3],且病程長、病情易反復,給患者的工作、學習及日常生活造成極大的影響。目前,鼻內鏡手術是治療CRSwNP的標準術式,可在鼻內鏡下糾正鼻腔鼻竇的解剖學異常,有效清除局部病灶和減少炎癥堵塞[4-5],同時較為徹底地展示并清除息肉,緩解臨床癥狀,且該術式具有視野清晰、創傷小、路徑短、術后恢復快、鼻部功能保持良好、安全性高等優勢[6]。但在臨床實際工作中,即便是予以鼻內鏡手術治療,仍有部分CRSwNP患者出現復發,導致二次手術等不良后果,對患者生活質量造成消極影響。因此,探討導致鼻內鏡手術后CRSwNP復發的主要因素,是識別高危人群、制定早期預防措施的前提和依據。鑒于此,本研究調查了延安大學附屬醫院2019-2021年CRSwNP鼻內鏡術后復發情況,同時分析了復發的相關危險因素。
1 資料與方法
1.1 一般資料 篩選2019年1月至2021年12月在我院接受鼻內鏡手術治療的315例CRSwNP患者作為研究對象,其中男181例,女134例,年齡22~71歲,平均(48.13±7.92)歲;病程4個月至25年,平均(5.72±1.51)年;發病部位:左側144例,右側171例。病例納入標準:經臨床表現、鼻內鏡檢查、鼻竇CT及術后病理檢查等確診的CRSwNP患者;單側發病,并成功完成鼻內鏡手術治療;臨床資料完整;患者知情同意且經醫院倫理委員會批準。排除標準:既往有鼻-鼻竇相關手術史;合并其他鼻部病變,如鼻竇囊腫、真菌性鼻竇炎、鼻竇或鼻腔腫瘤、急性鼻-鼻竇炎等;合并嚴重肝、心、腎等重要臟器疾病或全身系統慢性病(如嚴重高血壓、糖尿病等)、血液系統疾病、免疫系統疾病、艾滋病等;伴有精神異常或病歷資料不全者。
1.2 復發標準及分組方法 所有患者出院后采用電話、微信和門診復查相結合的方式進行隨訪,隨訪時間1年,隨訪頻率:第1個月每周1次,第2個月每2周1次,第3~6個月每月1次,之后每3個月1次。隨訪期間若出現癥狀(如鼻塞、鼻漏/鼻后滴漏、嗅覺減退、面部疼痛或緊張感等)或各項評分改善不明顯,內鏡檢查可見鼻竇腔黏膜充血水腫、息肉組織形成或增生、廣泛粘連、竇口狹窄或閉鎖,即可判定為術后復發。
1.3 研究方法 對兩組病歷資料進行整理、分類和匯總,包括:①一般情況:性別、年齡、病程、病變程度、手術時間、吸煙史(每天抽煙>1根、持續時間>1年)、酗酒史(>20 g/d酒精含量、持續時間>1年)、是否有基礎疾病(高血壓、糖尿病等)、是否合并鼻中隔偏曲、是否合并變應性鼻炎或支氣管哮喘、是否為嗜酸粒細胞(Eosinophils,EOS)型鼻息肉、術后是否堅持綜合治理、患者心理狀態等。EOS型鼻息肉判定方法:根據息肉組織中的EOS比例來確定,在400倍光鏡下觀察息肉病理組織切片,隨機選取5個視野分類計數EOS、淋巴細胞和中性粒細胞(Neutrophil granulocyte,NEU),取平均值計算組織中EOS浸潤比例,≥27%時定義為EOS型鼻息肉。②心理狀態評價:采用抑郁自評量表(SDS)及焦慮自評量表(SAS)評價,標準分≥50分表示有焦慮或抑郁癥狀。
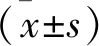
2 結 果
2.1 CRwNP鼻內鏡術后復發情況 315例完成鼻內鏡手術治療的CRSwNP患者術后1年隨訪出現復發57例(復發組),占18.10%(57/315),未復發258例(未復發組),占81.90%(258/315)。
2.2 單因素分析 單因素分析結果顯示:復發組多發性鼻息肉、鼻中隔偏曲、合并變應性鼻炎、合并支氣管哮喘、EOS型鼻息肉、術后感染、術腔粘連及不良心理狀態的比例高于未復發組(均P<0.05);兩組在年齡、性別、病程、手術時間、吸煙史、酗酒史、合并基礎疾病以及術后堅持綜合治療等方面比較無統計學差異(均P>0.05)。見表1。

表1 單因素分析
2.3 多因素分析 以CRSwNP鼻內鏡術后復發為因變量,以有差異的單因素(多發性鼻息肉=1,單發性鼻息肉=0)、鼻中隔偏曲(是=1,否=0)、合并變應性鼻炎(是=1,否=0)、合并支氣管哮喘(是=1,否=0)、EOS型鼻息肉(是=1,否=0)、術后感染(是=1,否=0)、術腔粘連(是=1,否=0)及心理狀態(不良=1,良好=0)為自變量,Logistic回歸分析顯示,多發性鼻息肉、鼻中隔偏曲、合并變應性鼻炎、合并支氣管哮喘、EOS型鼻息肉、術后感染及不良心理狀態是影響CRSwNP鼻內鏡術后復發的獨立危險因素(均P<0.05),見表2。

表2 多因素分析
3 討 論
慢性鼻-鼻竇炎(CRS)是一組以鼻及鼻竇黏膜炎癥為特征、癥狀持續時間超過12周的慢性疾病[7-8]。CRS大部分與鼻息肉并存,而CRSwNP傾向于表現出更嚴重的臨床表現、根治困難、高復發率等特點,因此越來越受到臨床的關注。臨床一般對CRSwNP的根治性治療以鼻內鏡手術為主,該術式在內窺鏡的輔助下,可為醫者提供更清晰的手術視野,通過鼻內鏡的置入,規避了傳統開放性手術的缺陷,為鼻腔內的炎癥轉歸創造符合生理需求的環境,促進受損黏膜重建,也避免了對鼻竇、鼻腔的誤傷,創傷小、恢復快、效果滿意[9-11]。而CRSwNP發病機制復雜,患者術后炎癥轉歸時間較長,復發風險較高,且復發后的病情一般相對嚴重,治療難度也隨之增加,成為讓耳鼻喉科醫生困惑和棘手的問題之一[12]。因此,尋找CRSwNP患者鼻內鏡術后復發的危險因素在識別高危人群以及后續耳鼻喉科臨床工作推進中占據重要地位。
本研究回顧性分析了2019-2021年接受鼻內鏡手術治療的315例CRSwNP患者的臨床資料,結果顯示:315例患者隨訪1年期間57例復發(復發組),占18.10%,258例未復發(未復發組),占81.90%。提示CRSwNP鼻內鏡術后復發率較高。本研究Logistic多因素回歸分析結果顯示:多發性鼻息肉、鼻中隔偏曲、合并變應性鼻炎、合并支氣管哮喘、EOS型鼻息肉、術后感染及不良心理狀態是影響CRSwNP鼻內鏡術后復發的獨立危險因素。分析原因:①多發性鼻息肉患者竇腔內蓄積膿性分泌物增多,可加重腫脹和充血,同時多發性鼻息肉對竇內黏膜產生的刺激更大,病變范圍較廣,治療難度大,造成病灶清除不徹底,引起術后復發[13]。②鼻中隔偏曲說明存在解剖學異常,會對上頜竇口、前篩竇造成壓迫,阻塞額竇竇口引流,誘發鼻竇囊腫或炎癥,導致疾病復發。③“同一氣道、同一疾病”, 鼻與氣管、支氣管同屬于呼吸道,上、下呼吸道在解剖學上是連續的,在組織學上其黏膜表面的上皮成分是一致的,且由于存在鼻肺反射和鼻竇支氣管反射,其疾病聯系密切[14-15],即CRS、鼻息肉等上呼吸道病變可直接影響下呼吸道的功能甚至引起病變,反之亦然。研究表明,變應性鼻炎、支氣管哮喘和CRSwNP之間存在相似的炎性反應及病理生理機制[14];故合并變應性鼻炎/支氣管哮喘的CRSwNP患者體內炎性反應更劇烈,術后復發風險更高。④EOS是變應性炎癥、慢性炎癥中主要的浸潤細胞,通過促進Th2細胞因子釋放、遷徙,促進鼻腔黏膜炎性反應,并且通過自身分泌IL-3、IL-5、粒細胞-巨噬細胞集落刺激因子等細胞因子加重炎性反應、導致病灶遷延不愈[16-17]。因此,EOS型鼻息肉患者容易發生術后復發。⑤術后發生感染可刺激鼻黏膜上皮細胞分泌過多的炎癥介質,加重炎性反應程度,增加分泌物,繼而導致鼻黏膜水腫,誘發鼻息肉再次形成。⑥CRSwNP患者通常存在鼻塞、頭面痛等癥狀,生活質量、睡眠質量等受到嚴重影響,加之病情反復出現、遷延難愈,容易出現焦慮、抑郁等不良心理狀態,從而影響患者用藥和術后自我護理的依從性,導致手術治療的預后效果不佳,出現病情反復發作的現象。此外,相關研究證實,年齡及手術時間[18]、吸煙史[19]等亦是CRSwNP患者鼻內鏡術后復發的獨立危險因素,術后堅持綜合治療[20]是其保護因素,與本研究結果不一致,考慮可能與本研究樣本量較小有關。
綜上所述,CRSwNP鼻內鏡術后復發率較高,其中病變程度、合并鼻中隔偏曲、有變應性鼻炎/哮喘病史、EOS型鼻息肉、術后感染及不良心理狀態與術后復發明顯相關,臨床應重視上述因素并及時對伴有上述因素的患者實施對癥干預,以減少術后復發。

