孕婦產前組織型絨毛膜羊膜炎與新生兒缺氧缺血性腦病相關性分析
楊金英,王倩菲
(西安市人民醫院 西安市第四醫院新生兒科,陜西 西安 710004)
胎膜早破在我國發病率為6%~16%,是導致孕產婦難產、新生兒感染的主要原因之一,胎膜早破使胎膜的屏障功能減弱,陰道病原菌可沿生殖道上行,侵犯羊膜,誘發羊膜腔感染,其中以組織型絨毛膜羊膜炎(Histological chorioamnionitis,HCA)多見[1]。HCA雖然癥狀隱匿,但挪威的一項最新研究調查指出[2],HCA與新生兒不良結局密切相關。HCA可影響子宮收縮,造成胎兒宮內窘迫,可誘發新生兒缺氧缺血性腦病(Hypoxic-ischemic encephalopathy,HIE)等新生兒腦損傷疾病[3]。近年研究[4]發現,多種炎癥因子與HCA的發生機制有關,并參與新生兒不良結局的發生,監測相應的炎癥因子變化,對預測HCA及其不良結局有利。基于此,本研究就HCA與HIE的關系及可能的發生機制展開分析,為我國母嬰保健工作開拓思路,現報告如下。
1 對象與方法
1.1 研究對象 收集2020年1月至2021年12月西安市人民醫院收治的86例HCA孕產婦的臨床資料,并納入同期入院的86例未發生HCA孕產婦作為對照組。病例納入標準:符合中華醫學會婦產科學分會產科學組2015年制定的胎膜早破診斷標準[5],且破膜孕周為28~36+6周;HCA經胎盤組織病理學檢查確診,且符合《婦產科學(第9版)》[6]診斷標準;孕產婦年齡>20歲;單胎妊娠;病理檢查等資料完整。排除標準:胎膜早破入院前1周有抗生素或皮質類固醇藥物使用史;入院后急產;胎位異常、胎兒結構或染色體異常、死胎;存在急慢性感染性疾病或不明原因發熱;合并糖尿病、高血壓、子宮畸形等早產高危因素。本研究標本及病例資料的收集等均獲得患者知情同意,且得到西安市人民醫院醫學倫理委員會核查及審批。
1.2 研究方法 所有孕產婦在胎盤娩出后取胎膜破口處胎膜組織2 cm×2 cm,0.9%氯化鈉溶液沖洗干凈后保存于-80 ℃冰箱內;取冰凍胎膜組織研磨均勻,使用Trizol試劑盒提取總核糖核酸(RNA),經逆轉錄試劑盒逆轉錄,采用實時熒光免疫聚合酶鏈式反應檢測胎膜組織Toll樣受體4(TLR-4)、核因子-κB(NF-κB)表達情況,引物由上海生工生物工程股份有限公司設計、合成及提純,引物序列如下:TLR-4正向引物5’-GAGGCAGCTCTTGGTGGAAGTTG-3’,反向引物5’-CAAGCACACAGGACCGACAC-3’,長度138 bp;NF-κB正向引物5’-GATGTGGCATTGGCTATGGGTAT-3’,反向引物5’-GTCACTCTGCCTGGAACCTGTC-3’,長度185 bp;內參GAPDH正向引物5’-TCGTGGAAGGACTCATGACC-3’,反向引物5’-AGGGATGATGTTCTGGAGAG-3’,長度226 bp;擴增條件:94 ℃預變性2 min,94 ℃變性20 s,65 ℃退火30 s,40個循環,最后72 ℃延伸10 min;擴增產物行2%瓊脂凝膠電泳,并使用紫外光凝膠成像系統攝像觀察,采用2-△△Ct法,以目的基因TLR-4、NF-κB與內參GAPDH的比值作為其mRNA相對表達量。HIE的診斷及臨床分度參考《新生兒缺氧缺血性腦病診斷標準》[7],臨床分度有Ⅰ度(激惹興奮,發病1 d內癥狀明顯,2~3 d可消失,伴自發動作增多)、Ⅱ度(嗜睡或遲鈍,上肢肌張力下降,原始反射減弱,伴或不伴驚厥)、Ⅲ度(昏迷,肢體肌張力及原始反射消失,驚厥發作頻繁,常伴顱內壓增高);根據是否發生HIE,將HCA組分為HCA-HIE組與HCA-非HIE組2個亞組。
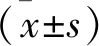
2 結 果
2.1 兩組孕產婦一般資料比較 兩組孕產婦年齡、產次及早產史比較差異無統計學意義(均P>0.05),HCA組破膜孕周低于對照組、新生兒出生體重高于對照組(均P<0.05),見表1。

表1 兩組孕產婦一般資料比較
2.2 HCA組與對照組HIE發生情況比較 HCA組發生19例HIE,其中Ⅰ度7例,Ⅱ度8例,Ⅲ度4例,對照組發生1例Ⅰ度HIE,HCA組HIE發生率明顯高于對照組(χ2=18.332,P<0.001)。
2.3 HCA-HIE組、HCA-非HIE組與對照組胎膜組織TLR-4、NF-κB mRNA相對表達量比較 HCA-HIE組胎膜組織TLR-4、NF-κB mRNA相對表達量明顯高于HCA-非HIE組及對照組(均P<0.05),HCA-非HIE組高于對照組(P<0.05),見表2。
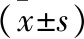
表2 三組孕產婦胎膜組織TLR-4、NF-κB mRNA相對表達量比較
2.4 HCA孕產婦HIE臨床分度與胎膜組織TLR-4、NF-κB表達水平的相關性 HCA孕產婦HIEⅠ度者胎膜組織TLR-4、NF-κB mRNA相對表達量明顯低于Ⅱ度及Ⅲ度者(均P<0.05),Ⅱ度者低于Ⅲ度者(P<0.05),見表3。Spearman相關分析顯示,HCA孕產婦HIE臨床分度與胎膜組織TLR-4、NF-κB mRNA相對表達量呈顯著正相關(r=0.379、0.394,均P<0.05)。
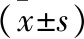
表3 HCA孕產婦不同HIE臨床分度者胎膜組織TLR-4、NF-κB mRNA相對表達量比較
3 討 論
雖然HCA與胎兒窘迫、新生兒敗血癥、新生兒神經系統發育異常等多種新生兒不良結局有關,但HCA產前無明顯臨床癥狀,產前診斷困難,主要由產后胎盤病理診斷,HCA診療仍是產科難題[8]。有報道[9]表明,陰道內微環境隨著妊娠的進程逐漸趨于穩定,上行感染風險逐漸降低,故胎膜早破孕周越小越易發生宮內感染及不良結局。本研究中,HCA組破膜孕周低于對照組,新生兒出生體重高于對照組,與上述報道一致,提示對于較小孕周的胎膜早破,應警惕HCA,并注意與宮內感染相關的不良結局。
分析HCA與新生兒不良結局的關聯性及其作用機制,是近年研究的熱點[10]。據文獻[11]報道,HCA引起胎盤功能異常,胎盤血流量減少,造成胎兒缺血缺氧,誘發腦損傷,且感染刺激子宮收縮,增加產時窒息發生風險,也易造成HIE。也有研究[12]表明,圍產期的宮內感染也能引起胎兒神經元敏感性增加,缺氧缺血時更易發生神經元凋亡,導致HIE。本研究發現,HCA組HIE發生率明顯高于對照組,提示HCA可能增加HIE發生風險,與上述研究結果一致。HCA可能通過促進胎盤功能異常及刺激子宮收縮等多種方式,增加HIE等新生兒不良結局發生風險。
另據文獻[13]報道,多種細胞因子參與感染引起HIE的發生機制,感染引起促炎因子增多,抑炎因子減少,細胞因子平衡被打破,刺激一氧化氮等損傷介質合成及釋放,誘導神經元凋亡。不僅如此,感染及炎癥可激活血管內皮細胞,影響凝血-纖溶系統,造成血管內細胞黏附、血栓形成,誘導多重級聯反應,引起缺氧缺血等一系列病理改變,損傷越重,患兒智力越低下,預后越差[14-15]。郭孝君等[16]研究指出,HCA癥狀隱匿,監測淋巴細胞比例、中性粒細胞計數、血小板淋巴細胞比值等系統性炎癥參數可盡早識別HCA,指導臨床診療,以減少HCA引起的新生兒不良結局。因此,分析與HCA發生、發展有關的炎癥參數,對控制新生兒不良結局有積極意義。TLR-4/NF-κB是機體重要信號通路,可介導炎性反應與氧化損傷,參與缺血再灌注損傷等多種生理病理過程[17]。近年研究還發現[18],TLR-4/NF-κB信號通路可參與絨毛膜羊膜炎的發生。本研究結果顯示,HCA-HIE組胎膜組織TLR-4、NF-κB mRNA相對表達量明顯高于HCA-非HIE組及對照組,HCA-非HIE組高于對照組,提示TLR-4/NF-κB信號通路可能參與HCA的發生,還可能與HCA誘發HIE的發生機制有關。分析其原因可能為:病原菌入侵活化TLR-4,觸發含白細胞介素-1受體結構域,激活NF-κB,引起下游大量促炎因子產生,促進細胞基底膜破壞,加劇胎膜屏障損傷,誘發HCA及不良結局[19-20]。不僅如此,HCA孕產婦HIE臨床分度與胎膜組織TLR-4、NF-κB mRNA相對表達量呈顯著正相關,提示TLR-4/NF-κB信號通路與HCA誘發HIE的病情進展密切相關。考慮與TLR-4/NF-κB信號通路的激活可誘導血管內皮細胞損傷,胎膜組織TLR-4、NF-κB 的大幅度上調提示胎盤功能受損,胎盤血流量嚴重下降,促進胎兒缺血缺氧性損傷,使HIE進展加快有關[21-22]。然而,HCA誘發HIE與TLR-4/NF-κB信號通路的關聯性未見相關報道,本研究可為后續臨床研究提供新思路,但本文結果還需后續研究的論證。
綜上所述,HCA孕產婦發生HIE風險更高,TLR-4/NF-κB信號通路可能參與了HCA誘發HIE的發生與發展。

