紅細胞分布寬度與血鈣比值結合BISAP評分對急性胰腺炎嚴重程度的預測價值*
嚴舒 范婧妍 吳斌 李建水
(川北醫學院附屬醫院 1.肝膽外二科;2.麻醉科,四川 南充 637000)
急性胰腺炎(Acute pancreatitis,AP)是一種起病急驟、病程進展快可能導致多種并發癥甚至死亡的臨床常見消化系統疾病。根據其病情的嚴重程度,急性胰腺炎可被分為輕、中、重三種類型,其中重癥急性胰腺炎(Severe acute pancreatitis,SAP)的病死率高達36%~50%[1-2]。但SAP的診斷需從發病至發病后48 h才可以判定,因此,更早識別AP的嚴重程度有助于早期干預和提高療效。目前,國內外已有多種評分系統用于評價,如急性生理與慢性健康狀況(APACHEⅡ)評分、Ranson等,但評價指標較多,操作復雜,不利于臨床使用,而急性胰腺炎嚴重程度床邊指數(BISAP)評分系統是AP嚴重程度中相對簡單的評分系統,可在24 h內快速評價AP病情及嚴重程度[3],紅細胞分布寬度(Red blood cell distribution width,RDW)作為評估急危重疾病預后的指標,已得到廣泛驗證,其在AP的預測價值上也得到了較多研究的證實。但是,近來部分研究卻得出相反結論,相較于其它血清學指標,如血清鈣離子濃度(Blood cacium,Ca2+)等,并未發現RDW預測的優勢。本研究進一步探討RDW與Ca2+的比值結合BISAP評分系統對AP嚴重程度的預測價值。
1 資料與方法
1.1 一般資料 收集我院2018年6月~2019年6月診斷為AP并且資料完整的患者132例行回顧性分析。根據是否伴有持續性的器官功能障礙(單個或多個,持續48 h以上)可分為非SAP組(29例)(包括輕度急性胰腺炎和中度急性胰腺炎)和SAP組(103例)。所有納入的AP患者均符合《中國急性胰腺炎診治指南》(2013,上海)[1]。診斷標準為(以下3 條中有兩條或3條均有,可診斷為AP):①具備AP的典型臨床表現。②血清淀粉酶和(或)血清脂肪酶高于正常值上限的3倍。③胰腺的影像學表現(超聲、CT或MRI)符合AP。排除標準:①臨床資料不完整、可能影響RDW的疾病(感染、免疫抑制狀態及腫瘤)。②最近有輸血史、外傷史及妊娠狀態[4]。③慢性胰腺炎或慢性胰腺炎急性發作患者。所有患者均簽署知情同意書。
1.2 數據收集 采集指標均為所有研究對象入院第1、3、7 d的檢查結果,包括RDW、Ca2+等。其中紅細胞分布寬度與血鈣濃度比值(RDW-to-Ca ratio,RCR)使用同一次抽血時的結果進行計算,并根據相關標準[3]計算入院第1、3、7 d BISAP評分。
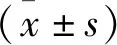
2 結果
2.1 兩組患者一般資料比較 兩組中非SAP組男49例,女54例,SAP組男15例,女14例;兩組年齡、性別、發病原因、高血壓、糖尿病、吸煙、飲酒比較差異無統計學意義(P>0.05),而兩組住院時間比較差異有統計學意義(P<0.05)。見表1。

表1 兩組患者一般資料比較Table 1 The general data of the two group
2.2 兩組患者入院后RDW、Ca2+、RCR、BISAP評分動態比較 SAP組患者RDW、RCR、BISAP評分在入院后第1、3、7 d均明顯高于非SAP組,SAP組患者Ca2+在入院后第1、3、7 d均明顯低于非SAP組(P<0.05)。兩組患者RDW、RCR、BISAP評分均隨住院時間延長呈下降趨勢,Ca2+住院時間延長呈上升趨勢(P<0.05)。見表2。

表2 兩組患者入院第1、3、7 d RDW、Ca2+、RCR、BISAP評分Table 2 Group of patients admitted to hospital at 1,3,7 d RDW,Ca2+,RCR,BISAP score
2.3 RCR在兩組各時間點的比較 RCR在非SAP組、SAP組均在第1 d處于最高水平,隨后隨著住院時間的推移,逐漸降低,各時間的兩兩比較,差異有統計學意義(P<0.05),見表3。

表3 RCR不同組間各時間點的比較Table 3 Comparison of RCR between different groups at each time point
2.4 入院早期RDW、Ca2+、RCR、BISAP評分及RCR結合BISAP評分對SAP預測價值 入院第1 d RDW、Ca2+、RCR、BISAP評分對預測SAP發生的價值ROC曲線分析顯示,BISAP及RCR評分的曲線下面積均高于RDW、Ca2+(P<0.05),而RCR聯合BISAP評分的AUC為 0.883(95%CI0.816~0.933,P<0.001),提示RCR、BISAP評分在AP患者入院后可較好的評估其嚴重程度,RCR聯合BISAP評分的預測價值最好。見表4,圖1。

表4 入院早期RDW、Ca、RCR、BISAP評分及RCR結合BISAP評分對SAP的預測價值Table 4 Predictive value of RDW,Ca,RCR,BISAP score and RCR combined with BISAP score in early admission to SAP

圖1 入院早期RDW、Ca、RCR、BISAP評分及RCR結合BISAP評分預測SAP的ROC曲線
3 討論
AP作為一種臨床常見的急重癥,雖然近年來取得了不錯的治療效果,但其中SAP的病死率仍高達36%~50%。SAP患者往往因合并全身炎癥反應綜合征(Systemic inflammatory reactive syndrome,SIRS)所致多器官功能衰竭或后期出現各種并發癥導致死亡。目前,大量文獻[5-8]報道了各種可用于評估AP嚴重程度的評價系統,如APACHEII、Ranson等,但因其采集指標繁多、操作復雜,可行性差,不利于臨床醫生快速判斷病情變化。此外,一些血漿炎癥因子如白細胞介素6(IL-6)、白細胞介素8(IL-8)、腫瘤壞死因子α(TNF-α)、血管緊張素轉換酶2(Angiotensin-converting enzyme 2,ACE2)、胱抑素C(Cystatin C,Cys C)等也被證實可用于AP的嚴重性,但由于其并非常規檢查,難以在臨床中方法使用[9-12]。因此,一種常用、簡潔、準確和客觀的指標更具備實際意義,而RDW、Ca2+等作為常規檢測的指標成為了研究的熱點,同時 BISAP評分系統是AP嚴重程度中相對簡單的評分系統,可在24 h內快速評價AP病情及嚴重程度[3],本研究旨在探究RDW與Ca2+的比值結合BISAP評分系統對AP嚴重程度的預測價值。
RDW是一種反映紅細胞體積大小變異性的參數,最早用于貧血診斷。但隨著研究的深入,有大量文獻[13-16]證實了在急危重癥下,RDW會產生顯著變化,具備提示病情嚴重程度的作用。雖然RDW與系統炎癥的病理生理機制尚不完全清楚,但目前國內外較為認可的觀點[17-19]是RDW受炎癥反應和氧化應激的影響而產生差異性改變。首先,在炎癥反應過程中,氧化應激和炎癥因子會縮短紅細胞的存活時間,同時抑制紅細胞成熟,從而導致大量新生的未成熟紅細胞從骨髓進入外周循環。因未成熟紅細胞體積較大,從而導致RDW增大;其次,炎癥反應會影響紅細胞的細胞膜上的糖蛋白和離子通道的穩定性,使紅細胞形態發生改變;最后,炎癥反應會加速機體消耗引起貧血。汪俏妹等[20]發現RDW具備較高的預測價值,其ROC曲線下面積可達0.701。但是,也有研究持反對意見。Ye等[21]發現RDW在預測SAP時并未體現出統計學差異,換言之,RDW并不具備預測AP嚴重程度的能力。一過性的低鈣血癥常見于AP發作前24 h,有研究報道[21-23]鈣離子濃度降低與SAP的發生相關,其發生機制尚不完全清楚。研究[22]提出低鈣血癥可能與SAP所導致的脂肪酶及磷脂酶A激活有關。游離脂肪酸被產生后,與鈣產生皂化反應,導致血鈣降低。同時,炎癥過程中,甲狀旁腺激素分泌減少也會引起低鈣。為進一步提高診斷指標的準確性。近年有研究[24]通過分析葡萄牙312例胰腺炎將RDW與Ca2+的比值(RCR)作為一種新的預測指標,通過對比Ranson評分、BISAP評分、改良Marshall評分等評價系統后發現RCR具備更高的預測價值,ROC曲線下面積高達0.973,超過RDW(ROC面積為0.960)、Ranson評分(ROC面積為0.777)、BISAP評分(0.732)以及改良Marshall評分(0.756)。然而AP病情在不停變化,上述研究均未動態觀測RCR、BISAP評分的情況,缺乏說服力。本研究通過動態觀測RCR、RDW、Ca2+、BISAP,發現AP患者的RDW、RCR、BISAP評分在入院后第1、3、7 d均明顯高于非SAP組,Ca2+在入院后第1、3、7 d均明顯高于非SAP組均明顯低于非SAP組,比較具有統計學意義。RCR在非SAP組、SAP組均在第1 d處于最高水平,隨后隨者住院時間的推移,逐漸降低,ROC曲線分析提示RCR在一定程度上可預測AP嚴重程度,與BISAP系統相結合預測價值更好。
本研究報道了RCR指標結合BISAP評分預測AP的嚴重程度,發現了RCR具有一定的預測價值。RDW作為目前研究的熱點,也被再次證實其預測的有效性。但由于本文為單中心回顧性研究,樣本量相對較小,仍需要更大樣本量、更多中心的研究來提高論證的強度。同時,RDW及Ca2+的病理生理機制也需要進一步深入的研究。
4 結論
本研究結果提示,RCR作為一種新的預測指標,獲取簡單、操作方便、呈現客觀,可以作為預測AP嚴重程度的指標,結合BISAP評分,可較準確的預測AP嚴重程度。

