視神經纖維層厚度分析在利奈唑胺中毒性視神經病變中的應用價值
張彥坤 關艷 田凈凈 翟靜潔
利奈唑胺(Linezolid,Lzd)是一種應用于嚴重革蘭陽性球菌感染,同時具有良好的抗結核分枝桿菌作用的藥物,臨床應用廣泛,是耐藥結核病治療方案中的核心藥物之一。隨著利奈唑胺治療時間的增加,其引起視神經病變等不良反應的風險也持續(xù)上升,而國內外文獻報道多為個案,我院作為河北省傳染病醫(yī)院,收治耐藥結核病患者較多,本研究對我院耐藥結核病患者應用Lzd所致視神經病變患者視神經纖維層厚度變化規(guī)律進行分析,對視神經不良反應做到早期發(fā)現(xiàn),避免不可逆視力喪失,以期為Lzd的臨床合理用藥提供參考依據。
1 資料與方法
1.1 一般資料 納入2018年9月至2020年9月就診于我院的確診為耐多藥結核病(multiple drug resistant tuberculosis, MDR-TB )的42例患者作為病例組,按照抗 MDR-TB 的治療指南,其中包含利奈唑胺用藥治療的患者:年齡18~60歲,平均(35.98±2.73)歲。同期納入采用初治肺結核抗結核治療方案為HRZE(異煙肼片、利福平膠囊、吡嗪酰胺片、乙胺丁醇膠囊)的42例患者作為對照組,均排除外傷、疾病、藥物所致的視神經損傷,雙側視功能正常,眼壓<21 mm Hg,其中男21例,女21例;年齡18~60歲,平均(31.84±2.81)歲。2組性別比、年齡差異無統(tǒng)計學意義(P>0.05)。
1.2 納入與排除標準
1.2.1 納入標準:①研究中均接受包含利奈唑胺在內的抗結核治療,既往未接受過利奈唑胺治療;②治療前和視功能正常;③治療前治療中均采用光學相干斷層掃描技術(OCT)測量RNFL厚度;④診斷明確,臨床資料完整。
1.2.2 排除標準:①中樞神經系統(tǒng)疾病;②其他藥物中毒性視神經病變;③內眼手術史;④其他影響視功能的眼病;⑤哺乳期或妊娠期女性。
1.3 方法 對照組和病例組患者均接受最佳矯正視力、裂隙燈顯微鏡下眼前節(jié)檢查、眼底鏡檢查、眼壓、眼底照相等眼科常規(guī)檢查。用OCT測量對照組常規(guī)抗結核治療和病例組加用利奈唑胺抗結核治療前、治療1個月、治療6個月及停藥2個月時的RNEL厚度。被檢者正常瞳孔大小,坐位,額部緊貼額托,下頜在下頜托內,儀器旁刻度線與被檢者外眥呈水平線。調整為視神經掃描模式,掃描深度為2 mm,橫向分辨率為10 μm,軸向分辨率為5 μm,調節(jié)OCT注視點位置,囑被檢者注視前方米字線中央,使視盤介于顯示器上眼底圖像正中央。調節(jié)患眼與OCT掃描鏡頭的前后距離直至產生視盤掃描斷層圖,根據患者實際情況調節(jié)屈光度,待出現(xiàn)清晰斷層圖。將掃描圓環(huán)的內環(huán)套住視盤,長時間按住掃描按鈕,短按掃描按鈕后自動進行截圖。待OCT測量RNFL厚度采集工作完成后,系統(tǒng)自動算出視盤周圍RNFL厚度,統(tǒng)計各部位象限及全周RNFL的平均厚度。

2 結果
2.1 2組不同時間點的RNFL厚度分析 2組治療前、治療后1個月視盤顳側、上方、下方、鼻側及平均RNFL厚度差異無統(tǒng)計學意義(P>0.05);病例組治療后6個月,視盤顳側、上方、下方、鼻側及平均RNFL厚度均大于治療前及治療后1個月,差異均有統(tǒng)計學意義(P<0.05)。見表1。
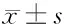
表1 對照組和病例組不同時間點的RNFL厚度分析 n=42,μm,
2.2 治療6個月后病例組與停藥2個月后RNFL厚度分析 發(fā)生視力下降及眼部體征變化者停藥2個月后視盤顳側、上方、下方、鼻側及平均RNFL厚度均小于治療后6個月,差異均有統(tǒng)計學意義(P<0.05)。見表2。
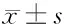
表2 病例組治療后6個月與停藥2個月時RNFL厚度分析 n=42,μm,
2.3 典型病例
2.3.1 患者,女,25歲,耐藥型肺結核,抗結核方案中加用利奈唑胺,服藥前視神經纖維層厚度正常,服藥6個月時檢查眼底發(fā)現(xiàn)視盤邊界欠清,視網膜前出血,視神經纖維層厚度較前增厚,停藥1個月后,視網膜前出血完全吸收,視神經纖維層厚度較前下降,結核科醫(yī)師為控制患者全身情況,囑患者再次服用利奈唑胺1個月后,視神經纖維層厚度再次增厚。該病例排除其他因素,在應用利奈唑胺后出現(xiàn)視力下降及眼部體征,用藥時長與視神經厚度呈正相關性。見圖1。

圖1 圖A:服用利奈唑胺6個月,患者出現(xiàn)右眼視盤邊界欠清,視網膜前出血;圖B:利奈唑胺停藥后1個月,右眼視網膜前出血完全吸收;圖C:服藥前視神經纖維層厚度正常;服用利奈唑胺6個月,視神經纖維層厚度增厚;利奈唑胺停藥后1個月,視神經纖維層厚度恢復;再次服藥1個月后,視神經纖維層厚度再次增厚,視神經水腫。
2.3.2 患者,男,21歲,耐藥型肺結核,抗結核方案中加用利奈唑胺,正常服藥前RNFL厚度為正常范圍,服藥6個月時發(fā)現(xiàn)RNFL厚度較前增厚,未干預繼續(xù)用藥,服藥10個月時RNFL厚度明顯增厚,停用利奈唑胺1個月,RNFL厚度逐漸恢復至正常,RNFL厚度平均值隨用藥時間及停藥后變化,從最初的103 μm增厚至最高145 μm,停藥后恢復至102 μm。見圖2。

圖2 RNFL厚度平均值隨用藥時間及停藥后變化
3 討論
據世界衛(wèi)生組織估計,XDR-TB是目前最為嚴重的一種結核病,治愈率很低,病死率極高[1]。據有關報道,2005 年全球耐多藥病例中,中國、印度和俄羅斯3個國家擁有的結核病耐多藥患者數(shù)約占全球的 62%[2]。中國是結核病耐藥程度較高的國家之一,世界衛(wèi)生組織將我國列為 “特別引起警示的國家和地區(qū)”之一[3]。我國 MDR-TB 疫情形勢嚴峻,據全國結核病耐藥基線調查報告結果表明,在 WHO 認定的 27 個MDR-TB 及 XDR-TB 高負擔國家中,我國已高居榜首[4]。
2018年WHO將抗MDR-TB 的治療指南中的藥物分為3組,即A組左氧氟沙星,莫西沙星,貝達喹啉,利奈唑胺,普瑞馬尼B組氯法齊明,環(huán)絲氨酸/特立齊酮 C組 乙胺丁醇,德瑪替尼,吡嗪酰胺,亞胺培南—西司他定或美羅培南,乙硫異氨酸或丙硫異氨酸,對氨基水楊酸,帕斯煙肼,阿米卡星(鏈霉素或卷曲霉素) 。MDR-TB的治療需要A和B組藥物的連用(選取4種核心藥物),C組為補充藥物(即如果A組或B組中某種藥物發(fā)生耐藥,不能組成有效的治療方案則選擇該組藥物)[6]。
本研究中的利奈唑胺為治療耐藥結核病的唑烷酮類藥物的代表,是人工合成的一種新型噁唑烷酮類抗生素藥,臨床上主要對耐藥的革蘭氏陽性菌敏感[7]。通過干擾mRNA在核糖體內的翻譯蛋白過程而阻斷細菌的生長和繁殖。在早期的臨床試驗中,該藥可實現(xiàn)MDR-TB患者培養(yǎng)物有效轉化。但統(tǒng)計顯示,40%~90%的患者遭受不良反應,6%~8%的患者由于神經性病變及骨髓抑制而停用該藥物,因此,該藥由于其毒性而在抗結核的治療中受到限制[8];但在2019 版中國 MDR-TB 和 RR-TB 治療專家共識中,利奈唑胺依舊為MDR-TB的核心治療藥物[9]。目前認為利奈唑胺引起視神經病變的機制是藥物相關的線粒體毒性,其通過干擾線粒體氧化磷酸化而損傷視神經,大部分報道認為利奈唑胺引起的視神經病變需要數(shù)月甚至1年或更久[10-14]。視神經對線粒體依賴性較強,因而易受到線粒體損傷的影響[15],繼而產生視神經炎的一系列癥狀。
利奈唑胺中毒性視神經病變的發(fā)病較遲緩,以視力下降、復視等癥狀為主要表現(xiàn),雙眼多同時受累,并且在早期的眼底檢查多無異常改變。OCT是測量RNFL厚度的主要儀器之一,其分辨率高,無侵入性,可重復性高,能夠進行清晰、直觀的活體生物組織成像[16]。通過OCT檢查定期監(jiān)測利奈唑胺服用者早期變化,并及時停用藥物對患者視覺功能恢復有一定作用。本研究對利奈唑胺服藥者進行隨訪觀察,通過臨床測定服藥者RNFL厚度,有效地評估了視神經損傷情況,及時對服用該藥過程中出現(xiàn)的不良反應作出預警評判。利奈唑胺的用藥時限為28 d實際臨床應用中利奈唑胺屬超說明書用藥,使用療程往往在6個月至1年,為了更安全用藥,利用OCT無侵入精準監(jiān)測RNFL厚度是一種必要的方法。
考慮利奈唑胺致中毒性視神經病變診斷時,我們需要排除結核感染及相關性視神經病變。結核感染性視神經病變是由于結核桿菌直接侵犯視神經所致,很少單獨發(fā)生,在眼部常合并葡萄膜炎、視網膜血管炎等。結核感染相關性視神經病變是眼部對結核菌蛋白的變態(tài)反應所致,對糖皮質激素治療有效[17]。 本研究中的42例病例組患者停用利奈唑胺后,視力很快得到明顯的改善,且未用糖皮質激素治療。因此,可以排除結核感染性或感染相關性視神經病變,利奈唑胺中毒性視神經病變診斷明確。
有研究發(fā)現(xiàn),神經系統(tǒng)病變不良反應出現(xiàn)在使用利奈唑胺治療的10 d~36個月,平均7.9個月[10]。視神經不良反應可完全或部分恢復,在停藥后幾個月中視力和色覺會明顯恢復,但周圍神經病變的恢復較為有限[18]。本研究通過42例病例組患者發(fā)現(xiàn)利奈唑胺中毒性視神經病變和利奈唑胺治療時間有直接關系,服用藥物時間較長者視力下降風險顯著增加。在治療1個月時平均RNFL厚度與對照組無顯著差異,平均在治療6個月時患者的視盤顳側、上方、下方、鼻側及平均RNFL厚度較治療前明顯增加,表明利奈唑胺中毒性視神經病變發(fā)生和患者用藥療程有關。且因個體差異不同,患者顳側RNFL厚度較對照組比較變化最大,表明視盤顳側RNFL最先受累,且損傷最為嚴重。可能因為視盤顳側的乳斑束神經纖維容易發(fā)生代償性腫脹,從而使顳側RNFL厚度增加更為明顯。因此臨床對于服用利奈唑胺患者應定期監(jiān)測RNFL厚度情況。
綜上所述,RNFL厚度變化早于患者視功能異常,使用利奈唑胺治療的患者應定期隨訪,以早期發(fā)現(xiàn)其視神經毒性表現(xiàn),利奈唑胺中毒性視神經病變能夠引起視盤周圍RNFL厚度增加,用OCT作為利奈唑胺長期服藥者的隨訪能夠直觀反映RNFL厚度變化情況。

