滋膵通脈飲聯合腺苷鈷胺治療陰虛血瘀型痛性糖尿病周圍神經病變臨床研究*
易曉利 任迪 袁春云 吳剛強 劉佳琴 王春媛 毛葉 卜獻春 譚軍**
(1.長沙衛生職業學院,湖南 長沙 410100;2.湖南省中醫藥研究院附屬醫院,湖南 長沙 410006)
痛性糖尿病周圍神經病變(painful diabetic peripheral neuropathy,PDPN)是由糖尿病或糖耐量異常導致周圍神經損傷,以對稱性肢端神經病性疼痛為主要臨床表現,也可表現為單神經痛或神經叢神經痛[1],是糖尿病周圍神經病(diabetic peripheral neuropathy,DPN)常見的臨床類型。嚴格控制血糖是治療PDPN的基礎,目前臨床上多采用鎮痛藥、神經營養藥、抗驚厥、抑郁藥等藥物來減輕癥狀,但只能為部分患者緩解部分癥狀。而我們臨床研究發現采取中西結合方法治療PDPN臨床療效佳,優于單純西醫治療,可緩解患者疼痛、麻木等癥狀,改善患者生活質量。現將滋膵通脈飲聯合腺苷鈷胺治療PDPN的臨床療效總結如下。
1 資料與方法
1.1一般資料 就診時間均在2020年1月—2020年12月期間,60例病例均來源于我院收治的PDPN患者,按照就診時間隨機分為治療組及對照組各30例。經統計學分析,兩組一般資料比較無明顯差異,具有可比性,詳細資料見表1。
1.2病例選擇標準
1.2.1診斷標準 DPN診斷標準[2]:①明確的糖尿病病史;②診斷糖尿病時或之后出現的神經病變;③臨床癥狀和體征與DPN的表現相符;④有臨床癥狀(疼痛、麻木、感覺異常等)者,5項檢查(踝反射、針刺痛覺、震動覺、壓力覺、溫度覺)中任1項異常;無臨床癥狀者,5項檢查中任2項異常,臨床診斷為DPN;⑤排除其他原因導致周圍神經損傷,如神經根型頸腰椎病、格林巴利綜合征、腦梗死、藥物等。PDPN應符合上述DPN診斷標準同時以肢體神經性疼痛為主要臨床表現。
陰虛血瘀型消渴病痹癥診斷標準[3];①主癥:肢體疼痛,夜間為甚;②兼癥:五心煩熱,失眠多夢,皮膚干燥,口干咽燥,腰膝酸軟,頭暈耳鳴,便秘;③舌脈象:舌質紅,少苔,脈細數或細澀。有消渴病史,具備有主癥1項,兼癥2項,符合舌脈象,即可診斷為陰虛血瘀證消渴痹癥。

表1 兩組患者一般資料比較
1.2.2納入標準 符合以上中西醫診斷標準,年齡在18~75歲之間,無用藥禁忌,言語及精神正常,無肝腎功能不全、血液系統疾病,患者自愿參與并簽署知情同意書。
1.2.3排除標準 合并有糖尿病急性并發癥或合并癥者;合并有懷孕、月經期、哺乳期等特殊情況的女性患者;同時參加其他臨床研究患者;對本實驗藥物過敏者。
1.3治療方法
1.3.1對照組 所有患者均進行一般生活方式干預治療。以根據患者不同情況采取西藥治療為基礎治療,控制目標如下:血壓<140/90 mmHg,空腹血糖5~8 mmol·L-1,餐后血糖7~10 mmol·L-1,糖化血紅蛋白7.5%以下,血脂參照《中國成人血脂異常防治指南》依據ASCVD危險因素分層個體化達標。對照組采取基礎治療聯合注射用腺苷鈷胺(廠家:華北制藥股份有限公司,批準文號:國藥準字H13024484,規格:0.5 mg/支,用法:0.5 mg,肌注,qd),療程為4 w。
1.3.2治療組 在對照組西醫基礎上,加用滋膵通脈飲,具體方藥組成為黃芪30 g,山藥30 g,生地黃15 g,山茱萸10 g,丹參15 g,鬼箭羽15 g,地龍10 g,全蝎5 g,水蛭5 g。用法:機煎,每日1劑,早晚溫服100 mL(1包),療程為4 w。以上中藥由湖南省中醫藥研究院附屬醫院制劑室提供。
1.4觀察指標 治療前后觀察兩組患者中醫證候療效、視覺模擬評分(visual analogue scale,VAS)、利茲神經病理性疼痛癥狀與體征評分(leeds assessment of neuropathic symptoms and sign,LANSS)、多倫多臨床評分系統(Toronto clinical scoring system,TCSS)、腓總神經運動神經傳導速度(motor nerve conduction velocity,MNCV)、感覺神經傳導速度(sensory nerve conduction velocity,SNCV)指標變化[4]。
1.5療效標準 中醫癥候療效評價參照《糖尿病周圍神經病變中醫診療規范初稿》[5]制定。①臨床痊愈:肢體麻、涼、痛、痿的癥狀、體征消失或基本消失,證候積分減少≥90%。②顯效:肢體麻、涼、痛、痿的癥狀、體征明顯改善,證候積分減少≥70%。③有效:肢體麻、涼、痛、痿的癥狀、體征均有好轉,證候積分減少≥30%。④無效:肢體麻、涼、痛、痿的癥狀、體征均無明顯改善,甚或加重,證候積分減少不足30%。計算公式(尼莫地平法)為:[(治療前積分-治療后積分)÷治療前積分]×100%。
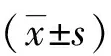
2 結果
2.1兩組臨床療效比較 研究表明,治療組和對照組患者治療均有效且治療組總有效率優于對照組,差異有統計學意義(P<0.05),見表2。
2.2兩組患者VAS、LANSS、TCSS比較 研究表明,治療組和對照組治療前VAS、LANSS、TCSS比較差異無統計學意義,治療后兩組VAS、LANSS、TCSS均較前下降,且治療組下降幅度更顯著,見表3。
2.3兩組患者腓總神經傳導速度比較 研究表明,治療組和對照組療前正中神經MNCV、SNCV比較差異無統計學意義(P>0.05),治療后兩組MNCV、SNCV均較前增快,且治療組上升幅度更顯著,見表4。

表2 兩組患者臨床療效比較[n(%)]


3 討論
PDPN是一種以神經病理性疼痛為主要臨床表現的周圍神經病,以肢端自發性、對稱性、持續性疼痛為突出臨床表現,多在夜間加重,嚴重影響患者睡眠及生活質量。因此,如何有效治療PDPN,改善患者癥狀,阻斷病情發展是目前科研人員研究的重點。
PDPN發病機制復雜,目前尚無統一認識,目前研究顯示與外周及中樞敏化、離子通道的改變等機制有關。持續性高血糖是導致PDPN發生主要病因,神經損傷是其主要病理表現。因此,目前臨床多采用以神經修復劑為基礎的治療措施。腺苷鈷胺作為神經營養藥代表藥物,對維持神經元髓鞘完整必不可少[6],具有促進受損神經髓鞘脂蛋白形成,從而改善神經功能及提高神經傳導速度,緩解患者臨床癥狀[7-8],但單純使用該藥治療療效有限[9]。大量研究顯示中醫藥治療DPN的效果佳[10-12],能改善神經功能及提高神經傳導速度,緩解患者臨床癥狀,廣泛應用于臨床疾病治療,如能采取中西結合治療,標本同治,其療效更佳[13-14]。本研究結果亦顯示PDPN采取滋膵通脈飲聯合腺苷鈷胺治療較單純腺苷鈷胺治療療效更佳(P<0.05),中西結合治療優勢顯著。
PDPN屬于中醫消渴痹癥范疇。糖尿病發病以陰虛為本,燥熱為標,若病久,病情遷延則氣陰兩虛,氣虛行血乏力,陰虛則脈絡失養,致使脈絡瘀阻,從而導致臨床出現肢體疼痛等癥狀[15]。因此,消渴痹癥主要病機是氣陰兩虛,脈絡瘀阻,益氣養陰活血通絡為其基本治法。研究證實,益氣活血通絡法能夠顯著緩解消渴痹癥患者臨床癥狀并提高神經傳導速度[16-17],還可保護神經細胞促進受損神經修復[18],是臨床治療消渴痹癥的主要方法。本研究采用名老中醫卜獻春教授之經驗方滋膵通脈飲對消渴痹癥患者進行干預,其方在張錫純的“滋膵飲”基礎上加減而成,主要由黃芪、山茱萸、山藥、生地黃、丹參、鬼箭羽、地龍、全蝎、水蛭組成,具有益氣養陰,活血通絡之功。方中黃芪為主藥,為其能助脾氣上升,還能散精達肺;山茱萸補腎固澀下焦,生地黃助腎中真陰上潤其肺,又能協同山茱萸以封固腎關,山藥補脾固腎,潤肺生水,四味共為臣藥,針對消渴痹證氣陰兩虛之根本進行治療。鬼箭羽、丹參活血化瘀,為佐藥;方中蟲類藥物地龍、水蛭、全蝎通絡止痛,為使藥。五味藥針對其脈絡瘀阻之病理因素共奏活血通絡之功。前期臨床研究實驗已證實,滋膵通脈飲降低血糖及糖化、改善胰島素抵抗、抗炎、抗栓、調脂、保護血管內皮細胞、改善血流等作用[19-24],能有效控制血糖,可延緩糖尿病并發癥發生及發展。滋膵通脈飲還可降低糖尿病兔血漿TXB2水平、提高6-Keto-PGF1α水平,促進二者保持平衡,能有效抑制血小板的聚集,降低血液黏稠度,改善血流,還可舒張血管,保護血管內皮細胞[25]。
本次實驗研究顯示滋膵通脈飲聯合腺苷鈷胺在減少VAS、LANSS、TCSS優于單純西藥組,同時中西結合組在提高MNCV、SNCV也優于單純西藥組,提示滋膵通脈飲能減輕PDPN患者癥狀,改善神經功能及神經傳導速度,提高患者生活質量。綜上所述,滋膵通脈飲聯合腺苷鈷胺治療PDPN臨床療效顯著,值得臨床推廣應用。

