胸椎椎管內外單中心型Castleman病1例報道
楊順,戴哲浩
(中南大學湘雅二醫院脊柱外科,湖南 長沙 410011)
Castleman病又稱巨大淋巴結病或血管濾泡性淋巴結增生癥,是一類高度異質性的淋巴增殖性疾病,2018年被納入國家衛生健康委員會等部門聯合發布的《第一批罕見病》目錄中。Castleman病常見于胸部和頸部,發生在椎旁并向椎間孔生長、累及神經根的罕見[1]。2022年3月28日中南大學湘雅二醫院收治1例胸椎椎管內外單中心型Castleman病,予以手術完整切除,臨床效果較好,現報告如下。
1 病例資料
15歲女性患者,因“右上腹痛6個月,加重伴胸背部疼痛15 d”入院。患者自訴:6個月前無明顯誘因出現右上腹部間歇性脹痛,伴惡心、嘔吐,無畏寒發熱。15 d前上述癥狀加重并擴展到胸背部,以夜間為主,無胸悶氣促,無體重減輕。門診腹部CT發現后下縱隔脊柱右側旁占位,入院。
入院查體:下胸椎及椎旁壓叩痛,雙下肢感覺、運動、腱反射均正常,肛周及會陰部感覺無明顯異常。胸部及腹部均無異常發現。
實驗室檢查:淋巴細胞計數0.91×109/L,淋巴細胞百分比16.2%,C反應蛋白1.06 mg/L,血沉6 mm/h,人類皰疹病毒8型(human herpesvirus-8,HHV-8)(-),人體免疫缺陷病毒(-),肝腎功能及肝炎全套(-)。
影像學檢查:肺部及腹部CT平掃見后下縱隔脊柱右側旁有一軟組織密度影,期內可見點狀致密影,邊界清晰,均勻強化;未見胸水和腹水,肝脾等無明顯異常。胸椎MRI平掃+增強顯示T10~T12椎體右側有一等T1、稍長T2信號的團塊狀腫塊,最大截面約56 mm×31 mm,邊緣清晰,沿T11~12右側椎間孔向椎管內生長,增強后明顯均勻強化(見圖1)。

圖1 術前MRI示T10~T12椎體右側有一等T1、稍長T2信號的團塊狀腫塊
入院后第3天,行后入路T10~T12椎弓根螺釘內固定+T11~T12右側半椎板切除椎管減壓+右側T11~12椎間孔內外區減壓+腫瘤摘除+植骨融合術。術中見胸椎旁有一大小約5.0 cm×3.5 cm×2.5 cm不規則形狀占位,并沿T11~12右側椎間孔向椎管內生長,血運豐富,包膜完整,與周圍組織界限較清。完整切除后見腫瘤大體呈灰紅色,質韌。免疫組化:CK(-),CD20(灶+),CD3(灶+),CD21(FDC+),Bcl-2(局部+),CD35(FDC+),CD10(-),Bcl-6(-),MUM(-),CD5(灶+),CyclinD1(-),Ki-67(10%+),CD38(小灶+),CD138(-),IgG(+),IgG4(個別+)。鏡下觀察:淋巴結及小血管增生,淋巴濾泡大小不一,套區增寬,可見洋蔥皮樣排列。病理診斷:透明血管型Castleman病(見圖2)
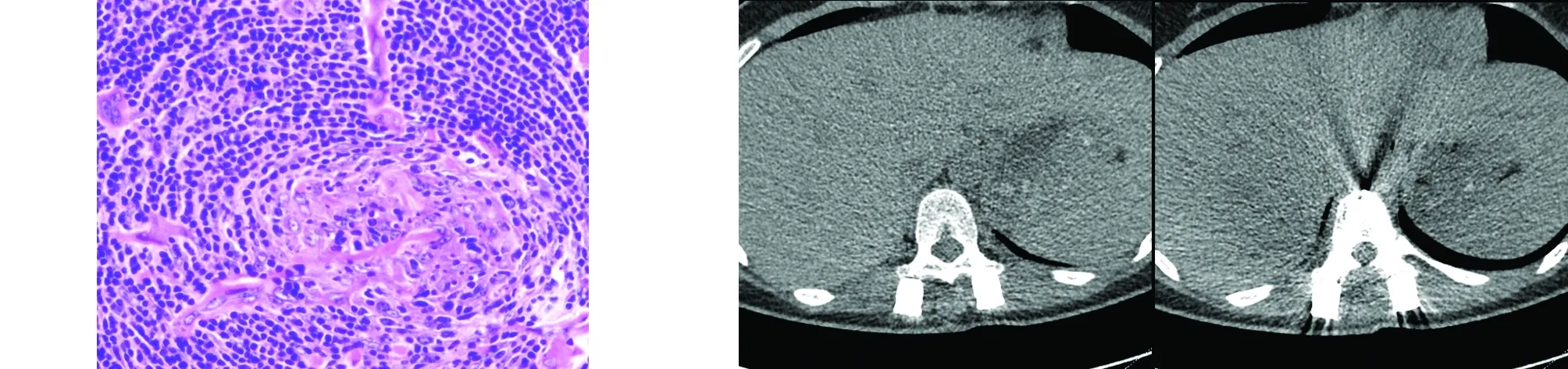
圖2 病理檢查示透明血管型Castleman病(HE,×200) 圖3 術后3、6個月CT復查未見復發
術后3個月、6個月隨訪,患者恢復良好,無明顯并發癥,未見復發(見圖3)。
2 討 論
Castleman病最早由Benjamin Castleman于1956年首次報道[2]。Castleman病是一類高度異質性的淋巴增殖性疾病,臨床表現為單發或者多發淋巴結腫大,伴或不伴全身多器官系統受累癥狀。既往對于Castleman病的報道多以個案為主,缺少系統性研究,2021年為了規范Castleman病的診斷和治療,中國Castleman病協作組成立[3]。
淋巴結病理檢查是Castleman病診斷的金標準,病理形態上可分為透明血管型、漿細胞型及混合型,以透明血管型最常見,約占80%。臨床上根據淋巴結受累區域的不同將Castleman病分為單中心型Castleman病和多中心型Castleman病[4-5]。單中心型Castleman病僅有同一淋巴結區域內一個或多個淋巴結受累,大多數無伴隨癥狀,少數患者伴有淋巴結壓迫癥狀或全身癥狀。本例患者以右側上腹部間歇性脹痛為首發癥狀,存在一定誤診漏診可能,腹部CT排查時發現脊柱右側旁占位并最終確診。患者右側上腹部疼痛考慮腫瘤壓迫并刺激神經根所致,疼痛范圍與對應神經根分布范圍一致。多中心型Castleman病有兩個或兩個以上淋巴結區域受累,同時往往伴有發熱、盜汗、乏力、肝脾腫大等全身癥狀。Castleman病影像學也缺乏特異性[6],正如本例患者在CT和MR上均表現為邊緣清晰的橢圓形病灶,密度均勻,血供豐富等特點,易于神經源性腫瘤、淋巴瘤、轉移瘤等混淆,確診仍舊依靠病理學檢查。
Castleman病發病原因尚不清楚,可能與病毒感染、自身免疫失調、炎癥失調等有關,目前認為其共同病理生理機制主要為白細胞介素-6等炎癥因子上調和/或血管內皮生長因子上調,進而導致血管過度增生和/或多克隆淋巴細胞或漿細胞增生。此外,HHV-8與多中心型Castleman病發生、發展關系密切。在中國Castleman病協作組制定的指南中,根據病檢組織的潛伏相關核抗原(latency-associated nuclear antigen,LANA-1)免疫組化染色和/或外周血中HHV-8 DNA檢測結果,判定是否感染HHV-8進而將多中心型Castleman病分為HHV-8陽性多中心型Castleman病和HHV-8陰性多中心型Castleman病[3]。
Castleman病的治療依據分型而定。對于單中心型Castleman病患者,手術完整切除病灶組織是首選治療方案[3]。對于不能完整切除的,可采取輔助化療。經過手術切除后的單中心型Castleman病患者5年生存率超過90%[5],對遠期生存幾乎沒有影響。多中心型Castleman病的治療目標是控制高炎癥狀態,而非淋巴結大小,因此藥物治療是主要手段,其又根據是否感染HHV-8、是否是重型Castleman病,采取策略不同。在指南中,中國Castleman病協作組繪制了清晰的治療路徑圖,可供臨床醫生參考[3]。對于外科醫生而言,更應關注并做好單中心型Castleman病的治療,對于孤立的實質性腫塊,術前應考慮到Castleman病可能并評估全身炎癥狀態及器官損傷情況,避免誤診漏診;術中充分暴露術野,爭取完整切除瘤體;術后加強隨訪,對于復發患者做到早干預。本例患者密切隨訪6個月,未見明顯復發征象,后續將進一步隨訪觀察。

