早期顱骨修補術對腦外傷患者臨床療效及不良反應的影響
王 健,劉愛賢,張文毅
腦外傷是一種常見的神經外科急癥,嚴重的腦外傷會導致顱內壓增高,出現頭痛、惡心、肢體癱瘓、呼吸困難、意識障礙等情況,威脅其生命安全,因此及時、有效地治療意義重大[1]。去骨瓣減壓術是重要的治療方式,可以有效降低腦外傷患者病死率,但會導致顱骨大面積缺損,不僅不美觀,還會影響腦脊液動力學,影響術后恢復[2]。顱骨修補術不僅可以避免顱骨缺損導致的腦脊液循環或供血障礙情況,還可以降低繼發性腦損傷、癲癇的發生率,同時可以加速腦神經組織的恢復,改善預后[3]。目前,大多數研究表明,早期顱骨修補可以促進患者神經功能恢復,降低并發癥發生[4]。但也有學者認為,早期顱骨修補可能會導致腦功能紊亂。本研究旨在探討早期顱骨修補術對腦外傷患者臨床療效及不良反應的影響。
1 資料與方法
1.1 一般資料 選取2020-03至2022-03在我院治療的腦外傷恢復期合并顱骨缺損患者98例。根據顱骨修補手術時機分為兩組,其中對照組49例,術后6個月行顱骨修補術。年齡25~69歲,平均(45.69±13.36)歲,術前GCS評分(格拉斯哥昏迷量表)5~12分,均值(8.37±2.26)分,女22例,男27例;27例交通意外傷,19例高處墜落傷,3例其他傷。研究組49例,術后3個月內行顱骨修補術。年齡25~69歲,平均(49.31±12.73)歲,術前GCS評分5~12分,均值(8.24±1.92)分,女23例,男26例,29例交通意外傷,15例高處墜落傷,5例其他傷。納入標準:臨床資料完整、生命體征平穩;確診為腦外傷恢復期患者、家屬簽訂知情同意書。排除標準:合并存在對腦血流灌注有影響的顱內病變;身體重要臟器存在原發病;研究前進行過腦室腹腔分流術;存在免疫、血液系統疾病;既往存在神經系統疾病。兩組一般資料[年齡(t=1.370,P=0.174);術前GCS評分(t=0.289,P=0.773);性別(χ2=0.041,P=0.839);受傷原因(χ2=1.042,P=0.594)]均具有可比性。
1.2 方法 兩組術前均完善常規檢查,給予顱骨CT檢查和三維重建,制作三維塑形鈦網:平臥體位頭略微偏向健側,全麻后通過頭圈對頭部進行固定,之后墊高肩部,沿原切口切開頭皮,剝離皮瓣后保證骨窗緣能充分暴露,之后對其進行游離,對硬膜、皮瓣粘連進行銳性分離,并對顳肌進行游離。在骨窗上調整鈦網,滿意后通過鈦釘固定,并通過過氧化氫對創面進行沖洗,之后通過絲線懸吊固定硬腦膜,并逐層對頭皮和顳肌進行縫合,之后留置引流管。術后48 h將引流管拔出,并常規給予抗癲癇、抗感染的藥物。
1.3 觀察指標 (1)觀察兩組的不良反應,包含顱內出血、切口感染、皮下壞死、皮下積液、咀嚼不適。(2)觀察兩組的認知功能、神經功能、日常生活能力。術后6個月通過美國國立衛生研究院卒中量表(National institute of health stroke scale, NIHSS)評估神經功能,總分42分,分數越低越好;通過簡易智力狀態檢查量表(Mini-mental State Examination, MMSE)評估認知功能[5],通過Barthel指數(BI)評分評估日常生活能力[6]。(3)觀察兩組的生活質量,通過GQOL-74進行評估,包含物質生活、軀體功能、社會功能、心理功能四項,分數與生活質量存在正相關性[7]。(4)觀察兩組的預后情況,通過卡氏功能狀態評分(karnofsky performance status,KPS)(總分100分)、格拉斯哥預后評分(glasgow outcome scale, GOS)進行評估(總分5分)[8]。
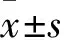
2 結 果
2.1 不良反應對比 研究組不良反應總發生率低于對照組,差異有統計學意義(χ2=17.425,P<0.05,表1)。

表1 兩組顱骨修補術患者不良反應對比 (n;%)
2.2 日常生活能力、認知功能、神經功能對比 兩組術前NIHSS、MMSE、BI評分差異無統計學意義。研究組術后NIHSS評分低于對照組,MMSE、BI評分高于對照組,差異有統計學意義(P<0.05,表2)。

表2 兩組顱骨修補術患者日常生活能力、認知功能、神經功能對比 分)
2.3 生活質量對比 研究組術后社會功能、軀體功能、物質生活、心理功能評分高于對照組(P<0.05,表3)。

表3 兩組顱骨修補術患者生活質量對比
2.4 預后情況分析 兩組術前KPS、GOS評分差異無統計學意義。研究組術后KPS、GOS評分高于對照組(P<0.05,表4)。

表4 兩組顱骨修補術患者預后情況分析
3 討 論
腦外傷多由外部暴力導致,會引發腦水腫導致顱內壓升高,腦組織移位形成腦疝,具有較高的致死率、致殘率[9]。近年來,腦外傷的發生率在不斷增高,嚴重危害患者生命安全[10]。顱骨修補術是常見的一種腦外科手術,可以有效改善腦受壓、腦脊液循環障礙、反常性腦供血等問題[11]。腦創傷患者去骨瓣減壓術后,可以通過顱骨修補術的恢復顱骨的完整性,穩定顱內壓的同時改善患者的臨床癥狀;另外顱骨修補術還可以加速腦功能的恢復,有效保護患者的腦組織[12]。既往認為行去骨瓣減壓術后6個月,是最佳的開展顱骨修補術的時機,但有研究指出,去骨瓣減壓術后導致腦脊液、顱內壓調節紊亂,導致細胞凋亡、水腫及氧化應激,從而出現神經功能缺損[13]。另有學者發現,顱骨缺失時間與神經功能缺損程度呈反比,針對腦外傷去骨瓣減壓術后患者需要盡早行顱骨修補術,以保證其預后的改善[14]。因此,關于顱骨修補術的最佳時機,是否應選擇早期顱骨修補術仍是神經外科修復研究的熱點。
已有研究指出,早期顱骨修補術不僅可以更好地保護腦組織,還可以避免腦脊液循環異常及腦供血障礙等情況,一定程度上降低癲癇和不良反應的發生率,改善患者的腦部積水情況[15]。為了進一步驗證和揭示早期顱骨修補術在腦外傷損傷修復中的療效,本研究對早期顱骨修復術和晚期顱骨修復術進行比較,結果顯示:研究組不良反應發生率低于對照組(P<0.05),表明早期顱骨修補術的應用效果理想。其機制可能為去骨瓣減壓術后患者顳肌硬腦膜、頭皮上存在瘢痕粘連,早期顱骨修補術中可以更好的分離軟組織,減輕壓迫、牽拉腦表面血管的概率,不僅可以降低術中出血量和不良反應的發生,還可以加速神經功能恢復[16]。通過恢復顱腔的密閉性,保證顱內壓處于正常水平,從而有利于并發癥的降低[17]。本研究發現,研究組治療后NIHSS評分比對照組低,MMSE、BI評分比對照組高,表明早期顱骨修補術可以改善患者認知、神經功能及日常生活能力。原因在于早期顱骨修補術可以避免大氣壓對顱內組織的影響,改善腦脊液循環的同時加速神經功能的恢復,而且鈦網具有較強的耐腐蝕性和較高的生物相容性、高強度,通過計算機個性化進行鈦網的定制可以保證其能緊密、精準的貼合缺損部位,有利于美觀度和患者預后的改善[18,19]。Ishida等[20]報道,在顱內壓降低后1~2個月內開展顱骨修復術效果最佳,更有利于患者的早日恢復。本研究也發現研究組患者各項生活質量評分均比對照組高,與上述結論一致。早期顱骨修補術的應用可以避免腦組織出現移位、萎縮,加速腦組織恢復的同時穩定顱內壓,不僅對顱內微環境有改善作用,同時可以加速患者認知、神經功能以及日常生活能力的恢復,改善患者預后,提高其生活質量。

