血液中NLR、PLR及SII與兒童腺樣體肥大程度的關系
錢永恒 張曉雪 王偉 龐文會 劉杰 許貞菊 韓敏
(1 青島大學附屬醫院耳鼻咽喉頭頸外科,山東 青島 266003;2 錦州醫學院第三附屬醫院耳鼻咽喉頭頸外科; 3 青島大學附屬醫院心血管外科)
腺樣體是隸屬于咽淋巴環(Waldeyer環)的淋巴器官,具有一定的細胞免疫和體液免疫功能[1]。正常生理情況下,腺樣體體積在4~6歲時達到高峰,保持到8~9歲后逐漸退化萎縮。腺樣體過度增生,可能引起相應臨床癥狀(如睡眠打鼾、張口呼吸等),稱腺樣體肥大,該病在全球兒童中發病率大約為42%~70%[2]。目前腺樣體肥大的發病機制尚沒有明確,臨床多認為與慢性炎癥、變態反應等因素有關[3],其中慢性炎癥反應是導致腺樣體淋巴組織增生的重要因素之一。因此監測和評估反映患兒慢性炎癥水平的指標,對于初步明確腺樣體增生程度及選擇治療方案有重要意義。血漿中性粒細胞淋巴細胞比值(NLR)、血小板淋巴細胞比值(PLR)及全身免疫炎癥指數(SII)是反映免疫反應及慢性炎癥的標志物,其在機體各系統腫瘤及急、慢性炎癥等疾病的檢測中受到廣泛關注[4]。本研究通過分析腺樣體肥大患兒血漿NLR、PLR及SII等炎性指標表達水平的變化,探究其與腺樣體肥大程度的相關性,以期為該疾病的臨床診療提供有效參考指標。現將結果報告如下。
1 對象與方法
1.1 研究對象
選取2020年2月—2021年2月就診于我院耳鼻咽喉頭頸外科的腺樣體肥大患兒181例。患兒納入標準:①經電子纖維喉鏡檢查確診為腺樣體肥大者;②專科查體未見扁桃體肥大者。患兒排除標準:①有全身及鄰近器官的炎性疾病(如上呼吸道感染、扁桃體肥大及其慢性炎癥、分泌性中耳炎、鼻-鼻竇炎等)者;②有嚴重全身性疾病(如先天性免疫缺陷、代謝紊亂等)者;③臨床資料缺失者。所有患兒根據《兒童扁桃體腺樣體低溫等離子射頻消融術規范化治療臨床實踐指南》[5]中腺樣體肥大分型及分度標準,由固定的兩名經驗豐富的耳鼻咽喉科醫生共同進行診斷,最終將患兒分為病理性腺樣體肥大(Ⅲ~Ⅳ度肥大)組(130例)和生理性腺樣體肥大(Ⅰ~Ⅱ度肥大)組(A組,51例),進一步將病理性腺樣體肥大組患兒分為Ⅲ度肥大組(B組,53例)以及Ⅳ度肥大組(C組,77例)。A組的51例患兒中,男31例,女20例,平均年齡(5.55±2.10)歲,BMI(16.81±3.13)kg/m2;B組53例患兒,男37例,女16例,平均年齡(5.58±1.83)歲,BMI(17.73±2.96)kg/m2;C組的77例患兒中,男46例,女31例,平均年齡(5.01±1.55)歲,BMI(16.84±2.59)kg/m2。三組患兒性別、年齡及BMI等基線資料進行比較無顯著性差異(P>0.05)。
1.2 研究方法
三組患兒均在入院時空腹下采集肘部靜脈血2 mL,置于真空EDTA抗凝管內,使用標本冷藏轉運箱送至本院檢驗科,利用Sysmex XE-2100血液分析儀進行血常規檢查,記錄各組患者血漿中性粒細胞、血小板及淋巴細胞計數,然后計算血漿NLR、PLR及SII。
1.3 統計學方法
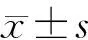
2 結 果
2.1 三組患兒血漿NLR、PLR及SII比較
單因素方差分析顯示,三組患兒血漿NLR以及SII比較差異有顯著性(F=27.346、22.533,P<0.001),血漿PLR則無顯著差異(P>0.05),B、C組患兒血漿NLR、SII均顯著高于A組(P<0.05),并且C組患兒的血漿NLR、SII均顯著高于B組(P<0.05)。見表1。
2.2 血漿NLR、PLR及SII對兒童腺樣體肥大的預測價值分析
ROC曲線顯示,血漿NLR、SII預測病理性腺樣體肥大的ROC曲線下面積(AUC)分別為0.809、0.763,血漿NLR預測的靈敏度以及特異度分別為93.85%、52.94%,SII預測的靈敏度以及特異度分別為42.31%、98.04%,而血漿PLR預測病理性腺樣體肥大的AUC為0.492。通過ROC曲線指定診斷界值可計算出血漿NLR預測病理性腺樣體肥大的約登指數為0.47,其對應血漿NLR值為0.57;SII預測病理性腺樣體肥大的約登指數為0.40,對應SII值為356.41,即當血漿NLR≥0.57和(或)SII≥356.41時,患兒病理性腺樣體肥大可能性較大。見表2、圖1。
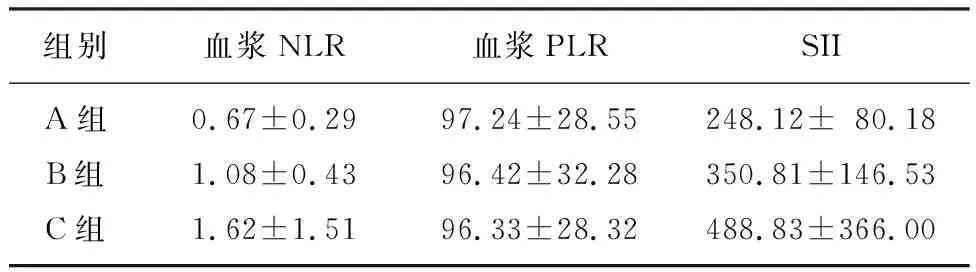
表1 三組患兒的血漿NLR、PLR及SII比較
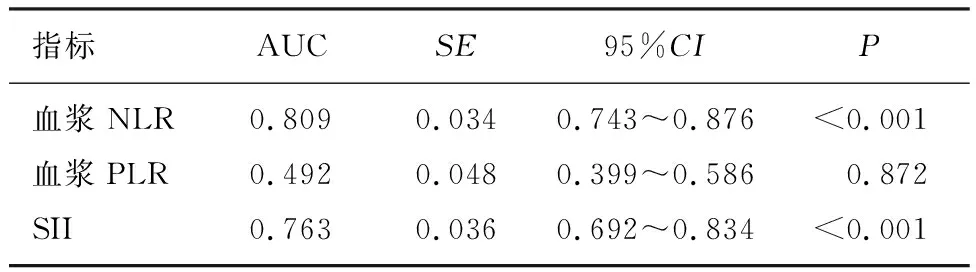
表2 血漿NLR、PLR及SII的ROC曲線分析結果
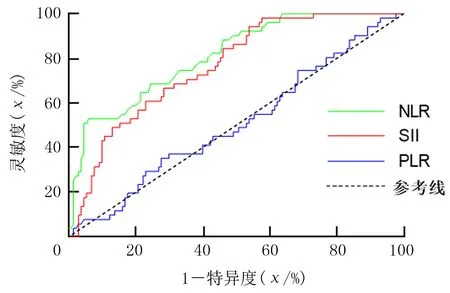
圖1 血漿NLR、PLR及SII預測病理性腺樣體肥大的ROC曲線
3 討 論
腺樣體肥大是引起兒童上氣道阻塞最常見的原因之一。增生的腺樣體會致鼻咽部空間縮小并加劇睡眠過程中的氣道塌陷,導致患兒長期頻發睡眠呼吸暫停、睡眠微覺醒及間歇性缺氧等。研究表明,反復的低氧血癥和腺樣體肥大相關的微覺醒都會造成氧化應激和全身炎癥反應[6-7]。研究顯示,炎癥遞質刺激鼻咽部位組織及其毗鄰組織或腺樣體自身受到炎癥反應刺激,均可使患兒免疫功能被激活,炎癥遞質大量釋放,從而導致患兒體內相關炎癥因子水平發生變化[8]。
血漿NLR、PLR、SII是近年來腫瘤、心血管疾病等領域預測病情發展程度及預后的研究熱點,三者均是根據全血細胞計數衍生來的新型炎癥指標,相較于中性粒細胞計數、淋巴細胞計數、單核細胞計數等單一的炎癥指標,更能反映患者的全身炎癥狀態[4]。目前,腺樣體肥大的發病機制尚無明確定論,但可以確定慢性炎癥反應參與了其發病過程[9],因此對于患兒血漿NLR、PLR及SII的研究有助于客觀真實地評估腺樣體肥大患兒的生理病理及炎癥反應狀態。白細胞及其亞型是典型的炎癥標志物[10],當機體發生炎癥反應時,產生的生理應激會使血液循環中白細胞亞群中的中性粒細胞數量增加,淋巴細胞數量減少[11]。血漿NLR評估腺樣體肥大的優勢在于,其體現了非特異性及特異性兩種免疫途徑的免疫情況,因此可以更客觀綜合地反映機體的免疫平衡狀態[12]。曾有研究表明,在全身其他部位的炎癥性疾病中血漿NLR明顯升高,可以用于反映炎癥的嚴重程度[11-13]。ZHOU等[14]對406例急性胰腺炎患者研究顯示,血漿NLR與急性胰腺炎患者病情的嚴重程度呈正相關,且對患者病死率有較高的預測價值。NACAROGLU等[15]研究顯示,支氣管擴張癥患者急性加重期血漿NLR顯著高于穩定期。上述相關研究均表明血漿NLR在多種炎性和腫瘤疾病中可以作為判斷疾病嚴重程度和預后的指標。與血漿NLR類似,血漿PLR也可作為多種疾病(如炎癥性疾病、惡性腫瘤)的鑒別診斷或者預后預測指標[16],最新研究表明PLR對于重癥新型冠狀病毒感染具有良好的診斷效能[17]。SII是基于血漿中性粒細胞、血小板和淋巴細胞計數的一項新定義的炎癥指標,能綜合反映宿主局部免疫反應和全身炎癥狀態,最早是由HU[18]等在對肝癌患者的研究中提出。迄今為止,已有多項研究顯示SII與多種惡性腫瘤(如宮頸癌、結直腸癌)及卒中相關性肺炎等疾病的預后相關[19-21]。SII的升高多由血漿中性粒細胞和血小板水平增加、淋巴細胞水平降低所致,即患者的炎性反應增強、免疫反應減弱所致。腺樣體肥大患兒體內SII升高的機制可能有:①夜間睡眠時反復出現間歇性缺氧及再氧合過程,該過程類似機體內發生缺血再灌注[22],從而激活氧化應激反應,導致機體產生大量氧自由基,使局部和全身炎癥反應增強;②腺樣體肥大患兒在夜間發生反復低氧時,激活腎素-血管緊張素-醛固酮系統,直接或間接引起血管內皮受損,釋放大量炎癥因子[23-24]。
本研究結果顯示,B、C組患兒血漿NLR、SII顯著高于A組,C組患兒血漿NLR、SII顯著高于B組,即生理性與病理性腺樣體肥大之間血漿NLR和SII表達有顯著差異,且腺樣體Ⅳ度肥大患兒血漿NLR、SII顯著高于Ⅲ度肥大患兒。上述結果說明炎癥反應可能是腺樣體肥大致病的重要因素,且血漿NLR、SII隨腺樣體肥大程度增加升高。另外,ROC曲線顯示血漿NLR、SII預測病理性腺樣體肥大的效能可達80.9%和76.3%,在血漿NLR≥0.57和(或)SII≥356.41時可初步考慮患兒可能有病理性腺樣體肥大。但在本研究中,各組間PLR值比較無顯著差異,該結果或與本研究為單中心研究、樣本量較少、研究人群較單一有關,PLR與腺樣體肥大的相關性有待進一步研究。
目前,腺樣體肥大的主要輔助檢查方法為電子鼻咽鏡檢查和影像學檢查。電子鼻咽鏡檢查作為一種侵入性檢查,部分患兒不能配合并且費用較高。影像學檢查不可避免地存在射線影響。血漿NLR、SII雖然不能代替電子鼻咽鏡檢查或影像學檢查作為診斷腺樣體肥大的標準,但其簡單易測、經濟安全,且與腺樣體肥大程度具有相關性,因此臨床可以嘗試將二者作為初步預判腺樣體肥大的簡易指標,并通過今后更深入的研究探討其作為腺樣體肥大治療效果評判指標的可行性。
綜上所述,本研究發現兒童腺樣體肥大與血漿NLR及SII表達具有相關性,且因其檢測簡易、直觀、經濟的特點,在預測患兒病理性腺樣體肥大的程度上具有一定臨床價值。
倫理批準和知情同意:本研究涉及的所有試驗均已通過青島大學附屬醫院醫學倫理委員會的審核批準(文件號QYFYWZLL27728)。所有試驗過程均遵照《人體醫學研究的倫理準則》的條例進行。受試對象或其親屬已經簽署知情同意書。
作者聲明:錢永恒、張曉雪參與了研究設計;錢永恒、龐文會、王偉、劉杰、許貞菊、韓敏參與了論文的寫作和修改。所有作者均閱讀并同意發表該論文。所有作者均聲明不存在利益沖突。

