三部開竅利咽針刺法治療腦卒中后假性延髓麻痹致吞咽障礙患者的療效研究
王亞靜,王文剛,王珊珊,相希
假性延髓麻痹是腦卒中后常見并發癥,多由患者雙側上運動神經元受損而失去上部神經的支配所致,臨床表現為飲水嗆咳、吞咽障礙、誤吸等,其中以吞咽障礙最為常見,發病率高達37%~78%[1-2]。吞咽障礙會影響患者進食,若不給予及時有效的治療措施,患者可發生脫水、營養不良等,導致其抵抗力降低,體內電解質發生紊亂,嚴重影響患者的生命質量[3]。西醫治療腦卒中后假性延髓麻痹致吞咽障礙無特效方式;假性延髓麻痹致吞咽障礙在中醫學中屬“類噎膈”“喑痱”范疇,多由臟腑虛弱、外邪侵擾、脈絡不通所致;針刺是中醫外治法,其可根據患者病癥差異辨證治療,具有較好的臨床療效,臨床應用廣泛[4]。三部開竅利咽針刺法具有調理臟腑、疏通經絡、利咽開竅的作用[5]。本研究旨在觀察三部開竅利咽針刺法治療腦卒中后假性延髓麻痹致吞咽障礙患者的療效,及其對患者吞咽功能、面肌痙攣強度、神經元及氧化應激損傷的影響。
1 對象與方法
1.1 研究對象 選取2019年10月至2021年5月秦皇島市中醫醫院收治的腦卒中后假性延髓麻痹致吞咽障礙患者80例。納入標準:(1)腦卒中符合《中國急性缺血性腦卒中診治指南2014》[6]中的診斷標準,假性延髓麻痹符合《神經病學》[7]中的診斷標準;(2)洼田飲水試驗分級3級以上;(3)家屬及患者簽署知情同意書。排除標準:(1)伴有嚴重感染、嚴重臟器功能不全、惡性腫瘤、免疫功能異常者;(2)存在針灸治療禁忌證者;(3)存在精神障礙、認知障礙者;(4)腦出血急性期者;(5)合并感覺性失語者;(6)妊娠期或哺乳期婦女。采用隨機數字表法將患者分為常規組40例和試驗組40例。兩組性別、年齡、病程、體質指數、有飲酒史者占比、有吸煙史者占比、有高血壓史者占比、有糖尿病史者占比、有高脂血癥史者占比比較,差異無統計學意義(P>0.05),見表1。本研究經秦皇島市中醫醫院醫學倫理委員會審批通過(倫理號:00192896)。
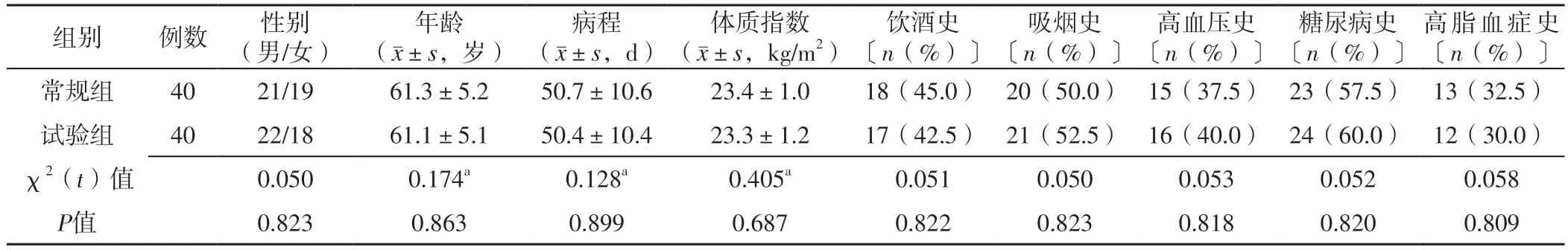
表1 兩組基線資料比較Table 1 Comparison of clinical data between the two groups
1.2 治療方法
1.2.1 常規組 常規組患者給予降壓、降糖、降脂、清除自由基、保護神經元、改善循環、營養支持等基礎藥物治療。同時給予吞咽功能訓練,主要包含唇部和臉頰運動訓練、舌肌運動訓練、下頜開合訓練、吸吮訓練、味覺刺激。還給予常規針灸治療,選穴:太沖穴、昆侖穴、豐隆穴、陽陵泉穴、環跳穴、合谷穴、外關穴、手三里穴、曲池穴、完骨穴、風池穴,選用0.3 mm×40 mm一次性無菌針灸針(固始公元醫療器械有限公司),采用平補平瀉法針刺所選穴位,留針30 min,連續治療15 d。
1.2.2 試驗組 試驗組患者給予基礎藥物治療及吞咽功能訓練,同時給予三部開竅利咽針刺法治療,主穴部位:舌體、海泉穴、咽后壁、上廉泉穴、上夾廉泉穴。主要方法:患者張口,首先點刺舌面,點刺手法為蒼龍擺尾;再點刺舌尖,手法為靈龜探穴;抬高患者舌體,暴露舌下,輕刺舌下,手法為金雀拾米,點刺時避開舌系帶;沿海泉穴至舌根方向快速刺入0.5~1.0寸,手法為白蛇吐信,此穴不留針;采用壓舌板按壓患者舌頭以暴露患者咽部,點刺咽后壁,左右各點刺3下,以誘發咽喉肌肉運動或嗆咳為佳;沿舌根方向斜刺上廉泉穴1.0~1.5寸,實施瀉法,使針感傳至咽喉,采用相同方式刺上夾廉泉穴,2穴留針30 min。辨證取穴:氣虛血瘀者加血海穴、氣海穴,陰虛風動者加三陰交穴、太溪穴,痰熱腑實者加豐隆穴、大椎穴,風痰瘀阻者加陽陵泉穴、豐隆穴,風火上擾者加太溪穴、太沖穴,采用平補平瀉法針刺所選穴位,留針30 min,連續治療15 d。
1.3 觀察指標
1.3.1 臨床療效 患者進食、吞咽功能正常,無飲水嗆咳,洼田飲水試驗分級為1級,為痊愈;患者基本上能經口進食,飲水偶有嗆咳,洼田飲水試驗分級達2級,為顯效;患者可部分經口進食,飲水嗆咳,洼田飲水試驗分級提高2級或達3級,為有效;無效:未達到上述標準,為無效[8]。
1.3.2 吞咽功能 治療前后采用洼田飲水試驗及標準吞咽功能評估法(Standardized Swallowing Assessment,SSA)評價患者吞咽功能。洼田飲水試驗方法為:患者取端坐位,讓其喝30 ml溫水,觀察患者吞咽時嗆水情況及吞咽所需時間,患者可順利吞下,為1級;患者分兩次以上將水吞下,無嗆水狀況,為2級;患者1次將水吞下,有嗆水,為3級;患者分兩次以上將水吞下,有嗆水狀況,為4級;患者難以將全部水吞下,存在頻繁嗆咳現象,為5級[9]。SSA包含臨床檢查(自主咳嗽、咽反射、喉功能、軟腭運動、唇的閉合、呼吸、頭與軀干的控制、意識)、1勺水檢驗、1杯水檢驗3部分,總分46分,評分越高表示患者吞咽功能越差[10]。
1.3.3 面肌痙攣強度 治療前后依據COHEN等[11]制定的面肌痙攣強度分級評價患者面肌痙攣強度。患者面肌無痙攣,為0級;患者面部肌肉在外部刺激下產生輕度痙攣,為1級;患者面部肌肉顫動,但不存在功能障礙,存在輕度痙攣,為2級;患者面部肌肉明顯顫動,面部功能存在輕度障礙及中度痙攣,為3級;患者面部肌肉明顯顫動,生活及工作均受到影響,痙攣嚴重,為4級。
1.3.4 實驗室檢查指標 治療前后抽取患者空腹靜脈血5 ml,采用酶聯免疫吸附試驗檢測患者腦源性神經營養因子(brain-derived neurotrophic factor,BDNF)、神經元特異性烯醇化酶(neuron-specific enolase,NSE)、S-100B蛋白、一氧化氮合酶(nitric oxide synthase,NOS)、一氧化氮(nitric oxide,NO)水平,試劑盒購自南京信帆生物技術有限公司;采用黃嘌呤氧化酶法檢測超氧化物歧化酶(superoxide dismutase,SOD)水平,試劑盒購自泉州市睿信生物科技有限公司;采用硫代巴比妥酸比色法檢測丙二醛(malondialdehyde,MDA)水平,試劑盒購自上海銘博生物科技有限公司。
1.4 統計學方法 采用SPSS 23.0統計學軟件進行數據分析。計量資料符合正態分布以(±s)表示,兩組間比較采用成組t檢驗,同組治療前后的比較采用配對t檢驗;計數資料以相對數表示,組間比較采用χ2檢驗;等級資料比較采用秩和檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 臨床療效 試驗組臨床療效優于常規組,差異有統計學意義(u=2.335,P=0.019),見表2。
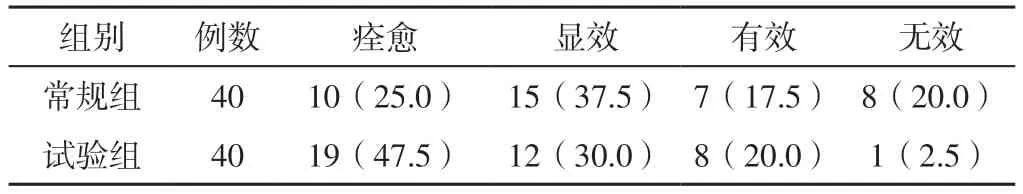
表2 兩組患者臨床療效〔n(%)〕Table 2 Clinical efficacy of the two groups
2.2 吞咽功能 治療前,兩組洼田飲水試驗分級及SSA評分比較,差異無統計學意義(P>0.05);治療后,試驗組洼田飲水試驗分級及SSA評分低于常規組,差異有統計學意義(P<0.05),見表3。
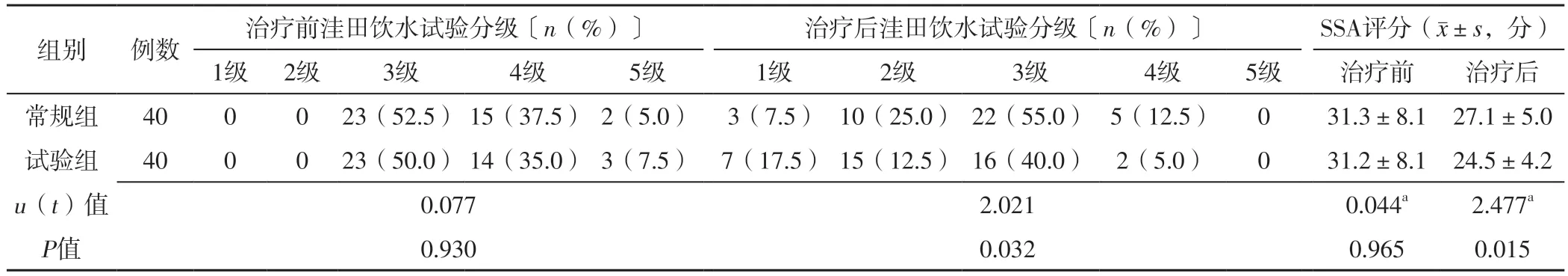
表3 兩組治療前后吞咽功能比較Table 3 Comparison of swallowing function between the two groups before and after treatment
2.3 面肌痙攣強度分級 治療前,兩組面肌痙攣強度分級比較,差異無統計學意義(P>0.05);治療后,試驗組面肌痙攣強度分級低于常規組,差異有統計學意義(P<0.05),見表4。
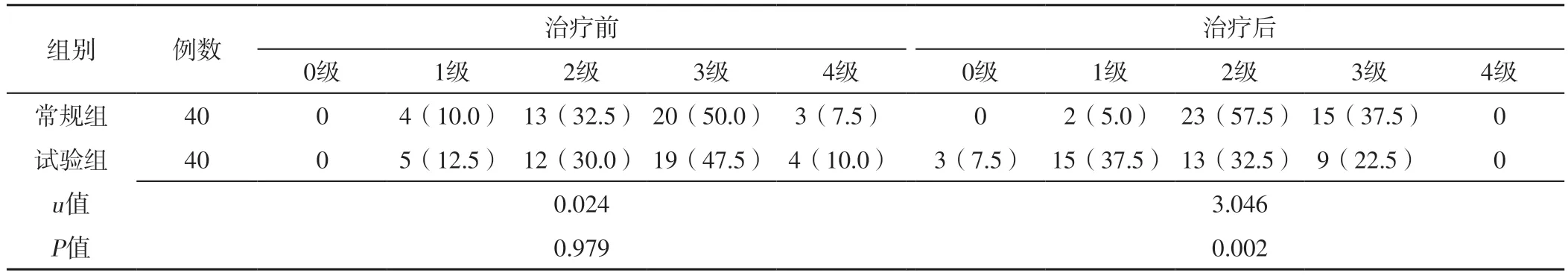
表4 兩組治療前后面肌痙攣強度分級比較〔n(%)〕Table 4 Comparison of grade of facial spasm intensity between the two groups before and after treatment
2.4 實驗室檢查指標 治療前,兩組BDNF、NES、S-100B蛋白、NOS、NO、SOD、MDA水平比較,差異無統計學意義(P>0.05)。治療后,兩組BDNF、SOD水平分別較本組治療前升高,NES、S-100B蛋白、NOS、NO、MDA水平分別較本組治療前降低,差異有統計學意義(P<0.05);治療后,試驗組BDNF、SOD水平較常規組升高,NES、S-100B蛋白、NOS、NO、MDA水平較常規組降低,差異有統計學意義(P<0.05),見表5。
表5 兩組治療前后實驗室檢查指標比較(±s)Table 5 Comparison of laboratory examination indexes between the two groups before and after treatment
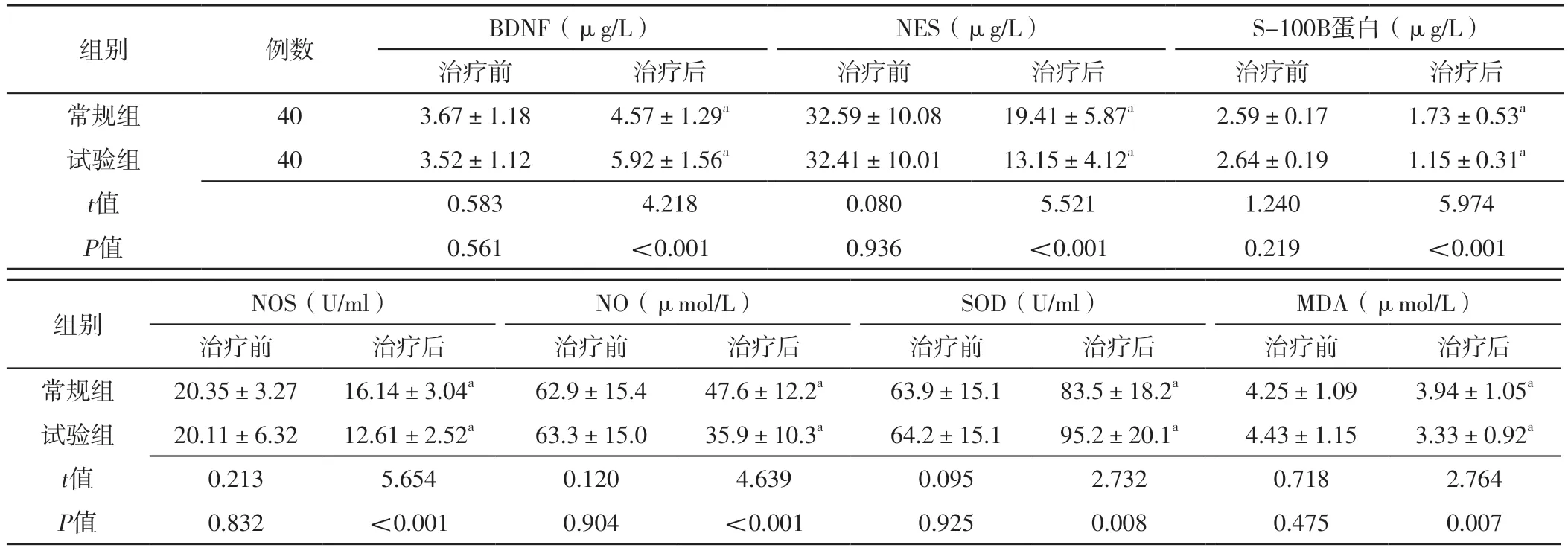
表5 兩組治療前后實驗室檢查指標比較(±s)Table 5 Comparison of laboratory examination indexes between the two groups before and after treatment
注:BDNF=腦源性神經營養因子,NES=神經元特異性烯醇化酶,NOS=一氧化氮合酶,NO=一氧化氮,SOD=超氧化物歧化酶,MDA=丙二醛;a表示與本組治療前比較,P<0.05
組別例數BDNF(μg/L)NES(μg/L)S-100B蛋白(μg/L)治療前治療后治療前治療后治療前治療后常規組403.67±1.184.57±1.29a32.59±10.0819.41±5.87a2.59±0.171.73±0.53a試驗組403.52±1.125.92±1.56a32.41±10.0113.15±4.12a2.64±0.191.15±0.31a t值0.5834.2180.0805.5211.2405.974 P值0.561<0.0010.936<0.0010.219<0.001組別NOS(U/ml)NO(μmol/L)SOD(U/ml)MDA(μmol/L)治療前治療后治療前治療后治療前治療后治療前治療后常規組20.35±3.2716.14±3.04a62.9±15.447.6±12.2a63.9±15.183.5±18.2a4.25±1.093.94±1.05a試驗組20.11±6.3212.61±2.52a63.3±15.035.9±10.3a64.2±15.195.2±20.1a4.43±1.153.33±0.92a t值0.2135.6540.1204.6390.0952.7320.7182.764 P值0.832<0.0010.904<0.0010.9250.0080.4750.007
3 討論
假性延髓麻痹是分布于延髓的舌下神經、迷走神經、舌咽神經等上運動神經元性癱瘓性疾病,是腦外傷、運動神經元病、多發性硬化、腦卒中等腦血管病變引起的后遺癥,其中以腦卒中最為常見,吞咽障礙是假性延髓麻痹的主要臨床癥狀[12]。對于假性延髓麻痹致吞咽障礙的發病機制,多認為是由于雙側皮質延髓束或腦干損傷,使調節吞咽動作的神經及肌肉產生功能障礙所致[13]。顱神經中含有第Ⅸ對及第Ⅹ對支配莖突咽肌的神經,分別為舌咽神經及迷走神經,舌咽神經及迷走神經受損可導致支配喉部運動的聲帶、咽縮肌肉等產生麻痹,使患者咳嗽減弱,吞咽時無法閉合聲門,而異常的杓狀軟骨肌也可使患者喉部產生麻痹,引起誤吸及喉部關閉不全現象;支配舌的所有內外肌為舌下神經,屬于第Ⅹ對顱神經,當患者舌下神經受到損傷時,其無法將食物維持在口腔中,或食物溢入咽喉部,導致誤吸現象,從而影響咽部清除食團[14]。
假性延髓麻痹致吞咽障礙在中醫學中屬“類噎膈”“喑痱”“喉痹”等范疇,此病涉及任督二脈、腎、脾、肝、腦,以痰濁阻絡、瘀血內停、風火相煽為標,氣血衰少、肝腎不足為本,血痹風痰瘀滯舌本、腦絡,致以經氣不暢,官竅不利,咽喉窒息致病[15]。治療需調理臟腑、疏通經絡。針刺療法是中醫常見外治療法,具有疏通經絡、活血化瘀的功效,根據針刺手法、選穴不同可發揮不同療效。三部開竅利咽針刺法遵循局部取穴與循經取穴的整體辨證思維,其三部為咽后壁所刺咽喉、海泉穴所刺舌下、上廉泉穴所刺舌中,與病變處舌本、沿、腦鄰近[16]。舌屬心,心主神而與腦密切相關,舌部密布多種神經,針刺舌部具有開竅啟語、調整氣血、疏通經絡的功效[17]。
本研究結果顯示,治療后試驗組臨床療效優于常規組,洼田飲水試驗分級及SSA評分低于常規組,說明三部開竅利咽針刺法可提升腦卒中后假性延髓麻痹致吞咽障礙患者的臨床療效及吞咽功能。從現代醫學角度分析,海泉穴、上廉泉穴均位于舌部,對其刺激可增強舌體活力,改善舌體運動能力,促進患者從口腔攝入食物;針刺咽喉部,可刺激舌下神經、迷走神經、舌咽神經,促進上運動神經元傳入興奮,促使咽反射的建立,改善咽部肌肉運動能力,對患者吞咽功能具有改善作用[18]。本研究結果顯示,治療后試驗組面肌痙攣強度分級低于常規組,說明三部開竅利咽針刺法可以改善腦卒中后假性延髓麻痹致吞咽障礙患者面肌痙攣強度。研究顯示,針刺可降低患者神經肌肉的興奮性,調節自主神經系統和中樞神經系統功能,緩解局部肌肉痙攣[19]。
B D N F 可修復神經元,促進神經元再生及分化[20]。NES可參與神經元的糖降解,腦卒中后神經損傷時,其可進入血腦屏障,故NES水平可反映神經元受損情況[21]。S-100B蛋白存在于中樞神經系統,神經元受損時S-100B蛋白含量升高,用于調節神經系統活性,激活信號傳導[22]。本研究結果顯示,治療后試驗組BDNF水平較常規組升高,NES、S-100B蛋白水平較常規組降低,說明三部開竅利咽針刺法可修復腦卒中后假性延髓麻痹致吞咽障礙患者的神經元。NOS存在于中樞神經系統,可產生氧自由基,誘發氧化應激,損傷神經元[23]。SOD具有清除自由基的作用,可抑制氧化應激,MDA可反映氧化應激程度[24]。本研究結果顯示,治療后試驗組NOS、NO、MDA水平較常規組降低,SOD水平較常規組升高,說明三部開竅利咽針刺法可減輕腦卒中后假性延髓麻痹致吞咽障礙患者的氧化應激損傷程度。研究顯示,針刺可改善局部微循環,利于供給營養物質,減輕氧化應激損傷;針刺還可調節皮膚感受器,調節神經功能及神經遞質的釋放[19]。
綜上所述,三部開竅利咽針刺法可提高腦卒中后假性延髓麻痹致吞咽障礙患者臨床療效,改善患者吞咽功能及面肌痙攣強度,同時促進神經元修復,減輕氧化應激損傷程度。但本研究納入樣本量較小,觀察時間較短,今后需進行多中心大樣本量的隨機對照研究進一步驗證本研究結論。
作者貢獻:王亞靜進行文章的構思與設計,論文撰寫及修訂;王文剛進行研究的實施與可行性分析,負責文章的質量控制及審校,對文章整體負責、監督管理;王姍姍進行資料收集;相希進行資料整理;王珊珊、相希進行統計學處理。
本文無利益沖突。

