體外膈肌起搏聯合纖維支氣管鏡肺泡灌洗治療在慢性阻塞性肺疾病有創機械通氣患者中的應用效果▲
馮 習 黃方舟 李 偉 黃 艷
(長沙市第四醫院急診急救中心,湖南省長沙市 410006)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一種以氣流受限為主要臨床表現的呼吸系統疾病,急性加重期患者的癥狀較重,甚至可出現呼吸衰竭,需要進行有創機械通氣治療[1-3]。但有學者發現,接受有創機械通氣治療的患者可出現膈肌運動能力下降的現象[4-5]。體外膈肌起搏器可通過電刺激膈神經使膈肌收縮,進而發揮改善肺通氣功能的作用[6]。纖維支氣管鏡肺泡灌洗具有清除呼吸道分泌物的作用[7-8],且該方法在治療的同時還能收集樣本進行病原體檢測,以指導下一步治療[9]。但目前國內關于體外膈肌起搏聯合纖維支氣管鏡肺泡灌洗治療在有創機械通氣患者中應用效果的相關研究較少。因此,本研究探討體外膈肌起搏聯合纖維支氣管鏡肺泡灌洗治療在COPD有創機械通氣患者中的應用效果,以期為該類患者的臨床診治提供參考。
1 資料與方法
1.1 臨床資料 選取2020年7月至2022年6月在我院治療的140例行有創機械通氣治療的COPD患者作為研究對象。納入標準:(1)年齡>18歲;(2)因病情急性加重行有創機械通氣治療;(3)心、肝、腎等重要器官功能基本正常;(4)患者及其家屬均對本研究知情,并簽署知情同意書。排除標準:(1)有氣胸、體內金屬植入物等體外膈肌起搏器使用禁忌證;(2)合并惡性腫瘤、自身免疫系統疾病等其他疾病;(3)近7 d內有應用抗生素史。采用隨機數字表法將140例患者分為觀察組與對照組,每組70例。兩組患者一般資料比較,差異均無統計學意義(均P>0.05),具有可比性,見表1。本研究已獲得我院醫學倫理委員會批準。
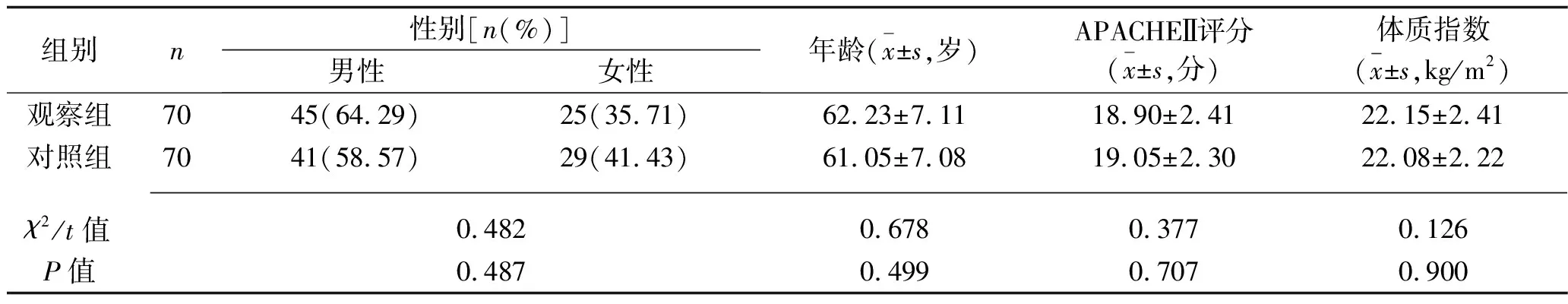
表1 兩組患者一般資料的比較
1.2 治療方法
1.2.1 對照組:采用常規治療,包括抗感染、緩解支氣管痙攣、化痰、營養支持等。
1.2.2 觀察組:在常規治療基礎上,加用體外膈肌起搏聯合纖維支氣管鏡肺泡灌洗治療。(1)體外膈肌起搏。采用EDP-Ⅱ型體外膈肌起搏器(廣州經濟技術開發區華南海科技產品開發有限公司)進行治療。將治療電極及輔助電極分別貼在患者胸鎖乳突肌下端外緣1/3處、鎖骨中線第2肋間,設置參數為刺激頻率40 Hz,起搏次數12~18次/min,刺激強度視患者耐受情況而定(10 ~15 U)。體外膈肌起搏0.5 h/次,1次/d,治療2 d后休息1 d,再連續治療3 d后休息1 d,以此循環 。(2)纖維支氣管鏡肺泡灌洗治療。治療前患者須禁食8 h以上,檢查時取仰臥位。使用2%利多卡因進行表面麻醉,經氣管插管或鼻腔置入纖維支氣管鏡,檢查氣管中及病灶內有無異物,若有異物,先將異物去除,然后注入10 mL 0.9%氯化鈉溶液進行負壓清洗2~3次,最后將上述清洗液一同吸出。根據吸出的清洗液的性狀經驗性選擇合適的抗生素進行肺泡灌注治療,15 min后吸出。治療期間連接DASH 4000多功能監護儀(GE公司)監測患者生命體征。每周實施兩次肺泡灌洗治療。
1.3 觀察指標
1.3.1 肺功能指標:于治療前及治療2周后,采用MSA99型肺功能檢測儀(北京麥邦光電儀器有限公司)檢查兩組患者的用力肺活量(forced vital capacity,FVC)、第1秒用力呼氣容積(forced expiratory volume in one second,FEV1)、最大自主通氣量(maximal voluntary ventilation,MVV),并計算FEV1/FVC值。
1.3.2 呼吸力學指標:于治療前及治療2周后,采用900 C型呼吸機(SIEMENS公司)檢測兩組患者的氣道阻力、氣道峰壓、肺動態順應性。
1.3.3 血氣分析指標:于治療前及治療2周后,采集兩組患者動脈血3 mL,采用ABL800型全自動血氣分析儀(Radiometer公司)測定動脈血氧飽和度(arterial oxygen saturation,SaO2)、PaO2、PaCO2水平,以評估氧氣交換能力。
1.3.4 血清炎癥因子水平檢測:于治療前及治療2周后,采集患者清晨空腹外周靜脈血3 mL,以3 500 r/min離心10 min后分離血清,采用7600型全自動生化分析儀(HITACHI公司)檢測血清C反應蛋白(C-reactive protein,CRP)、降鈣素原水平,采用ELISA檢測血清腫瘤壞死因子 α(tumor necrosis factor α,TNF-α)水平,ELISA檢測試劑盒購自南京金益柏生物科技有限公司(批號:20202402098、20222402022、20210017)。
1.3.5 并發癥發生情況:記錄兩組治療2周期間呼吸道感染、氣胸、呼吸機相關性肺炎及肺損傷等并發癥的發生情況。并發癥發生率=并發癥發生例數/總例數×100%。
1.4 統計學分析 采用SPSS 22.0軟件進行統計學分析。計量資料以(x±s)表示,組間比較采用兩獨立樣本t檢驗,組內治療前后的比較采用配對t檢驗;計數資料以例數(百分比)表示,組間比較采用χ2檢驗。以P<0.05表示差異具有統計學意義。
2 結 果
2.1 治療前后兩組患者肺功能指標的比較 治療前,兩組的FEV1/FVC值、MVV、FVC差異均無統計學意義(均P>0.05);治療后,兩組的FEV1/FVC值、MVV、FVC均較治療前升高,且觀察組的上述指標均高于對照組(均P<0.05)。見表2。
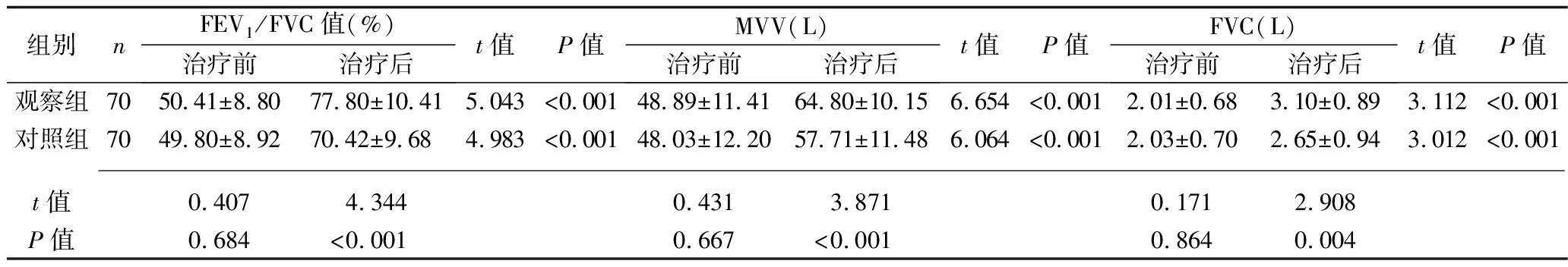
表2 治療前后兩組患者肺功能指標的比較(x±s)
2.2 治療前后兩組患者呼吸力學指標的比較 治療前,兩組的氣道阻力、氣道峰壓、肺動態順應性差異均無統計學意義(均P>0.05);治療后,兩組的氣道阻力、氣道峰壓均低于治療前,肺動態順應性均高于治療前,且觀察組的上述指標均優于對照組(均P<0.05)。見表3。

表3 治療前后兩組患者呼吸力學指標的比較(x±s)
2.3 治療前后兩組患者動脈血氣分析指標及血清炎癥因子水平的比較 治療前,兩組的PaO2、PaCO2、SaO2,以及血清CRP、降鈣素原、TNF-α水平差異均無統計學意義(均P>0.05);治療后,兩組的PaO2、SaO2均高于治療前,PaCO2及血清CRP、降鈣素原、TNF-α水平均低于治療前,且觀察組的上述指標均優于對照組(均P<0.05)。見表4。
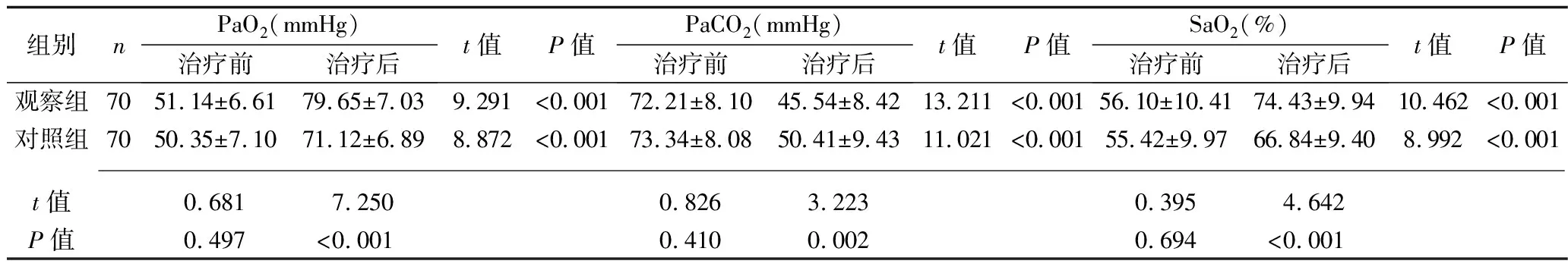
表4 治療前后兩組患者動脈血氣分析指標及血清炎癥因子水平的比較(x±s)
2.4 兩組患者治療期間并發癥發生率的比較 治療期間,兩組的呼吸道感染、氣胸、呼吸機相關性肺炎、肺損傷發生率差異均無統計學意義(均P>0.05)。見表5。
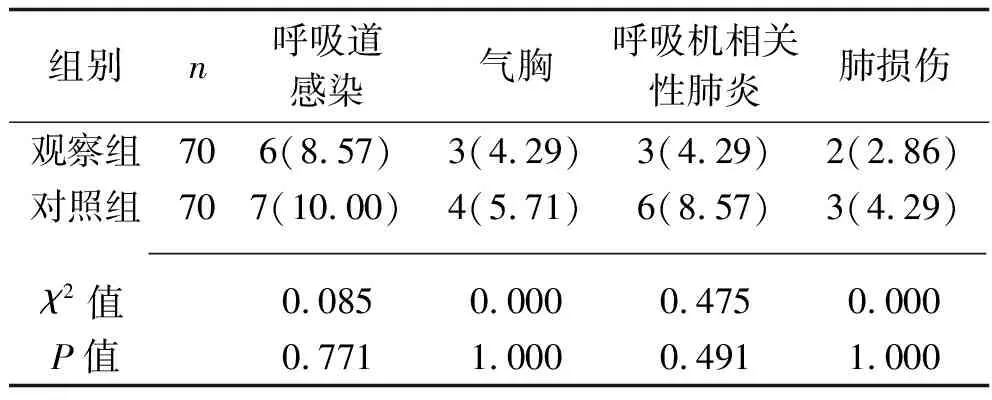
表5 兩組患者并發癥發生率的比較[n(%)]
3 討 論
COPD急性加重期患者的呼吸功能嚴重受損,往往需要使用創機械通氣來輔助自主呼吸[10]。但有創機械通氣會導致患者出現膈肌萎縮,降低膈肌等呼吸肌群的肌力,影響患者的肺通氣功能。研究表明,有創機械通氣導致的膈肌萎縮在短時間內是可逆的,提示需要早期實施肺康復治療以改善患者肺萎縮[11]。有學者發現,體外膈肌起搏可通過刺激膈神經促進膈肌收縮,對改善肺通氣具有積極作用[12];纖維支氣管鏡肺泡灌洗治療不僅可清除阻塞肺部的痰液等分泌物,還可稀釋炎性滲出物,有效地控制感染、促進炎癥消退[13]。
本研究結果顯示,觀察組治療后的FEV1/FVC值、MVV、FVC及肺動態順應性均高于治療前及對照組,氣道阻力、氣道峰壓均低于治療前及對照組(均P<0.05),提示在常規治療的基礎上,加用體外膈肌起搏聯合纖維支氣管鏡肺泡灌洗治療能更有效地改善行有創機械通氣的COPD患者的肺功能及呼吸力學指標。分析其原因:行有創機械通氣的COPD患者氣道壓力增加,氣道動態順應性下降,導致膈肌活動度降低,肺部氣體量增大,肺部負荷增加。體外膈肌起搏可改善氣道吸氣與呼氣的壓力,進而改善膈肌的肌力與耐力,而纖維支氣管鏡肺泡灌洗治療通過清除氣道分泌物與異物,減少病灶炎癥因子滯留,減輕患者對有創機械通氣高水平呼氣末正壓的依賴,改善肺臟的病理生理狀況,使氣道受阻變小、肺順應性提高[14-16]。本研究結果顯示,觀察組治療后的PaO2、SaO2均高于治療前及對照組,而PaCO2低于治療前及對照組(均P<0.05),提示在常規治療的基礎上,加用體外膈肌起搏聯合纖維支氣管鏡肺泡灌洗治療更能有效改善行有創機械通氣的COPD患者的動脈血氣分析指標。其原因可能是體外膈肌起搏可有效促進膈肌運動,加強膈肌肌力及耐力,提高膈肌活動幅度,增加入肺氣體量,改善機體缺氧及CO2潴留狀態;而纖維支氣管鏡肺泡灌洗治療可在短時間內改善患者肺換氣功能及呼吸效率,且越早行纖維支氣管鏡肺泡灌洗治療,患者肺臟病理生理轉歸越好[17-19]。
血清CRP、降鈣素原、TNF-α是炎癥反應早期較為敏感的炎癥因子,當機體受到創傷或感染時,上述血清炎癥因子水平可以在短期內顯著升高。本研究結果顯示,觀察組治療后的血清CRP、降鈣素原、TNF-α水平均低于治療前及對照組(均P<0.05),提示在常規治療的基礎上,加用體外膈肌起搏聯合纖維支氣管鏡肺泡灌洗治療可有效減輕行有創機械通氣的COPD患者的炎癥反應。其原因可能是體外膈肌起搏可以使膈肌進行反復收縮及舒張鍛煉,增加肺內氣體的交換效率,而纖維支氣管鏡能夠清晰探測氣道內阻塞狀況,并通過肺泡灌洗清理氣道內的異常分泌物,促進炎性分泌物排出[20]。上述兩種治療方法聯合使用可以在短時間內阻止機體吸收炎性代謝產物及毒素,加速炎性物質排出,從而減輕機體炎癥反應。本研究結果還顯示,兩組治療期間的呼吸道感染、氣胸、呼吸機相關性肺炎、肺損傷發生率差異均無統計學意義(均P>0.05),提示在常規治療的基礎上,加用體外膈肌起搏聯合纖維支氣管鏡肺泡灌洗治療行機械通氣的COPD患者并不會增加并發癥的發生率,安全性較高。
綜上所述,在常規治療的基礎上,加用體外膈肌起搏聯合纖維支氣管鏡肺泡灌洗治療可有效改善行有創機械通氣的COPD患者的肺功能及呼吸力學指標,增加肺通氣量,改善機體缺氧及CO2潴留,降低血清炎癥因子水平,效果優于單純的常規治療,且安全性較高。但本研究的樣本量較小、隨訪時間較短,且為單中心研究,今后需增加樣本量、聯合多中心、延長隨訪時間進一步研究。

