老年短暫性腦缺血發作患者進展為腦梗死的危險因素及ABCD2評分、血液指標的診斷價值
尹濤 姜麗真 張盟盟 王睿健 張明哲 張文超
(衡水市人民醫院(衡水哈勵遜國際和平醫院) 1神經外科二病區,河北 衡水 053000;2腫瘤科)
短暫性腦缺血發作是導致腦梗死發生的主要原因和特急預警信號,多發生于老年患者,相關統計研究〔1〕結果顯示,短暫性腦缺血發作發生后3個月內腦梗死發生率為10%~20%,7 d內腦梗死發生率可達24%,可對患者生命安全造成嚴重威脅,而關于短暫性腦缺血發作患者進展為腦梗死的相關危險因素尚未完全明確。ABCD2評分是目前臨床用于評估短暫性腦缺血發作早期腦梗死發生風險的因素〔2〕;血清可溶性CD40配體(sCD40L)是機體重要的炎癥指標,其水平變化與機體缺血性腦血管病的發生密切相關〔3〕;纖維蛋白原(FIB)可有效反映患者機體凝血功能〔4〕,目前關于三者與老年短暫性腦缺血發作患者進展為腦梗死的關系尚未完全明確。本研究擬分析老年短暫性腦缺血發作患者進展為腦梗死危險因素及ABCD2評分、血清sCD40L、血漿FIB水平對其診斷價值。
1 資料與方法
1.1一般資料 回顧性收集2019年7月至2022年12月哈勵遜國際和平醫院收治的197例老年短暫性腦缺血發作患者臨床資料,根據患者病情是否進展為腦梗死分為腦梗死組(77例)和非腦梗死組(120例)。本研究獲本院醫學倫理委員會審核批準。納入標準:短暫性腦缺血發作診斷符合《英國急性卒中和短暫性腦缺血發作的診斷與初始治療指南》〔5〕中的相關標準;腦梗死診斷符合《中國腦梗死中西醫結合診治指南(2017)》〔6〕中的相關標準;年齡≥60歲;突發神經功能缺損癥狀均在24 h內消失者;入院前7 d內至少發作1次者。排除標準:合并腦出血病史、癲癇等神經系統疾病者;發作性意識障礙者;影像學檢查發現顱內占位性病灶者;合并嚴重重要器官功能障礙、感染性疾病、免疫功能障礙性疾病者。剔除臨床資料不完整者。
1.2老年短暫性腦缺血發作患者進展為腦梗死的單因素 從本院病案管理科調取患者臨床資料統計其性別、年齡、體質量指數(BMI)、吸煙、飲酒、病史及ABCD2評分〔7〕(患者入院后評估,包括年齡、血壓、臨床癥狀、糖尿病和癥狀的持續時間,總分7分,得分越高患者病癥越嚴重)及患者入院后血清空腹血糖(FBG)、三酰甘油(TG)、總膽固醇(TC)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、尿酸(UA)、sCD40L、血漿FIB水平,其中血清FBG、TG、TC、LDL、HDL、UA、sCD40L、血漿FIB水平由美國貝克曼庫爾特公司提供的AU5800型全自動生化分析儀檢測,血清制備方法:抽取5 ml清晨靜脈血3 500 r/min離心10 min收集血清,血漿制備方法為全血加入抗凝劑后3 500 r/min離心10 min。
1.3統計學方法 采用SPSS21.0軟件進行t檢驗、χ2檢驗及多因素Logistic回歸分析,繪制受試者工作特征(ROC)曲線分析ABCD2評分、血液指標對老年短暫性腦缺血發作患者進展為腦梗死的診斷價值,獲取曲線下面積(AUC)。
2 結 果
2.1老年短暫性腦缺血發作患者進展為腦梗死的單因素分析 腦梗死組與非腦梗死組BMI、有無高脂血癥病史、動脈狹窄率、有無頸動脈斑塊、首次發作至就診時間、發作持續時間、每月發作次數、ABCD2評分及血清LDL、sCD40L、血漿FIB水平差異有統計學意義(P<0.05)。見表1。

表1 老年短暫性腦缺血發作患者進展為腦梗死的單因素分析
2.2老年短暫性腦缺血發作患者進展為腦梗死的多因素Logistic回歸分析 將單因素分析有差異的指標作為自變量,將老年短暫性腦缺血發作患者進展為腦梗死發生情況作為因變量。多因素Logistic回歸分析結果顯示,有頸動脈斑塊、首次發作至就診時間較長、發作持續時間較長、每月發作次數較多、ABCD2評分及血清sCD40L、血漿FIB水平較高均為老年短暫性腦缺血發作患者進展為腦梗死的獨立危險因素(均P<0.05)。見表2。
2.3ABCD2評分、血液指標對老年短暫性腦缺血發作患者進展為腦梗死的診斷價值 ABCD2評分、血清sCD40L、血漿FIB聯合檢測診斷老年短暫性腦缺血發作患者進展為腦梗死的AUC值、敏感度顯著高于三者單獨檢測(P<0.05);血清sCD40L敏感度明顯高于ABCD2評分、血漿FIB(P<0.05);ABCD2評分特異度顯著高于血清sCD40L、聯合,血漿FIB特異度明顯高于血清sCD40L(P<0.05)。見表3、圖1。
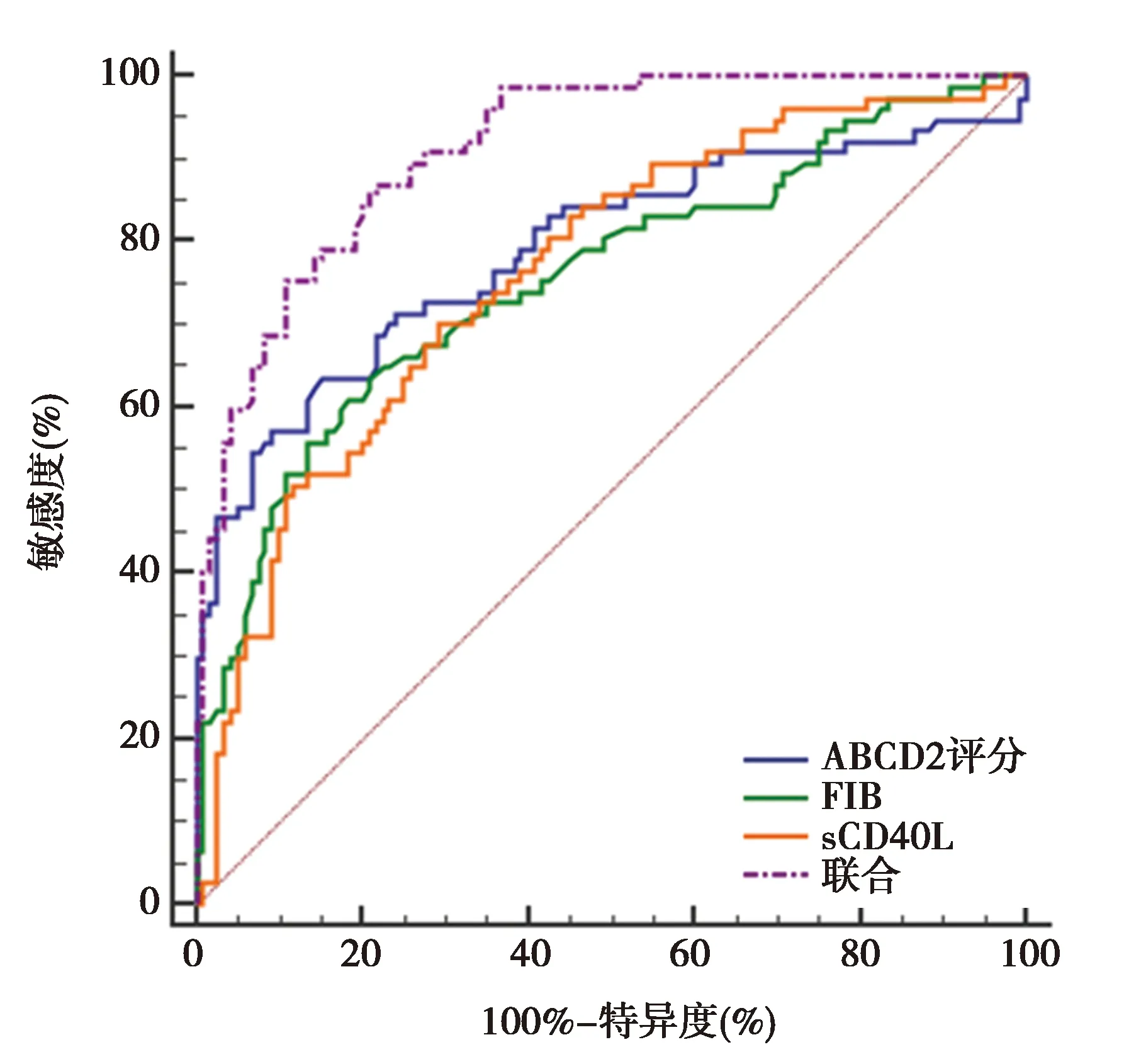
圖1 ABCD2評分、血液指標診斷老年短暫性腦缺血發作患者進展為腦梗死的ROC曲線
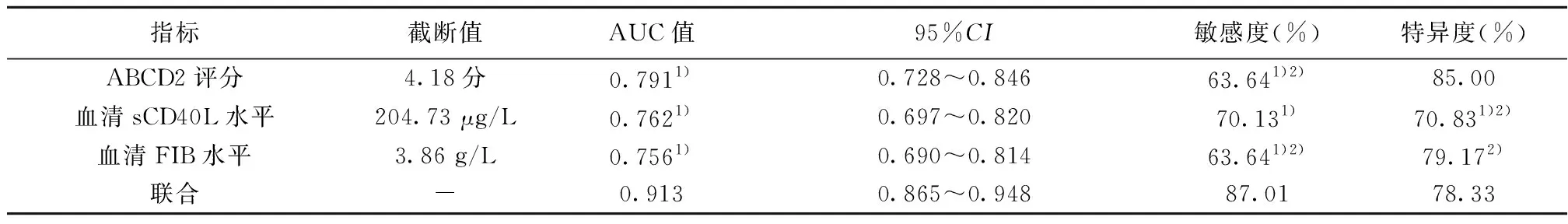
表3 ABCD2評分、血液指標對老年短暫性腦缺血發作患者進展為腦梗死的診斷價值
3 討 論
2009年美國心臟協會和美國腦卒中協會定義短暫性腦缺血發作為腦、脊髓或視網膜局灶性缺血所致的非急性腦梗死的短暫性神經功能障礙〔8,9〕,其屬于一種臨床急癥,具有突發性、短暫性、反復發作及可逆性的特點,極易被患者及其家屬忽視,流行病學研究〔10〕發現,短暫性腦缺血發作后短期內進展為腦梗死的風險很高,快速識別短暫性腦缺血發作進展為腦梗死風險因素對疾病預防具有重要意義。
ABCD2評分涵蓋了年齡、血壓、臨床特點、癥狀持續時間及糖尿病和癥狀的持續時間5大風險因素,在衡量短暫性腦缺血發作患者進展為腦梗死的風險方面具有較好的應用效果〔11〕。sCD40L是腫瘤壞死因子家族成員可通過調節多種黏附分子、前炎性因子的表達而加重機體炎癥反應,從而促進短暫性腦缺血發作患者病情進展,同時其水平升高與患者頸動脈粥樣硬化斑塊穩定性有關,其可參加動脈粥樣硬化產生、斑塊破裂的過程,降低斑塊穩定性,促進腦梗死的發生〔12,13〕。凝血功能和血小板活化異常也是導致短暫性腦缺血發作進展為腦梗死的重要原因之一,FIB是典型的凝血因子之一,其水平升高可使得血液黏稠度升高進而增大血流阻力,可經凝血酶分解為單體蛋白質后聚合成血栓發揮凝血功能,堵塞血管管腔,同時其降解產物可沉積于血管壁,增加血管脆性,導致動脈粥樣硬化發生,促進短暫性腦缺血發作進展為腦梗死〔14,15〕。本研究結果說明,ABCD2評分、血清sCD40L、FIB水平聯合對老年短暫性腦缺血發作患者進展為腦梗死具有較好的預測和診斷價值,臨床可采用ABCD2評分對患者病情進行評估,同時檢測血清sCD40L、FIB水平預測老年短暫性腦缺血發作患者進展為腦梗死的風險。
本研究結果顯示,有頸動脈斑塊、首次發作至就診時間較長、發作持續時間較長、每月發作次數較多為老年短暫性腦缺血發作患者進展為腦梗死的獨立危險因素。頸動脈斑塊是在頸動脈粥樣硬化基礎上發生的,可導致患者血管管腔狹窄,同時斑塊脫落阻塞血管可引起患者腦缺血進而促進腦梗死發生〔16〕。首次發作至就診時間較長可能未能得到及時治療穩定患者病情導致患者病情延誤,錯失最佳治療時機而增加腦梗死發生風險〔17〕。短暫性腦缺血發作持續時間與患者腦組織缺血性損傷密切相關,其時間越長,患者越容易遺留神經功能缺損癥狀,影響其側支循環形成,進而增加腦梗死發生風險〔18〕。每月發作次數較多的短暫性腦缺血發作患者腦血管基礎條件和側支循環越差,腦組織極易灌注不足而發生腦梗死〔19〕。本研究根據多因素分析結果制定相關的預防措施:對于有頸動脈斑塊的短暫性腦缺血發作患者,臨床需加強對患者進行抗凝、抗血栓治療,同時密切關注患者頸動脈斑塊穩定情況,對于斑塊不穩定的患者進行降脂治療穩定患者斑塊情況,必要情況下可對患者實施斑塊剝離術治療〔20〕。臨床應加強短暫性腦缺血發作危害的宣傳,提高患者及家屬對疾病的重視,在患者短暫性腦缺血發作發生后及時送到醫院救治,盡快控制病情,降低腦梗死發生風險。對于老年短暫性腦缺血發作發生后持續時間長及發作次數多的患者,臨床應加強對患者腦血管和腦組織缺血損傷的檢查,并及時予以腦保護治療,同時針對患者合并高血壓、糖尿病等基礎疾病予以治療,改善患者血管條件,降低其腦梗死發生風險〔21〕。
綜上,老年短暫性腦缺血發作患者進展為腦梗死的獨立危險因素包括有頸動脈斑塊、首次發作至就診時間較長、發作持續時間較長、每月發作次數較多、ABCD2評分、血清sCD40L、血漿FIB水平較高,同時ABCD2評分、血清sCD40L、血漿FBG水平對老年短暫性腦缺血發作患者進展為腦梗死的診斷價值較好。

