紅細胞分布寬度動態變化對慢性阻塞性肺疾病急性加重期患者出院后30 d 內再入院的預測價值
張丹,亓磊,陳彥路,葉軍
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是全球第三大死亡原因,其主要臨床特征是氣道慢性炎性、呼氣氣流受限和肺組織破壞[1]。慢性阻塞性肺疾病急性加重期(acute exacerbations of chronic obstructive pulmonary disease,AECOPD)是患者住院死亡的主要原因,且AECOPD患者在出院后30 d內有繼發性加重再入院的風險[2]。有研究表明,AECOPD患者出院后30 d內再入院率為16.3%,3、6、9個月再入院率分別為34.9%、41.1%、58.1%[3]。研究表明,經過早期積極干預,8%~48%的AECOPD患者可以避免再入院[4]。目前,指導臨床醫生識別再入院風險較高的AECOPD患者的證據有限。AECOPD患者再入院的公認影響因素有呼吸困難程度、全身應用糖皮質激素和第1秒用力呼氣容積占預計值百分比(forced expiratory volume in one second in percent predicted values,FEV1% pred)[5-6],但仍有許多因素存在爭議。紅細胞分布寬度(red cell distribution width,RDW)是血細胞的一個簡單參數,其能反映紅細胞體積的異質性程度。研究表明,RDW尤其是RDW動態變化對各種疾病預后具有很高的預測價值,包括心腦血管疾病、癌癥、肺部疾病、糖尿病、敗血癥和肝腎衰竭[7]。既往研究結果顯示,RDW是COPD患者疾病嚴重程度和預后不良的標志物[8]。本研究旨在探討RDW動態變化對AECOPD患者出院后30 d內再入院的預測價值,現報道如下。
1 對象與方法
1.1 研究對象 選取2019年10月至2022年5月黃石愛康醫院收治的AECOPD患者210例。納入標準:(1)符合《慢性阻塞性肺疾病診斷、管理和預防的全球策略2017報告》[9]中AECOPD的診斷標準;(2)患者及家屬對本研究知情同意。排除標準:(1)胸部CT檢查顯示存在肺實變、滲出等肺部感染情況;(2)合并支氣管哮喘、心血管疾病、自身免疫性疾病等其他疾病者;(3)合并活動性肺結核、肺癌、寄生蟲病者;(4)住院期間死亡者。本研究經黃石愛康醫院倫理委員會審核批準〔倫審(2019)第09號〕。
1.2 觀察指標 (1)臨床資料。收集患者臨床資料,包括性別、年齡、BMI、病程、過去1年內急性加重次數、吸煙史、基礎疾病(高血壓、糖尿病、冠心病)、機械通氣使用情況、出院后應用糖皮質激素情況、慢性阻塞性肺疾病評估測試(COPD Assessment Test,CAT)[10]評分(總分40分,得分越高說明患者呼吸困難程度越嚴重)及住院時間。(2)實驗室檢查指標。①血常規指標:采用全自動血細胞分析儀檢測患者入院時血紅蛋白(hemoglobin,Hb)、WBC、中性粒細胞計數、淋巴細胞計數,并計算中性粒細胞與淋巴細胞比值(neutrophil to lymphocyte ratio,NLR)。②血氣分析指標:抽取患者動脈血進行血氣分析,檢測pH值、動脈血二氧化碳分壓(arterial partial pressure of carbon dioxide,PaCO2)、動脈血氧分壓(arterial partial pressure of oxygen,PaO2)、血氧飽和度(oxygen saturation of blood,SaO2)。③肺功能指標:出院時采用肺功能儀(美國森迪斯公司,SENSORMEDICS 6200型)測定患者呼氣流量峰值(peak expiratory flow rate,PEF)、FEV1% pred、第1秒用力呼氣容積/用力肺活量(forced expiratory volume in one second/forced vital capacity,FEV1/FVC)、最大呼氣中期流量(maximal mid-expiratory flow,MMEF)。④ΔRDW及RDW變異率。分別于入院時、入院72 h采用全自動血細胞分析儀測定患者外周血RDW,計算ΔRDW及RDW變異率,其中ΔRDW=入院72 h RDW-入院時RDW,RDW變異率=(ΔRDW/入院時RDW)×100%。
1.3 隨訪 患者出院后采用電話隨訪30 d,每周隨訪1次,詢問患者呼吸、咳嗽咳痰及治療依從性情況。記錄患者再入院情況(患者經治療病情穩定出院后再次因AECOPD而入院),因出院后AECOPD突發導致院外死亡也記為再入院。210例患者中,出院后30 d內有40例患者因AECOPD再入院,將其作為再入院組,其余患者作為非再入院組。
1.4 統計學方法 采用SPSS 21.0統計學軟件進行數據處理。符合正態分布的計量資料以(±s)表示,組間比較采用兩獨立樣本t檢驗;不符合正態分布的計量資料以M(P25,P75)表示,組間比較采用秩和檢驗;計數資料以相對數表示,組間比較采用χ2檢驗;采用多因素Logistic回歸分析探討AECOPD患者出院后30 d內再入院的影響因素;繪制ROC曲線以分析RDW變異率對AECOPD患者出院后30 d內再入院的預測價值。以P<0.05為差異有統計學意義。
2 結果
2.1 臨床資料、實驗室檢查指標 兩組性別、年齡、病程、過去1年內急性加重次數、有吸煙史者占比、合并高血壓者占比、合并糖尿病者占比、合并冠心病者占比、使用機械通氣者占比、住院時間、Hb、WBC、pH值、PaCO2、PaO2、SaO2、PEF、FEV1/FVC、MMEF比較,差異無統計學意義(P>0.05);再入院組BMI、FEV1% pred低于非再入院組,出院后應用糖皮質激素者占比、CAT評分、NLR、ΔRDW、RDW變異率高于非再入院組,差異有統計學意義(P<0.05),見表1~2。

表1 兩組臨床資料比較Table 1 Comparison of clinical data between the two groups
表2 兩組實驗室檢查指標比較(±s)Table 2 Comparison of laboratory test indexes between the two groups

表2 兩組實驗室檢查指標比較(±s)Table 2 Comparison of laboratory test indexes between the two groups
注:H b=血紅蛋白,N L R=中性粒細胞與淋巴細胞比值,PaCO2=動脈血二氧化碳分壓,PaO2=動脈血氧分壓,SaO2=血氧飽和度,PEF=呼氣流量峰值,FEV1% pred=第1秒用力呼氣容積占預計值百分比,FEV1/FVC=第1秒用力呼氣容積/用力肺活量,MMEF=最大呼氣中期流量,RDW=紅細胞分布寬度;1 mm Hg=0.133 kPa
項目再入院組(n=40)非再入院組(n=170)t值P值血常規指標Hb(g/L)140±18139±180.323 0.747 WBC(×109/L)13.4±2.813.5±2.60.364 0.716 NLR7.1±2.05.1±1.76.548 <0.001血氣分析指標pH值7.4±0.17.4±0.11.771 0.078 PaCO2(mm Hg)44.6±8.945.3±10.4 0.355 0.723 PaO2(mm Hg)68.4±15.469.2±16.7 0.296 0.767 SaO2(%)92.3±6.592.1±9.80.129 0.897肺功能指標PEF(L/s)0.28±0.110.29±0.13 0.449 0.653 FEV1% pred(%)38.2±3.841.8±3.75.562 <0.001 FEV1/FVC(%)54.3±4.854.6±4.20.488 0.626 MMEF(L/s)0.18±0.060.19±0.07 0.834 0.405 ΔRDW(%)1.6±1.8-1.0±1.88.243 <0.001 RDW變異率(%)10.8±6.2-10.3±5.2 22.088 <0.001
2.2 AECOPD患者出院后30 d內再入院影響因素的多因素Logistic回歸分析 以表1~2中P<0.05的指標為自變量,以AECOPD患者出院后30 d內再入院情況為因變量(賦值:是=1,否=0),進行多因素Logistic回歸分析,結果顯示,RDW變異率升高是AECOPD患者出院后30 d內再入院的獨立危險因素(P<0.05),見表3。
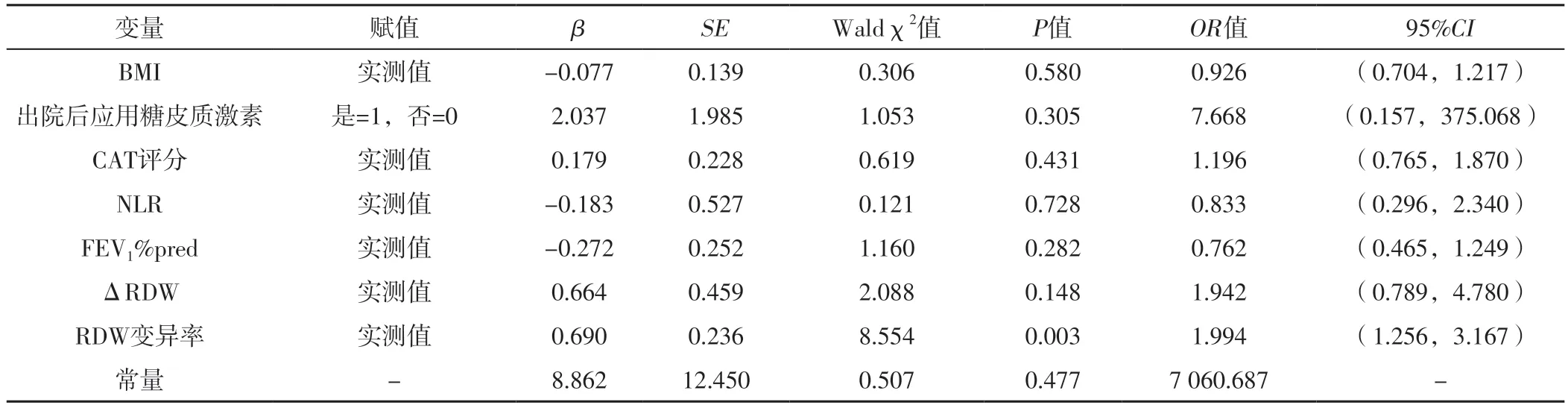
表3 AECOPD患者出院30 d內再入院影響因素的多因素Logistic回歸分析Table 3 Multivariate Logistic regression analysis of influencing factors of readmission in patients with AECOPD within 30 days after discharge
2.3 RDW變異率對AECOPD患者出院后30 d內再入院的預測價值 ROC曲線分析結果顯示,RDW變異率預測AECOPD患者出院后30 d內再入院的AUC為0.927〔95%CI(0.901,0.977)〕,最佳截斷值為-1.71%,靈敏度為87.5%,特異度為92.4%,見圖1。

圖1 RDW變異率預測AECOPD患者出院后30 d內再入院的ROC曲線Figure 1 ROC curve of RDW variation rate for predicting readmission in patients with AECOPD within 30 days after discharge
3 討論
臨床研究結果顯示,AECOPD患者出院后30 d內有繼發加重再入院的風險[11],但目前其作用機制尚不明確。近年研究表明,RDW與腦梗死、急性心肌梗死、心力衰竭嚴重程度和預后密切相關,其也與呼吸系統疾病(如重癥肺炎、肺栓塞等)具有相關性[12]。相關研究表明,RDW作為一種新型的炎癥反應、氧化應激標志物,與體內C反應蛋白和氧自由基水平呈正相關[13]。但目前RDW與疾病之間的關系尚未明確,且RDW常存在動態變化。
本研究多因素Logistic回歸分析結果顯示,RDW變異率升高是AECOPD患者出院后30 d內再入院的獨立危險因素;ROC曲線分析結果顯示,RDW變異率預測AECOPD患者出院后30 d內再入院的AUC為0.927〔95%CI(0.901,0.977)〕,最佳截斷值為-1.71%,靈敏度為87.5%,特異度為92.4%。RDW作為臨床上較容易獲得的血常規指標,最初僅用來反映紅細胞壽命和貧血狀態。后來研究表明,RDW變化是體內紅細胞內平衡失調和代謝失衡的一個信號,部分炎癥遞質可通過影響鐵代謝而影響紅細胞成熟[14-15]。COPD是一種慢性氣道炎癥,急性加重說明體內炎癥狀態加劇,通過監測RDW動態變化可以發現AECOPD患者體內炎癥狀態。國外一項納入270例COPD患者的研究表明,RDW持續升高與患者遠期死亡風險增加相關[16]。另一項社區人群的調查研究顯示,RDW是老年人總死亡率和病因特異性死亡的強有力的預測因子[17]。一項隊列研究表明,動態監測RDW變化可以預測肺動脈高壓患者預后,且效果優于N末端腦鈉肽前體[18]。一項對成人血液透析患者的研究表明,RDW升高的患者死亡率更高[19]。衛紅等[20]研究結果顯示,入院第7天高RDW是AECOPD患者院內死亡的獨立危險因素。分析RDW與AECOPD患者預后相關的機制可能如下:AECOPD患者機體存在大量的炎癥遞質,影響了促紅細胞生成素的活性,導致紅細胞生成增多,RDW升高;AECOPD患者的氣道阻塞可加劇組織缺氧,刺激各種造血因子的釋放,加快新的紅細胞生成,引起RDW升高;AECOPD患者機體處于氧化應激狀態,大量的氧自由基能夠介導紅細胞凋亡,導致機體代償性生成紅細胞增多,導致RDW升高[21]。且RDW升高也反映了紅細胞攜氧能力不足,可加重患者缺氧狀態,影響預后,進而使患者在出院后再入院的風險更高。且相比于RDW,RDW變異率能更好地反映AECOPD患者治療過程炎癥狀態、氧化應激狀態的變化情況。
本研究結果顯示,再入院組BMI、FEV1% pred低于非再入院組,出院后應用糖皮質激素者占比、CAT評分、NLR高于非再入院組。分析原因可能為:低BMI表明患者存在高消耗及營養不良,進而增加了其再入院風險。口服激素治療在任何一項AECOPD研究中均被視為危險因素,且大劑量口服糖皮質激素還可造成再入院時間縮短,增加再入院次數[22]。國外研究指出,AECOPD患者住院期間呼吸困難程度與再入院風險呈正相關,其中3~5級呼吸困難患者1年內再入院風險高[23]。研究結果顯示,5級呼吸困難的AECOPD患者出院后30 d內再入院率達25.6%[24]。FEV1% pred可以直接反映AECOPD患者肺功能情況,FEV1% pred越高說明患者肺功能越好,相反則患者肺功能越差,再入院風險越高。但本研究多因素Logistic回歸分析結果顯示,BMI、出院后應用糖皮質激素、CAT評分、NLR、FEV1% pred不是AECOPD患者出院后30 d內再入院的影響因素,可能因為本研究樣本量較小,且為單中心研究,后期需要增大樣本量、聯合多中心研究進一步驗證本研究結論;此外ΔRDW與RDW變異率的共線情況也可能影響了本研究多因素Logistic回歸分析結果。
綜上所述,RDW變異率對AECOPD患者出院后30 d內再入院具有較高的預測價值。RDW作為一項容易獲得的血常規指標,在基層醫院即可檢測,實用性較好。但限于本研究樣本量較小,后期還需增大樣本量,聯合多中心研究進一步驗證本研究結論。
作者貢獻:張丹進行文章的構思與設計研究的實施與可行性分析,撰寫論文;亓磊進行資料收集;陳彥路進行資料整理,統計學處理;葉軍進行論文的修訂、負責文章的質量控制及審校;張丹、葉軍對文章整體負責,監督管理。
本文無利益沖突。

