不同BMI 患者行微創經皮腎鏡碎石取石術治療上尿路結石的療效和出血風險比較
郭傳敏
泌尿系結石是泌尿外科的常見病,而上尿路結石的發病率明顯高于下尿路結石[1]。隨著人們生活水平的提高和微創技術的發展,微創經皮腎鏡碎石取石術(MPCNL)逐漸成為治療上尿路結石的主要治療手段之一。而術中及術后出血作為MPCNL 較常見的并發癥[2],往往病情進展迅速,甚至可威脅患者生命。本研究回顧性分析2019 年1 月至2023 年2 月在杭州市臨安區第一人民醫院泌尿外科行MPCNL治療的272 例患者的資料,總結了不同體質量指數(BMI)患者行MPCNL 的臨床療效和出血的風險,現報道如下。
1 資料與方法
1.1 一般資料 272 例患者均為腎結石或輸尿管上段結石患者,其中男166 例,女106 例;年齡25 ~78歲,平均(54.5±11.2)歲;結石直徑10 ~90 mm,平均(24.02±11.25)mm;其中鹿角形結石27 例,合并糖尿病39 例,合并高血壓109 例。將BMI <18.5 kg/m28 例患者設為輕組,將≥18.5 kg/m2且<24 kg/m2122例設為正常組,≥24 kg/m2142 例設為重組。所有患者術前均已完善臥位腹部平片(KUB)、泌尿系CT、血常規、尿常規等相關術前檢查,且均在排除手術禁忌后單純在B 超引導下行單通道MPCNL 處理結石;對于鹿角形結石一期碎石有結石殘留者則留置腎造瘺管分期行經皮腎鏡手術處理。3 組性別、年齡、結石直徑及合并癥差異均無統計學意義(均P>0.05),見表1。本研究經杭州市臨安區第一人民醫院醫學倫理委員會審批通過。

表1 3 組一般資料比較
1.2 方法 采用全身麻醉,先取截石位,自患側輸尿管開口置入輸尿管導管并固定。改俯臥位,取肩胛線與腋后線之間區域為穿刺部位,單純在B超引導下行穹窿部穿刺至集合系統,留置擴張引導導絲,用經皮擴張套件沿導絲逐步擴張切口,建立F16 或F18 工作通道。用鈥激光擊碎結石并沖出碎石,術后常規留置F5 雙J 管。術后復查KUB 及泌尿系CT 了解雙J 管位置及結石殘留情況,結石直徑<4mm 視為無結石殘留;復查血常規了解出血情況,其中術后引流管持續引流出鮮紅色液體或血紅蛋白下降≥15 g/L 且經B 超、泌尿系CT 證實出血均表示發生術后出血。
1.3 統計方法 采用SPSS 26.0軟件進行統計分析,計數資料采用檢驗;計量資料以均數±標準差表示,采用t 檢驗。P <0.05 表示差異有統計學意義。
2 結果
3 組結石清除率無明顯差異,重組手術時間、出血發生率均高于正常組(=5.21、2.14,均P<0.05),見表2。共發生術中及術后出血20 例,其中輕組患者發生出血1 例,重組患者15 例,正常組4 例。其中4 例表現為術后腎造瘺管及尿管引出鮮紅色液體,予以超選擇性腎動脈栓塞治療后出血停止,栓塞術中證實均為腎動脈小分支損傷出血;1 例患者術后尿色鮮紅,考慮出血量不大予以保守治療后出院,而患者出院1 周(術后2 周)活動后突發出血,亦予以超選擇性腎動脈栓塞治療后治愈,術中證實腎動脈瘤形成。余出血患者術后引流液為暗紅色,均予以輸血、藥物止血、夾閉腎造瘺管等對癥治療后治愈。
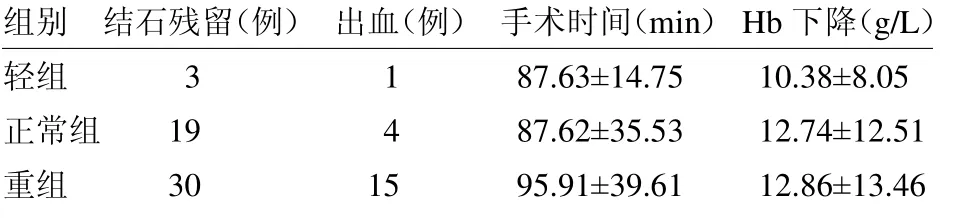
表2 3 組手術及術后情況
3 討論
MPCNL 治療腎結石及輸尿管上段結石具有清石率高、恢復快等優點,但是也存在并發癥種類多、手術風險較大的特點[3],其中術中及術后出血一旦發生后果嚴重,需要泌尿外科醫師及時應對處理。而MPCNL 手術成功的關鍵在于順利建立經皮腎鏡工作通道[4]。本研究均采用B 超引導穿刺建立工作通道行MPCNL 處理上尿路結石,具有操作簡便、無輻射、易于廣泛開展的優點,但是也存在肋骨聲像干擾影響穿刺點定位、超聲分辨率影響術者術中判斷等不足。
本研究結果顯示,與正常組相比,重組患者出血風險更高、手術時間更長。這可能是因為重組患者往往腎周脂肪和皮下脂肪較厚、從皮膚到腎臟的距離較長,術中行B超定位穿刺時聲像衰減明顯,所以建立經皮工作通道的難度較正常組大。有研究表明PCNL 手術時操作的安全角度為僅為18 °~37 °[5],大幅度地擺動鏡體易導致腎臟撕裂導致出血[6],故肥胖患者行B 超引導穿刺MPCNL 發生出血的風險較BMI 正常患者高[7],手術時間相應也較長。本研究重組患者出血發生率為10.56%,且患者多是進行碎石操作時損傷腎臟出血。故對于擬行MPCNL 的肥胖患者術前需設計合適的穿刺路徑,以結石主干所在腎盞為穿刺目標盞,以減少術中碎石操作時鏡體的擺動范圍,降低出血的風險。
國內外文獻關于BMI<18.5 kg/m2的消瘦患者行B 超引導下MPCNL 出血風險的文獻報到相對較少,這可能是因為隨著生活水平的提高這類患者相對較少。這類患者往往腎周脂肪組織較少,腎臟活動度較大,故經皮穿刺建立手術通道時穿刺至目標腎盞的難度增加,可在穿刺擴張時分次擴張明確擴張深度減少出血風險。而消瘦的患者往往血容量較少,且耐受性較差,故出血發生后出現術中及術后并發癥的風險也較高。本研究輕組患者結石清除率僅為62.5%,雖與正常組無明顯差異,但統計數據后發現術后結石殘留者均為多發腎結石患者,術后均采用二期軟鏡碎石清除殘留結石,而該組患者出血發生率與正常組相比無明顯差異。
有研究表明糖尿病患者較正常患者血管脆性增加[8],所以理論上來說糖尿病患者行MPCNL出血的風險會增加,且結石體積越大的患者行經皮腎鏡手術時出血量越大[9]。因此BMI 超標及合并糖尿病的患者在經皮穿刺時需注意實時關注穿刺針的位置情況,同時在擴張切口建立手術通道前可用B 超檢查穿刺擴張引導導絲的走行及其進入集合系統的位置情況,確保行穹窿部穿刺以減少出血風險。而隨著微創技術和器械的發展,可視穿刺技術[10]、內鏡引導下穿刺[11]等技術的應用進一步提高了穿刺的精確性和安全性。本研究認為合并鹿角形結石或多發腎結石的肥胖患者建議MPCNL 聯合輸尿管軟鏡處理結石以減少出血風險、增加結石清除率。
綜上所述,本研究結果顯示不同BMI 患者之間結石清除率無明顯差異,但BMI≥24 kg/m2的患者由于手術難度增加會導致出血概率增加和手術時間延長。此類患者如果結石較大,在建立經皮穿刺通道時需注意選擇合適穿刺路徑,必要時行分期手術以減少出血風險,同時可輔以輸尿管軟鏡碎石術增加結石清除率。
利益沖突所有作者聲明無利益沖突

